US Pharm. 2012;37(12):HS1-HS8.
abstrakt: jako odborníci na léčiva, lékárníci jsouvyhledávají, aby poskytly vhodné pokyny pro léčbu akutní bakteriální peritonitidy v nemocničním prostředí. Akutní bakteriálníperitonitida je spojena s vysokým rizikem úmrtnosti. Okamžitáintervence je nutná, protože zpoždění může umožnit jednou lokalizovanou nemocproces poškození jiných orgánů v celém těle. Vhodnéidentifikace a léčba akutní bakteriální peritonitidy jsou klíčemsetterní výsledky., Kromě chirurgického zákroku je farmakologickýléčba je také nezbytná. Léčba nebo prevence hypovolemiespojené s peritonitidou mohou být prováděny podle doporučenívzhledem k přežívajícím směrnicím kampaně sepse. Konečně, protože antibiotikoléčba je třetím základním kamenem léčby, je důležitézvážit vhodný výběr, dávkování a trvání antibiotik.
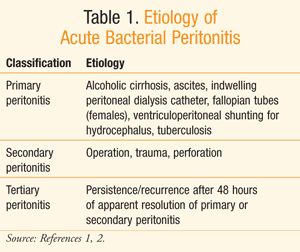
peritonitida je akutní zánět pobřišnice způsobený bakteriální infekcí a dalšími příčinami, jako jechemikálie, ozařování a poranění cizího těla.,1 urážka peritoneální výstelky některým z těchto látek může vést k zánětlivé reakci, známé jako akutní peritonitida.1 tabulka 1 zobrazuje běžnou patogenní etiologii akutní bakteriální peritonitidy.
Úmrtnosti spojené s zánět pobřišnice byly around90% v časném 1900s. Tyto sazby mají protože přijít dolů toapproximately 30% s použitím vhodné farmakoterapii andsupportive péče.2
přehled onemocnění
klasifikace bakteriální peritonitidy je založena na zdroji infekčních bakterií.,2 primární nebo spontánní peritonitidaodkazuje na extraperitoneální etiologii, ve které infekční bakteriezadejte peritoneální dutinu prostřednictvím oběhového nebo lymfatického systému.1,2 v těchto případech má pacient obvykle základní komorbiditu, která může vést k bakteriální migraci do peritonea.1takové komorbidity mohou zahrnovat ascites a indwelling peritonealdialyzační katétry. Odhaduje se, že primární peritonitida se vyskytuje u 10% až30% pacientů s alkoholickou cirhózou.,1 Kromě toho mají pacienti na chronické ambulantní peritoneální dialýze (CAPD) jeden výskyt peritonitidy každých 33 měsíců.1
sekundární peritonitida, nejčastější etiologie, je výsledkem infekčních bakterií ze zdroje uvnitř peritonea.1Considering nepřeberné množství mikroflóry existující v abdominalorgans, migrace bakterií z některého z orgánů do thesterile pobřišnice může vést k zánětlivé reakci, což má za insecondary zánět pobřišnice. Disperze bakterií z jejich hostitelských orgánů můževýsledkem punkce v důsledku traumatu, chirurgického zákroku nebo perforace.,1 ulcerace, ischémie nebo obstrukce mohou způsobit perforaci břišních orgánů.1 konečně terciární peritonitidaje perzistentní nebo rekurentní peritonitida, která se znovu objeví nejméně 48 hodinpo zjevném rozlišení primární nebo sekundární peritonitidy.2 Údaje o výskytu sekundární a terciární peritonitidy jsou omezené.1 klasifikace peritonitidy je užitečná v klinické praxi, protože může pomoci usnadnit vhodnou diagnózu a léčbu.,
klinická prezentace a diagnóza
bakteriální zavedení do peritonea má za následek okamžitou humorální a buněčnou imunitní odpověď.1tato odpověď vyvolává zánětlivý proces, který vede k fluidnímposuny do peritoneální dutiny. Tato akumulace tekutin spolu ssnížená intestinální motilita často vede k břišní distenzi.Kromě toho může přemístění tekutiny do břicha, známé jako třetí rozestup, vést ke snížení objemu krve, což vede k hypovolemii v těžkýchpřípadech., Horečka, zvracení a průjem mohou také doprovázet peritonitidu,kombinovat nerovnováhu tekutin a zvyšovat riziko hypovolemie.Neléčená hypovolemie může vést ke snížení srdečního výdeje a nakonec k hypovolemickému šoku.1
kromě posunů tekutin mohou cizí látky, jako jefeces a hlen přítomný v břišní dutině, zhoršit peritonitiduslabením imunitních mechanismů, jako je bakteriální fagocytóza.1bakteriální a endotoxinová absorpce do krevního řečiště je usnadněnazánět pobřišnice a může vést k sepse., Smrt může vyústitz negativních účinků na orgánové systémy z vážných komplikací, jako je sepse. Kromě toho mohou prognózu zhoršit další závažné komplikace, jako je ashypoalbuminémie způsobená ztrátou bílkovin a pulmonarykomplikace, jako je pneumonie způsobená diafragmatickou inhibicí v důsledku dlahy. Spolu s hostitelskou imunitu andtreatment přiměřenosti, množství a virulenci napadající organismy a přítomnost cizích látek v břišní dutině mají veliký vliv na výsledný výsledek zánět pobřišnice.,1
nešpecifická klinická prezentace primárníperitonitidy se drasticky liší od nápadné prezentacesekondární peritonitida.1 na rozdíl od sekundární peritonitidy, primárníperitonitida se může vyvinout během několika týdnů bez známek akutníhostres. I když může pacient si stěžuje na citlivost břicha,nevolnost, zvracení, nebo průjem, primární peritonitida je obvykle firstsuspected když zakalený dialyzát u pacientů undergoingperitoneal dialýzu nebo když encefalopatie zhoršuje u pacientů withcirrhosis., Laboratorní nálezy po podezření na primárníperitonitida může vykazovat mírné zvýšení počtu bílých krvinek (WBC) a pozitivní kulturu peritoneálního dialyzátu nebo asketické tekutiny.1
naopak U pacientů se sekundární peritonitidou oftenpresent s boardlike břicha, břišní distenze, slabý bowelsounds, že slábnout v průběhu času, a nesnesitelnou bolest břicha thatleads k nedobrovolné hlídá, s nepatrnými pohyby jako breathingor houpací postele, což způsobuje silné bolesti., Jak již bylo zmíněno,hypovolemie se může objevit v nepřítomnosti léčby, což může být konečněvýsledek hypotenze a šoku. Mezi další příznaky a příznaky patřítachypnoe, tachykardie, nevolnost a zvracení, snížený výkon moči azvýšená teplota.1 při sekundární peritonitidě mohou laboratorní testy vykazovat leukocytózu s převažujícími neutrofily a zvýšenými pásy.1
léčba peritonitidy
požadované výsledky v peritonitidě zahrnují rozlišení základní etiologie a odvodnění abscesů.,1sekundární cíle léčby zahrnují eliminaci infekce aochrana před nežádoucími účinky léků, stejně jako poškození koncových orgánů,včetně poškození plic, jater, srdce a ledvin.1prvky vhodné intervence se skládají z resuscitace tekutin,řízení zdroje (chirurgie) a empirické antimikrobiální terapie.3většina případů primární peritonitidy vyžaduje použití antimikrobiálníchagenty jako základ terapie a drenážní postupy obvykle jsounení nutné.1
sekundární peritonitida vyžaduje chirurgickou léčbu, známou jako kontrola zdroje, k nápravě základní patologie.,1 Zdrojkontrol má v úmyslu napravit anatomické poruchy, odstranit infekčnífoci a kontrolovat faktory podporující probíhající infekci.4specifický faktorů, které by mohly bránit úspěšnému zdroj controlinclude zpoždění o více než 24 hodin, dokud postup; AcutePhysiology and Chronic Health Evaluation (APACHE) skóre alespoň 15;věk >70 let; přítomnost komorbidity; nízký albumin úrovni; poornutritional stav; difúzní zánět pobřišnice; a přítomnost malignity.,3 neúspěšná kontrola zdroje je indikována opakující se infekcí v místě, anastomotickým selháním nebo tvorbou píštěle.3 perkutánní drenáž vedená obrazem je upřednostňována před chirurgickou drenáží, zejména pokud je infekce dobře lokalizována.1,3
hypovolemie v nastavení peritonitidy může vést korgánovému selhání. Proto bez ohledu na přítomnost septického šoku je rychlá resuscitace tekutin zaručena u všech pacientů s peritonitidouaby se podpořila fyziologická stabilita.,3 agresivnějšíobnovení intravaskulárního objemu by mělo být poskytnuto těm, kteří withseptický šok a selhání orgánů způsobem popsaným v pokynech kampaně SurvivingSepsis pro řízení septického šoku.3 The2012 aktualizace Přežít Sepse pokyny bude údajně stavuto počáteční tekutiny výzva by měla být alespoň 1 L krystaloidů,a minimálně 30 mL/kg v prvních 4 až 6 hodin. Přírůstkové fluidbolusy mohou následovat, pokud se vitální funkce pacienta nadále projevujízlepšení.,5 norepinefrin je preferovaným vazopresorem a u pacientů s inotropní léčbou dobutaminem může být přidána inotropní terapiekardiální dysfunkce.5 kontinuální infúze hydrokortizonutotaling 200 mg / 24 hodin se doporučuje pro osoby svasopresor-refrakterní septický šok. Horečka, tachypnoe, nevolnost avomitace a snížený příjem tekutin mohou vést k dehydrataci u pacientůs peritonitidou.3
empirická antibiotická léčba by měla být zahájena při podezření na peritonitidu.,3Practice pokyny od Infekčních Chorob Society of America(IDSA) doporučit, že empirické antimikrobiální terapie být zahájena v první hodině uznání peritonitidy u pacientů withcompromised hemodynamické nebo orgánové funkce; v opačném případě, léčba by měla beinitiated v 8 hodin prezentace.3 i když tam je omezena hodnotou krevních kultur v léčbě společenství-acquiredperitonitis, Gram skvrn na přítomnost gram-pozitivní coccior kvasinky jsou oprávněné ve vysoce rizikových jedinců, stejně jako v těch szdraví péče–získané zánět pobřišnice.,3 antibiotická terapie může býtzměněna na základě výsledků údajů o kultuře a citlivosti. Zpočátku,nicméně, IV empirické antibiotické výběru by se měly zaměřit na pravděpodobné organismspresent na stránky, ze kterých zánět pobřišnice byl odvozen, jak je zobrazen v TABULCE 2.1
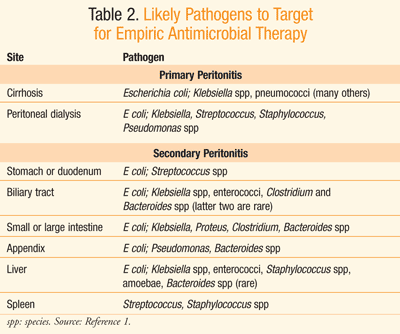
Existují rozdíly mezi spojenou se zdravotní péčí a společenství, přidružené infekce (TABULKA 3).,3,6 Aminoglykosidy patří mezi prostředky doporučené pro použití v empiricalantimicrobial terapie pro zdravotní péči–spojené complicatedintra-břišní infekce, zejména těch, způsobené byEnterobacteriaceae organismy, které produkují rozšířené-spectrumbeta-laktamázy (lactamases, esbl).3 vankomycin se doporučuje ve stejné situaci, kdy je meticilin rezistentní Staphylococcus aureus (MRSA) příčinným organismem infekce související se zdravotní péčí.3 Aoriginace infekce z hlediska anatomického místa i stanovení (tj.,, nemocnice nebo komunita) pomáhá vést výběr nejvícerozumné empirické antibiotické terapie.

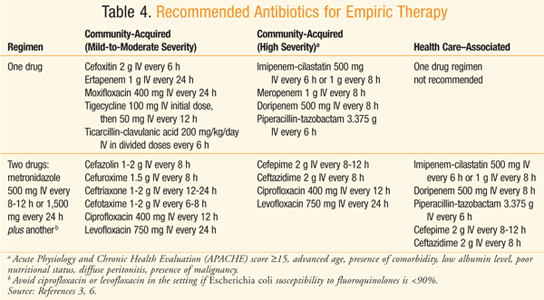
TABULKA 4 zobrazuje doporučené empirické antibiotické režimy pro pacienty s peritonitidou, kteří mají normální renální a jaterní function3,6 nebo clearance kreatininu mezi 70 a 100 mg/dL.7 Vzhledem k rostoucí rezistenci Escherichia coli na chinolony by tyto léky měly být používány pouze v nemocnici, jejíž průzkum ukazuje >90% náchylnost E coli k chinolonům.,3 existuje také obava z častého používání ertapenem, což vede ke vzniku karbapenem rezistentních Enterobacteriaceae organismů a Pseudomonas a Acinetobacter druhů.3 ampicilin-sulbaktam je třeba se vyhnout při cílení na e coli, s ohledem na prevalenci rezistence na léčivo.,3,8 Při infekci spojenou se zdravotní péčí je zájem, tam je vyšší riziko infekce způsobené Candida a Enterococcusspecies, Flukonazol je oprávněná u pacientů, kteří mají nádorové onemocnění,transplantace, zánětlivé onemocnění, opakující se intraabdominální infekce,žaludeční vřed na kyselinu potlačení, nebo jsou na imunosupresivní therapyfor novotvar.3 ampicilin nebo vankomycin mohou být přidányempirická léčba zaměřená na enterokoky u pacientů s infekcí spojenou se zdravotní péčí, zejména pokud se jedná o pooperační infekci.,3 Pacienti známo, že být kolonizována s MRSAand ty se spojenou se zdravotní péčí, zánět pobřišnice, by měli být léčeni s antimikrobiální která pokrývá MRSA, jako je např. vancomycin.3
Existují specifické antimikrobiální dávkování úvahy pro pacienty, kteří jsou kriticky nemocní a/nebo jsou obézní.9V důsledku fyziologických změn u těchto pacientů mohou být změněny určitéfarmakokinetické faktory, jako je zdánlivý objemdistribuce a/nebo clearance.,3 Kromě toho, pokud dávkaje závislá na funkci ledvin, může být clearance kreatininupřímo měřena kvůli obtížnosti odhadu, který lze přičístvýše-průměrná tělesná hmotnost.3 kriticky nemocní pacienti mohou takézkušenosti změn určitých farmakokinetických parametrů. Forexample, pacienti v počátečních stádiích sepse mohou zaznamenat ahypermetabolický stav a změny tekutin, které mohou způsobit zvýšený objemdistribuce a clearance.3 takové posuny mohou mít za následek nižší sérové koncentrace antimikrobiálních látek, jako jsou beta-laktamy.,3A podobné poznámce byly u obézních pacientů pozorovány snížené sérové koncentrace antimikrobiálních látek, jako jsou cefalosporiny a karbapenemy.3V důsledku těchto farmakokinetických změn mohou být u těchto skupin pacientů vyžadovány úpravy, jako jsou vyšší dávky a/nebo častější podávání.3 V případech, kdy vankomycin se má agent pro kriticky nemocné a/nebo obézních pacientů, celkové tělesné hmotnosti by měly být použity při výpočtu počáteční dávkování.3 navíc by tito pacienti měli mít sledovanou koncentraci vankomycinu v séru, aby bylo zajištěno individuální dávkování.,3,10
intraperitoneální dávkování je upřednostňováno před IV dávkovánímpacientů na peritoneální dialýze za účelem zajištění vyšších lokálních hladinantibiotik. Empirická terapie by měla zahrnovat jak grampozitivní, tak gram-negativní organismy, o nichž je známo, že způsobují peritonitidu. Intraperitonealantibiotika mohou být podávány kontinuálním dávkováním nebo přerušovanýmdávkování. Dávkovací režimy by měly brát v úvahu zbytkovou renálnífunkce, definovaná jako >100 ml / den výstup moči, ve kterém případudoporučené dávky by měly být empiricky zvýšeny o 25%.,11dwell-time výměna by měla být alespoň 6 hodin, pokud používáte intermittentdosing. Doporučená doba léčby je 2 týdny nebo 3 týdnyvážnější případy. Léčba závisí na klinické odpovědi, kteráby měla být pozorována do 72 hodin od zahájení antibiotické terapie.Pacienti s zatažené odpadních vod po 4-5 dnech appropriateantibiotic terapie jsou myšlenka mít žáruvzdorné zánět pobřišnice a měla jejich katétr odstraněn.11
akutní renální selhání je nejdůležitějším prediktorem úmrtí u pacientů se spontánní bakteriální peritonitidou (SBP).,12Albumin byl použit v SBP způsobit plazmatické objemové expanze ve snaze snížit výskyt selhání ledvin u pacientů s cirrhosisundergoing velkoobjemové paracentézy.13 studie hodnocení využívání IV albumin kromě antimikrobiální terapie versusantimicrobial terapie u pacientů s cirhózou a SBP vedly k tomu, že snížení výskytu selhání ledvin a snížení úmrtnosti.,13It bylo zjištěno, že pacienti, kteří byli léčeni byly pravděpodobně profitují z albumin, kdyby sérové hladiny bilirubinu >4 mg/dL, serumcreatinine >1 mg/dL, a dusíku močoviny v krvi (BUN) koncentrace>30 mg/dL.13 druhá studie potvrdila dříve ohlášené nálezy a použila stejné dávkování 1, 5 g/kg podávané první den a 1 g/kg podávané třetí den.,14Presently, nejsou k dispozici dostatečná data podporující použití albuminu hospitalizovaných pacientů s komplikovanými SBP, nebo s sérový bilirubin <4 mg/dL anda kreatininu <1 mg/dL. Evropská asociace pro Studiijátra uvádí, že pro posouzení účinnosti albuminu a dalších objemových expandérů v řízení SBP jsou zapotřebí další studie.15
antimikrobiální léčba by měla být omezena na 4 až 7 dní.3 pokud se příznaky a příznaky peritonitidy v této době vyřešily, antibiotika se již nedoporučují.,3pokud se pacient v tuto chvíli zotavuje,může tolerovat orální stravu a neprokazuje rezistenci, je nutná postupná terapie s oralantibiotiky.3 Antibiotika doporučuje v toto nastavení patří moxifloxacin, kombinace metronidazolu s eitherlevofloxacin nebo perorální cefalosporiny, nebo amoxicilin-clavulanate.Tyto perorální látky mohou být také použity pro ty, kteří jsou léčeni v ambulantním prostředí, ale byly zahájeny na lůžkové IV terapii.,3
selhání léčby po 4 až 7 dnech léčby by mělo být vyšetřeno vhodnými zobrazovacími technikami, jako je CT scan neboultrasound.3 antimikrobiální terapie účinná proti počátečnímorganismy by měly pokračovat a extraabdominální zdroje infekceje třeba vyloučit u pacientů, kteří nereagují na léčbu.Aerobní a anaerobní kultury se doporučují pacientům sinfekce zbývající po počáteční léčbě.3
některé populace pacientů by měly být zváženyprofylaxe bakteriální peritonitidy., Primární bakteriální peritonitida můžebýt zabráněno použití antibiotik, pokud existuje známý rizikový faktor. Forexample, jediná IV dávka vankomycinu 1 g podávaná v doběkateter umístění u pacientů podstupujících peritoneální dialýzu může pomocizabránit bakteriální peritonitidě.11 alternativní k vankomycinu je jednorázová dávka cefazolin 1 g IV.11Secondary bakteriální zánět pobřišnice profylaxe by měla být považována za hospitalizovaných pacientů s cirhózou, kteří jsou přijati na vyšší GI krvácení.,12v minulosti, norfloxacin 400 mg denně byl lékem volby v nastavení vyšší GI krvácení; nicméně, alternativní antimicrobialshave od té doby byly považovány vzhledem k epidemiologické změny bacterialinfections v cirhózy.12 ceftriaxon 1 g IV se ukázal jako účinná alternativa.16
závěr
peritonitida, akutní zánět peritonea, můževyskytují se v důsledku patogenů nebo jiných příčin, jako je chemická expozice.Klinická prezentace primární peritonitidy je často nespecifická amůže postrádat počáteční příznaky a příznaky., Naopak sekundární peritonitidačasto se projevuje významnými příznaky, včetně silné bolesti. Neléčená peritonitida může vést k sepse a poškození koncových orgánů; proto by měla být okamžitá léčba bakteriální peritonitidy vedena specifietiologií a komorbiditami.
mezi běžné antimikrobiální látky, které jsou pro Společenství získávány, patří cefalosporiny a fluorochinolony. Peritonitida získaná ve zdravotnictví může vyžadovat léčbu širokospektrumantimikrobiály, jako jsou karbapenemy., Charakteristiky pacienta musí být zohledněny při rozhodování o dávkování a některé podskupiny pacientů, jako jsou kriticky nemocní a/nebo obézní, mohou vyžadovat úpravu dávkování v důsledku vyvolání farmakokinetických parametrů. V případech neodpovídajícíchempirická léčba by měla být zdrojem infekce mimo břicho. Ve všech případech peritonitidy by měla být podpůrná péčepři podávání, jak je uvedeno, aby se minimalizovaly komplikace.
1. Dipiro JT, Howdieshell TR. Intraabdominální Infekce. In: Dipiro JT, Talbert RL, Yee GC, et al, eds. Farmakoterapie: Patofyziologický Přístup. 8.ed., New York, NY: McGraw-Hill; 2011.
2. Ordonez CA, Carlos J. léčba peritonitidy u kriticky nemocného pacienta. Surg Clin North Am. 2006;86:1323-1349.
3. Solomkin JS, Mazuski JE, Bradley JS, et al. Diagnózaa řízení komplikované intraabdominální infekce u dospělých aděti: pokyny společnosti pro chirurgické infekce ainfekční nemoci Society of America. Clin Infikovat Dis. 2010;50:133-164.
4. Marshall JC, Maier RV, Jimenez M, Dellinger EP. Zdrojkontrol v léčbě těžké sepse a septického šoku: anevidence-based review. Crit Péče Med., 2004; 32 (suppl): s513-s526.
5. Friswell a. Surviving sepse Campaign previews aktualizované pokyny pro rok 2012. Plicní Rev. 2012;17:1,5. www.pulmonaryreviews.com/Article.aspx?ArticleId=sC3JHu + 0hSA=. přístup k 7. Září 2012.
6. Klevens RM, Morrison MA, Nadle J, et al. Invazivní meticilin rezistentní Staphylococcus aureus infekce ve Spojených státech. Jamo. 2007;208:1763-1771.
7. Rybak MJ, Lomaestro BM, Rotschafer JC, et al.,Vankomycin terapeutické pokyny: souhrn konsensusdoporučení od infekční choroby Society of America, aamerická společnost lékárníků zdravotního systému, a společnost ofinfekční onemocnění lékárníků. Clin Infikovat Dis. 2009;49:325-327.
8. Scheetz MH, Hurt KM, Noskin GA, Oliphant CM. Použití antimikrobiální farmakodynamiky na rezistentní gramnegativní patogeny. Am J Zdraví Syst Pharm. 2006;63:1346-1360.
9. Murphy JE, Gillespie DE, Bateman CV. Předvídatelnostvancomycinu minimálních koncentrací pomocí sedmi přístupů pro odhadfarmakokinetických parametrů., Am J Zdraví Syst Pharm. 2006;63:2365-2370.
10. Owens RC Jr, Shorr AF. Racionální dávkování antimikrobiálních látek: farmakokinetické a farmakodynamické strategie. Am J Zdraví Syst Pharm. 2009; 66 (suppl 4):S23-S30.
11. Piraino B, Bailie GR, Bernardini J, et al. Peritoneální dialýza související s infekcí doporučení: 2005 aktualizace. Perit Dial Int. 2005;25:107-131.
12. Alaniz C, Regal RE. Spontánní bakteriální peritonitida: přehled možností léčby. P T. 2009;34: 204-210.
13. Sort P, Navasa M, Arroyo V, et al., Účinekintravenózní albumin na poškození ledvin a mortalitu u pacientůcirrhóza a spontánní bakteriální peritonitida. N Engl J Med. 1999;341:403-409.
14. Sigal SH, Stanca CM, Fernandez J, et al. Omezené použití albuminu pro spontánní bakteriální peritonitidu. Střevo. 2007;56:597-599.
15. Pokyny pro klinickou praxi EASL o léčběascites, spontánní bakteriální peritonitida a hepatorenální syndrom incirrhosis. J. 2010;53:397-417.
16. Fernandez J, Ruiz del Arbol L, Gomez C, et al.,Norfloxacin vs ceftriaxone in the prophylaxis of infections in patientswith advanced cirrhosis and hemorrhage. Gastroenterology. 2006;131:1049-1056.