US Pharm. 2016;41(9):29-33. rezumat: cistita interstițială/sindromul durerii vezicii urinare (IC / BPS) este o afecțiune cronică a vezicii urinare, care provoacă durere sau disconfort în absența infecției sau a altor cauze identificabile. Etiologia exactă a IC / BPS nu este cunoscută, ceea ce duce la controverse cu privire la tratament. Ghidul Asociației Urologice Americane recomandă o abordare treptată în selectarea opțiunilor de tratament, pe baza caracteristicilor pacientului și a severității simptomelor., Datorită dificultății de a înțelege pe deplin această afecțiune, scopul terapiei este de a oferi ameliorarea simptomelor și de a îmbunătăți calitatea vieții.cistita interstițială (IC) și sindromul durerii vezicii urinare (BPS) sau sindromul vezicii urinare dureroase sunt termeni care sunt utilizați împreună pentru a descrie o afecțiune cronică care implică durere sau disconfort al vezicii urinare, care poate avea un impact semnificativ asupra calității vieții., Durerea cronică a vezicii urinare a fost denumită istoric cistită interstițială; cu toate acestea, deoarece nu există dovezi clare că inflamația vezicii urinare (cistita) este implicată în Fiziopatologie sau că afecțiunea este asociată cu anomalii ale interstițiilor vezicii urinare, s-a crezut că este greșit numită.1 termenul BPS nu este utilizat singur din cauza eforturilor anterioare de a identifica IC ca o afecțiune medicală debilitantă, deci din motive de continuitate se numește IC/BPS.,există controverse în jurul managementului IC / BPS, fără un consens clar pentru tratamentul său optim.1 simptomele IC / BPS variază între pacienți, definițiile afecțiunii și modul de măsurare a rezultatelor variind, de asemenea. Există, de asemenea, o lipsă de studii randomizate, controlate.,2 American Urologice Association (AUA) orientarea definește IC/PB ca „o senzație neplăcută (durere, presiune, disconfort) percepute a fi legate de vezica urinară, asociată cu simptome ale tractului urinar inferior de mai mult de șase săptămâni, în absența infecției sau a altor cauze identificabile.”3
prevalența estimată a IC / BPS poate varia în funcție de metoda utilizată. IC / BPS este mai frecventă la femei, iar o estimare recentă arată că raportul dintre femei și bărbați este de 10:1.1 de asemenea, este mai frecvent la caucazieni decât la alte rase.,1 în rândul femeilor adulte din Statele Unite, previziunea estimată este de 2,7% până la 6,53%.3 IC / BPS este adesea observată la pacienții cu alte afecțiuni dureroase, cum ar fi alergii, fibromialgie sau sindromul intestinului iritabil.4 potrivit publicației National Institutes of Health (NIH) 2012, bolile urologice din America, cheltuielile anuale exclusiv costurile medicamentelor pentru beneficiarii Medicare cu vârsta ≥65 ani au fost de $249,160,233 (IC specific și nespecific combinat).,Abordarea terapeutică recomandată constă în utilizarea criteriilor de diagnostic pentru identificarea afecțiunii și utilizarea unei metode treptate pentru a ajuta la alegerea celor mai bune opțiuni terapeutice în funcție de caracteristicile individuale ale pacientului și de severitatea simptomelor. AUA a publicat orientări privind diagnosticul și gestionarea IC/BPS; cu toate acestea, ele subliniază faptul că este un ghid și nu este menit să fie interpretat rigid.3
patogeneza
etiologia și patogeneza IC / BPS nu sunt bine înțelese., Pot exista mai mulți factori care duc la manifestarea acestei boli și au fost propuse mai multe mecanisme diferite. Anomalii uroteliale au fost găsite în cazurile IC / BPS, incluzând un răspuns autoimun sau imunologic care determină modificarea expresiei epiteliale a vezicii urinare a antigenelor specifice, modificări ale stratului de glicozaminoglican (GAG) și modificarea profilului citokeratinei.1,6 stratul GAG ajută la protejarea vezicii urinare de iritanții de suprafață, astfel încât, dacă este modificat, iritanții se pot scurge din urină în țesutul vezicii urinare, ducând la durere și inflamație., În unele cazuri, peretele vezicii urinare este cicatrizat sau prezintă hemoragii petesiale cunoscute sub numele de glomeruli. În aproximativ 10% din IC/BPS cazuri, Hunner leziuni sau patch-uri de piele rupt pe peretele vezicii urinare sunt prezente.Unele informații sugerează că alimentele și băuturile, cum ar fi alcoolul, cofeina, citricele, roșiile și alimentele picante, pot agrava simptomele; cu toate acestea, aceasta variază de la pacient la pacient.8
simptome
cel mai frecvent simptom este o creștere a disconfortului cu umplerea vezicii urinare și ameliorarea cu anularea.,1 alte simptome care pot fi prezente sunt urgența urinară, frecvența zilei, durerea, nicturia, anularea dureroasă, durerea suprapubică, durerea perineală, senzația de spasme ale vezicii urinare, presiunea pubiană, dispareunia, hematuria brută și depresia. Mulți pacienți se confruntă cu o înrăutățire a calității vieții și o întrerupere a activităților la domiciliu și la locul de muncă.1,3
diagnostic
diagnosticul constă în colectarea istoricului simptomelor și afecțiunilor asociate ale pacientului, examinarea fizică și testarea urinei., Cistoscopia poate fi utilizată pentru a exclude alte etiologii, dar nu este necesară pentru a face diagnosticul de IC/BPS. Acesta poate fi utilizat pentru a identifica sau a exclude alte afecțiuni și trebuie efectuat dacă pacienții prezintă hematurie. Cistoscopia poate identifica, de asemenea, leziuni structurale sau un corp străin intravezical, ajutând la identificarea unui mic subset de pacienți care ar beneficia de tratamentul cistoscopic.3,7
au fost dezvoltate scale de simptome validate pentru a evalua severitatea IC/BPS și progresul clinic, dar nu ajută la distingerea IC / BPS de alte afecțiuni., Au fost utilizate mai multe scale, inclusiv indicele simptomelor și problemelor IC, indicele durerii genitourinare și chestionarul durerii pelvine și urgenței/frecvenței (PUF).1,3,9
infecția și hematuria trebuie excluse, astfel încât analiza urinei cu microscopie trebuie efectuată la toți pacienții cu IC/BPS suspectați. De asemenea, trebuie măsurat un volum rezidual de urină postvoid.Deoarece etiologia și patogeneza nu sunt bine înțelese și nu există un tratament curativ, scopul managementului este de a oferi ameliorarea simptomelor pentru a îmbunătăți calitatea vieții., Studiul bazei de date privind cistita interstițială a arătat că nu există un tratament eficient în mod constant în furnizarea de ajutor. În acest studiu, au existat 581 de femei cu IC / BPS care au suferit 183 de tipuri diferite de tratament în perioada de urmărire și nici o terapie unică nu a avut succes în majoritatea participanților la studiu.10
IC / BPS este tratat într-o abordare treptată, iar tratamentele sunt identificate prin riscul de efecte adverse și invazivitatea tratamentului (tabelul 1)., Abordările de management sunt organizate în ordinea creșterii riscului, iar clinicienii ar trebui să treacă de la un nivel la altul atunci când abordarea mai puțin riscantă a eșuat sau sa dovedit a fi ineficientă.3
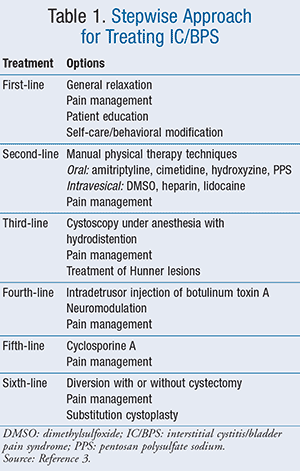
Prima Linie
tratamentul Inițial trebuie să se bazeze pe severitatea simptomelor, medicul judecată, și preferințele pacientului. Pacienții trebuie sfătuiți cu privire la așteptările rezonabile cu privire la rezultatele tratamentului., Opțiunile de tratament de primă linie constau în educația pacientului, auto-îngrijire/modificare comportamentală, relaxare generală și managementul stresului și managementul durerii.3
educatia Pacientului la normal functia vezicii urinare, ceea ce este și nu este cunoscut despre IC/BPS, riscurile și beneficiile de opțiuni de tratament disponibile, faptul că nici un agent nu a fost găsit eficient pentru majoritatea pacienților, și care acceptabil simptom de control pot solicita studii de opțiuni multiple (inclusiv terapia) înainte de simptom de control este realizat este de cea mai mare importanță.,3
practicile de modificare comportamentală și de auto-îngrijire sunt, de asemenea, puncte educaționale importante. Acestea pot include modificarea de volum sau de concentrare a urinii prin creșterea gradului de hidratare sau restricție de lichide; aplicarea locală de căldură sau frig, de-a lungul perineului sau a vezicii urinare; evitarea alimentelor cunoscute a fi iritante; incearca o dieta de eliminare pentru a determina care alimente pot contribui; utilizarea de produse OTC (de exemplu, Pyridium, nutraceutice, glicerofosfat de calciu); minte-corp strategii pentru a gestiona flare-up-uri (de exemplu, meditație, imagini); pelvieni relaxare musculară; și vezicii urinare de formare.,3
Aceste strategii au fost dovedit a fi eficace potrivit Institutului Național de Diabet și Boli Digestive și Rinichi (NIDDK), proces care s-a concentrat pe naivi la tratament IC/BPS pacienți.11 pacienți din acest studiu au finalizat un program standardizat de educație și modificare comportamentală (EBMP). Patruzeci și cinci la sută dintre pacienții (n = 136) repartizați în grupul EBMP cu placebo au prezentat o îmbunătățire semnificativă sau moderată în evaluarea răspunsului Global.O altă opțiune de tratament de primă linie este relaxarea generală și gestionarea stresului., Yoga, acupunctura și hipnoza au fost folosite cu rezultate variabile.3
a Doua Linie
a Doua linie de opțiuni de tratament constau în caz de manual de tehnici de terapie fizica; antidiabetice orale, cum ar fi amitriptilina, cimetidina, hidroxizin, sau pentosan polysulfate de sodiu (PPS) (TABELUL 2); intravezicale terapii, inclusiv dimetilsulfoxid (DMSO), heparină, sau lidocaină; și de gestionare a durerii.,3
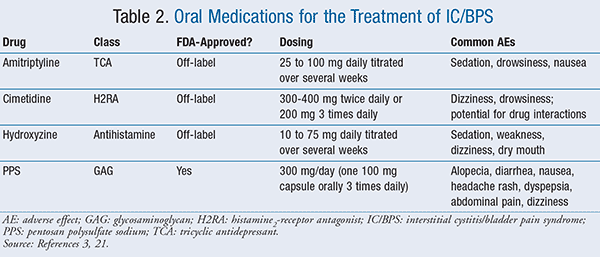
Amitriptilina: Un studiu randomizat, studiu controlat a raportat orală amitriptilina, un antidepresive triciclice (TCA), de a fi superior față de placebo atunci când crescută la 25 mg pe zi la 100 mg pe zi timp de mai multe săptămâni ca tolerat.Amitriptilina a prezentat o îmbunătățire semnificativă clinic a durerii și a intensității urgenței în comparație cu placebo (p < .001). Cele mai frecvente efecte adverse au fost de natură anticolinergică (adică, somnolență, greață) și a apărut la 92% dintre pacienții din grupul cu amitriptilină și la 21% din grupul placebo.12 dacă se utilizează o TCA pentru tratamentul IC/BPS, este important să se înceapă cu o doză mică și să se titreze lent, iar pacienții trebuie educați că poate dura câteva săptămâni pentru a vedea un beneficiu.3
Cimetidina: O histamine2-antagonist al receptorilor (H2RA), cimetidina 400 mg de două ori pe zi, a fost găsit pentru a fi semnificativă statistic față de placebo în ameliorarea total simptomele de durere și nicturie după 3 luni într-un studiu randomizat, studiu controlat.,Au existat alte două studii observaționale (300 mg de două ori pe zi sau 200 mg de trei ori pe zi) care au determinat 44% până la 57% dintre pacienți să raporteze o ameliorare semnificativă clinic a simptomelor. Nu s-au raportat efecte adverse semnificative.14,15 există o lipsă de date de urmărire pe termen lung și este bine cunoscut faptul că cimetidina are potențialul de a interacționa cu multe alte medicamente.
hidroxizină: există date mixte cu utilizarea hidroxizinei pentru tratamentul IC/BPS., A existat un studiu randomizat, controlat, care a dus la 23% dintre pacienții din grupul de tratament care au prezentat o îmbunătățire semnificativă clinic a durerii și urgenței, comparativ cu 13% în grupul placebo pe o perioadă de 6 luni.16 s-a constatat că această diferență nu este semnificativă din punct de vedere statistic. Pacienții au început la 10 mg pe zi și crescută treptat până la 50 mg pe zi timp de mai multe săptămâni.Într-un studiu observațional s-a observat o oarecare ameliorare, în care pacienților li s-a început tratamentul cu hidroxizină 25 mg pe zi și s-a crescut doza la 75 mg pe zi pe parcursul mai multor săptămâni.,Acest studiu a raportat 92% dintre pacienții care au prezentat o ameliorare semnificativă clinic a simptomelor urinare. De remarcat, pacienții din acest studiu au avut alergii sistemice, care ar fi putut duce la răspunsul la hidroxizină. Evenimentele Adverse au fost frecvente în ambele studii și, în general, nu au fost grave (de exemplu sedare, slăbiciune). Se recomandă administrarea hidroxizinei la culcare la pacienții care pot avea insomnie din cauza anulării frecvente noaptea. Efectul hipnotic al hidroxizinei poate fi util la acești pacienți.,17
PPS: acest agent, disponibil sub numele de marcă Elmiron, este cel mai studiat medicament pentru tratamentul IC/BPS și este singurul medicament oral aprobat de FDA pentru tratamentul durerii vezicii urinare sau disconfortului asociat cu IC/BPS.18 are proprietăți anticoagulante și fibrinolitice, iar mecanismul de acțiune propus acționează ca un tampon pentru controlul permeabilității celulare, deoarece aderă la membrana mucoasă a peretelui vezicii urinare. Acest lucru poate împiedica soluțiile iritante din urină să ajungă la celulele din peretele vezicii urinare.,18 conform Ghidului AUA, PPS primește cel mai înalt grad de evidență datorită celui mai mare număr de studii, care au inclus peste 500 de pacienți.3
este important să rețineți că studiile au fost de o calitate destul de ridicată, dar au arătat rezultate mixte.3 De exemplu, într-un studiu randomizat, placebo-controlat studiu de 155 de pacienți, 38% din pacienții care au primit PPS (100 mg de trei ori pe zi, timp de 3 luni) și 18% din cei care au primit placebo au prezentat >50% ameliorare la urinare durere (P = .005).,19 cu toate acestea, un alt studiu randomizat, controlat, nu a raportat diferențe semnificative în scorurile totale ale simptomelor între PPS (200 mg de două ori pe zi timp de 4 luni) și placebo. Ambele grupuri au avut rate similare de ameliorare semnificativă clinic a simptomelor, 56% și, respectiv, 49%.Doza recomandată de PPS este de 100 mg de trei ori pe zi și poate dura 3 până la 6 luni pentru ameliorarea simptomelor.19 profilul efectului advers pentru PPS este favorabil (vezi Tabelul 2), ceea ce îl face o opțiune bună de tratament pentru pacienții care au sedare cu amitriptilină sau antihistaminice.,19 cu toate acestea, în prezent nu există o versiune generică a PPS, deci este mai costisitoare în comparație cu alți agenți orali care au și generice disponibile, cum ar fi TCAs.tratamente intravezicale: instilațiile intravezicale de droguri sunt opțiuni de a doua linie conform ghidurilor AUA și constau din DMSO, heparină sau lidocaină. Administrarea intravesicală a medicamentelor direct în vezică permite o concentrație ridicată de medicamente pentru a ajunge în Zona țintă cu puține efecte secundare sistemice. Dezavantajele acestei metode de livrare includ costul, riscul de infecție și durerea cauzată de cateterizarea intermitentă.,1
DMSO este singurul medicament aprobat de FDA pentru instilarea intravezicală a medicamentelor.3 Se crede că oferă o ușurare prin relaxarea antiinflamatorie, analgezică, musculară netedă și efecte de inhibare a celulelor mastocite. Este adesea administrat ca un cocktail care poate include heparină, bicarbonat de sodiu, un steroid local și/sau un preparat de lidocaină. Un cateter este plasat în vezică, iar DMSO este apoi trecut prin cateter și ținut timp de 10 până la 15 minute înainte de a avea loc anularea normală.,3 un exemplu de regim de cocktail este: 50% DMSO (50 mL), 100 mg hidrocortizon (5 mL), 10.000 unități de sulfat de heparină (10 mL) și 0,5% bupivacaină (10 mL).21 de tratamente sunt administrate de obicei la fiecare 1 până la 2 săptămâni timp de 6 până la 8 săptămâni și repetate după cum este necesar.3,7
Managementul durerii: opțiunile pentru gestionarea durerii trebuie evaluate continuu, deoarece durerea joacă un rol important în calitatea vieții. Dacă durerea nu este controlată, trebuie luată o abordare multidisciplinară. În cazul în care pacienții prezintă crize de tratament, trebuie luată în considerare o schemă terapeutică a durerii cu strategii de gestionare a durerii revoluționare., Scopul este de a proiecta un regim de durere care oferă o ușurare semnificativă fără efecte secundare. Pot fi utilizate analgezice urinare, medicamente antiinflamatoare nesteroidiene (AINS), aspirină, narcotice și o varietate de agenți non-narcotici pentru durerea cronică.3
analgezicele urinare constau din fenazopiridină și metenamină. Acestea trebuie utilizate pe termen scurt, deoarece utilizarea pe termen lung poate determina disfuncție renală sau hepatică. Lidocaina intravezicală cu heparină și/sau bicarbonat de sodiu poate fi utilizată pentru cei care au episoade acute de durere severă a vezicii urinare., Deoarece acest lucru necesită cateterizare a vezicii urinare, acesta trebuie utilizat numai la pacienții care nu au găsit o ușurare suficientă față de alți agenți.3
linia A Treia-a șasea
dacă tratamentele de prima și a doua linie nu au ajutat sau simptomele pacienților se agravează, atunci pot fi luate în considerare tratamentele de linia a treia. Tratamentele de linia a treia includ cistoscopia sub anestezie cu durată scurtă, hidrodistentie de joasă presiune, managementul durerii și tratamentul leziunilor Hunner, dacă este găsit.,3 opțiunile de tratament de linia a patra includ injecțiile cu toxină botulinică A (Botox) în mușchiul vezicii urinare, neuromodulare și gestionarea durerii. Botoxul poate provoca efecte adverse semnificative, inclusiv retenție urinară și urinare dureroasă. Neurostimularea nu este eficientă pentru durere, dar poate fi utilă pentru frecvența/urgența urinară. Tratamentele de linia a cincea constau în ciclosporină A cu managementul durerii, iar opțiunile de linia a șasea sunt diversiunea cu sau fără cistectomie, managementul durerii și cistoplastia de substituție.,3
rezumat
gestionarea IC / BPS poate fi dificilă, având în vedere lipsa datelor și variabilitatea simptomelor experimentate. Ghidul AUA oferă un punct de plecare pentru management, dar tratamentul trebuie individualizat pentru fiecare pacient. Educația este esențială atât pentru furnizori, cât și pentru pacienți, astfel încât există așteptări rezonabile. Tratamentul trebuie să cuprindă atât opțiuni non-farmacologice, cât și opțiuni farmacologice, într-o abordare treptată.