US Pharm. 2018; 43(1):HS2-HS7.
rezumat: presiunea pozitivă continuă a căilor respiratorii (CPAP) este tratamentul de alegere pentru apneea obstructivă de somn moderată până la severă (OSA). Aproximativ jumătate din toți pacienții cu OSA nu respectă terapia CPAP din cauza problemelor legate de mască, a efectelor secundare legate de tratament, a atitudinii pacientului sau a lipsei de beneficii percepute. Unii pacienți care prezintă intoleranță la terapia CPAP pot avea probleme anatomice care pot fi supuse intervenției chirurgicale., Pentru anumiți pacienți cu OSA, intervenția chirurgicală poate fi o alternativă sau adjuvant la terapia CPAP. Este esențial ca farmaciștii, în toate setările de practică, să recunoască morbiditatea și mortalitatea asociate cu OSA și să fie familiarizați cu opțiunile de tratament chirurgical la candidații adecvați.apneea obstructivă de somn (OSA), o tulburare cronică comună, este cauzată de blocarea căilor respiratorii superioare în timpul somnului cu mișcare rapidă a ochilor (REM), care are ca rezultat sforăitul, desaturările de oxigen, somnul perturbat și morbiditatea și mortalitatea semnificativă.,1-3 obstrucția căilor respiratorii superioare apare atunci când palatul moale și/sau limba se prăbușește posterior de peretele faringian din cauza pierderii tonusului muscular normal în timpul somnului REM. Studiile epidemiologice estimează că 2% până la 4% din populația adultă are OSA, cu populații selectate—bărbați, IMC crescut (30 sau mai mare), vârsta de 60 de ani și peste—mai frecvent afectate.1,3,4 se consideră că aceste populații prezintă un risc crescut de obstrucție a căilor respiratorii, deoarece au o aglomerare mai anatomică a căilor respiratorii superioare la momentul inițial.,standardul de aur pentru tratamentul cu OSA este terapia cu presiune pozitivă continuă a căilor respiratorii (CPAP) (flux constant de aer pompat prin nas și/sau gură în căile respiratorii ale plămânilor), care acționează ca o atelă pneumatică pentru a menține brevetul căilor respiratorii în timpul somnului. Cu toate acestea, din cauza disconfortului de mască, a iritației pielii, a zgomotului sau a claustrofobiei, până la 60% dintre pacienți nu vor obține conformitatea pe termen lung.4,5 OSA netratată și nerespectarea terapiei CPAP trebuie luate în serios, deoarece acești factori cresc riscul de complicații multiple de sănătate (tabelul 1)., Acest articol va discuta despre alternativele chirurgicale la terapia CPAP la adulți, eficacitatea lor relativă și rolul farmacistului în consilierea pacienților adulți cu OSA care au în vedere intervenția chirurgicală.

Diagnostic
Colegiul American al Medicilor recomandă screening-ul pentru OSA și obținerea unui polisomnograma (PSG) la pacienții cu inexplicabile sau somnolență excesivă în timpul zilei., PSG înregistrează simultan undele cerebrale ale pacientului, saturațiile de oxigen, efortul respirator, ritmul inimii și respirației și mișcările ochilor și picioarelor în timpul somnului.3 OSA este confirmată dacă PSG prezintă obstrucție ciclică a căilor respiratorii cu desaturări de oxigen asociate și tulburări de somn. Severitatea bolii OSA poate fi evaluată cu ajutorul indicelui apnee-hipopnee (AHI) și/sau al indicelui de tulburări respiratorii (RDI) din PSG, împreună cu scala de somnolență Epworth (ESS). În funcție de starea și disponibilitatea asigurării, un PSG modificat poate fi efectuat în casa pacientului., Studiile de somn la domiciliu sunt la fel de exacte ca un PSG făcut într-un laborator de somn pentru diagnosticarea OSA (dar nu și alte tulburări de somn), dar costul este mult mai mic.tratamentele medicale eficiente pentru OSA includ pierderea în greutate, CPAP și aparatele orale. Deoarece obezitatea este un factor de risc pentru OSA, pierderea în greutate trebuie să fie o componentă a tratamentului OSA la pacienții cu un IMC mai mare de 25. Pierderea efectivă în greutate duce la niveluri reduse de CPAP necesare pentru permeabilitatea căilor respiratorii, ceea ce îmbunătățește conformitatea și, la unii pacienți, poate vindeca OSA., După cum sa menționat anterior, un număr semnificativ de pacienți abandonează în cele din urmă terapia CPAP. Obstacole la CPAP de conformitate include masca-legate de probleme (scurgeri de aer, abraziune piele, masca de disconfort), legate de tratament efecte secundare (congestie nazală, gât uscat, treziri frecvente, plângeri din pat partener), și atitudinea pacientului, nivelul de cunoștințe, și perceput beneficiile și riscurile.,6
aparatele orale, cum ar fi aparatele de repoziționare mandibulară și dispozitivele de reținere a limbii-care sunt purtate în timpul somnului-avansează mandibula și/sau limba, mărind astfel căile respiratorii superioare și reducând colapsibilitatea căilor respiratorii. Deoarece aceste dispozitive reduc AHI și CDI mai mult decât placebo, dar mai puțin decât CPAP, acestea sunt considerate terapie de linia a doua.Alte 1,7 dispozitive (benzi nazale și supape) au fost studiate mai puțin riguros și par să ofere un beneficiu redus pacienților cu OSA.,în ceea ce privește terapia farmacologică, modafinil este recomandat pentru a trata simptomele de somnolență excesivă în timpul zilei care apar în ciuda respectării tratamentului eficient CPAP. Corticosteroizii nazali topici (de exemplu fluticazona) sunt adjuvanți utili pentru facilitarea respectării CPAP la pacienții cu rinită alergică.6,8,9 mai Multe terapii—inhibitori selectivi ai recaptării serotoninei, protriptyline, teofilină, anticolinergice, și estrogen—au fost studiate, dar au lipsa de eficacitate și nu sunt recomandate pentru OSA. Oxigenul suplimentar nu este recomandat ca tratament primar pentru OSA., Deși desaturările ciclice de oxigen apar ca o consecință a OSA, oxigenul suplimentar nu tratează obstrucția căilor respiratorii și nici nu corectează în general episoadele de hipoxie.
farmaciști Clinice pot optimiza bunăstarea OSA pacienții de consiliere privind igiena somnului, inclusiv evitarea consumului de alcool și sedative; descurajarea utilizării noneffective terapiile enumerate mai sus; și încurajarea CPAP conformitate.1,5
opțiuni chirurgicale
dacă pacientul nu tolerează tratamentul cu CPAP sau rămâne simptomatic în ciuda complianței, trebuie luată în considerare corecția chirurgicală a căilor respiratorii., Intervențiile chirurgicale pentru OSA încearcă să atenueze simptomele prin îmbunătățirea rezistenței căilor respiratorii superioare și diminuarea severității obstrucției căilor respiratorii. Deși majoritatea procedurilor chirurgicale pentru OSA sunt asociate cu rezultate clinice îmbunătățite (în simptome, risc cardiovascular, accidente de autovehicule, calitatea vieții și mortalitate), acestea nu sunt în general considerate curative.1 chirurgia este o opțiune de primă linie pentru tratarea OSA la copii, dar este considerată o ultimă soluție pentru adulți.,
candidați Chirurgical includ copii cu OSA, adulți cu intoleranță la CPAP sau orală aparat, adulți cu îngustare anatomice ale faringelui (de exemplu, hipertrofie amigdaliană, macroglosia, retrognathia), adulți cu caracteristici anatomice care împiedică buna masca CPAP se potrivesc, adulți, care refuză să poarte un dispozitiv CPAP, iar cei cu contraindicații pentru anestezie sau interventii chirurgicale. Chirurgia este în general rezervată pacienților cu OSA severă, deoarece raportul risc-beneficiu crește odată cu severitatea bolii subiacente.,După cum sa menționat anterior, obezitatea este un factor de risc semnificativ pentru OSA și trebuie abordată în tratamentul acestor pacienți. Chirurgia bariatrica poate fi un tratament adjuvant la pacientii obezi morbid; cu toate acestea, pierderea in greutate chirurgicale imbunatateste de obicei, dar nu vindeca, acești pacienți OSA. OSA poate să reapară sau să se agraveze cu creșterea în greutate postoperatorie și apare de obicei la ani după operație.10
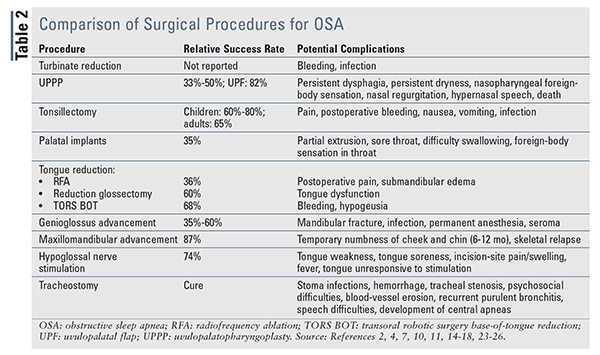
pacienții care iau în considerare o intervenție chirurgicală trebuie să primească informații cu privire la ratele de succes chirurgicale și complicațiile potențiale ale procedurii.,10 procedura(procedurile) aleasă (alese) trebuie individualizată pe baza anatomiei unice a pacientului și a cauzei principale a colapsului căilor respiratorii superioare. Opțiunile chirurgicale se pot concentra pe corectarea anatomiei cavității nazale, nazofaringe, orofaringe și/sau hipofaringe, precum și pe ocolirea completă a căilor respiratorii normale. Un rezumat al procedurilor chirurgicale, ratele lor relative de succes și complicațiile lor potențiale apare în tabelul 2.,
Nazal Proceduri
Nazal proceduri sunt efectuate pentru a reduce nazale blocaje cauzate de os, cartilaj, sau țesuturilor hipertrofiate.4,7 aceste proceduri nu pot vindeca OSA, deoarece originea apneei este obstrucția completă a faringelui; mai degrabă, ele sunt adjuvanți care îmbunătățesc respirația și fac CPAP mai tolerabil. Atunci când sunt combinate cu CPAP, procedurile nazale permit reducerea rezistenței CPAP, creșterea conformității CPAP și îmbunătățirea scorurilor ESS.,11,12 cea mai frecventă intervenție chirurgicală nazală este reducerea turbinelor, care, prin debulking turbinelor hipertrofiate (oasele care ies în pasajul respirației nazale), diminuează rezistența căilor respiratorii, menținând în același timp funcțiile normale ale turbinelor.13 reducerea turbinelor prin radiofrecvență este o strategie minim invazivă pentru debulking care poate fi efectuată sub anestezie locală în cabinetul medicului.
Uvulopalatofaringoplastia
Uvulopalatofaringoplastia (UPPP) este cea mai frecventă procedură chirurgicală pentru OSA., Această metodă elimină excesul de țesut din palatul moale și faringe, care sunt site-uri comune de obstrucție la mulți pacienți. Această intervenție chirurgicală necesită o ședere peste noapte, iar timpul de recuperare poate fi prelungit.Deși UPPP este frecvent utilizat la pacienții cu OS ușoară până la moderată, succesul său este relativ scăzut (33% -50%), iar eficacitatea sa scade în timp.2,4,14 un studiu a constatat că, după procedură, AHI a fost redus cu doar 33%, iar CDI a rămas relativ ridicat la aproximativ 30 de treziri pe oră.,14 alte studii au constatat că, deși 90% dintre pacienții tratați cu UPPP au prezentat o ameliorare a sforăitului, rezultatele raportate de pacienți au fost mult mai puțin impresionante, 27% dintre pacienți percepând un răspuns bun, 34% percepând un răspuns slab și 30% raportând simptome agravate după intervenția chirurgicală.2,7
alte forme de UPPP au arătat rate de răspuns variabile. Clapa uvulopalatală( UPF), în care țesutul adipos mucos și submucos este îndepărtat din amigdalele și palatul moale, a dus la o rată de succes de 82% în studii limitate.,15 UPF a arătat răspunsuri favorabile, dar uvulopalatoplastia asistată cu laser trebuie evitată pe baza rapoartelor de edem postoperator și umflarea căilor respiratorii superioare care necesită traheostomie urgentă.4,10,14
Amigdalectomie
Amigdalectomie și adenoidectomie sunt cele mai frecvent efectuate proceduri. Acestea sunt cel mai frecvent utilizate la copii și ar trebui considerate opțiuni de primă linie în populațiile pediatrice.4 aceste proceduri sunt considerate sigure și eficiente la copiii mai mari de 2 ani, cu rate de vindecare în jur de 60% până la 80%.,4 amigdalectomia poate fi, de asemenea, efectuată la adulții cu hipertrofie amigdaliană. O meta-analiză care a examinat amigdalectomiile la pacienții adulți cu hipertrofie amigdaliană a arătat o reducere cu 65% a AHI, precum și o îmbunătățire a scorurilor ESS.16
implanturi Palatine
chirurgia implantului palatului moale, cunoscută și sub denumirea de procedura pilonului, este o strategie minim invazivă pentru tratarea sforăitului și a cazurilor ușoare de OSA.10 trei tije de poliester sunt plasate în palatul moale, unde inițiază un răspuns inflamator în țesuturile moi din jur., Fibroza rezultată duce la rigidizarea palatului moale și la reducerea contactului dintre palat și partea din spate a faringelui în timpul somnului (adică, mai puțin obstrucția căilor respiratorii). Această procedură poate fi efectuată sub anestezie locală. O meta-analiză a arătat o reducere de 35% a AHI și scoruri SSE îmbunătățite.14
proceduri hipofaringiene
în OSA, limba Poate provoca obstrucție dacă se prăbușește excesiv înapoi în timpul somnului sau dacă baza limbii este excepțional de mare. Acest lucru contribuie la blocaj, în special la pacienții care dorm pe spate., Procedurile disponibile pot reduce dimensiunea limbii sau o pot avansa în calea căilor respiratorii.Procedurile de reducere a limbii includ ablația prin radiofrecvență (RFA), glossectomia de reducere și reducerea base-of-language a chirurgiei robotice transorale (TORS BOT). Aceste proceduri sunt efectuate la pacienții cu OSA ușoară până la moderată care nu pot tolera sau nu doresc să adere la terapia CPAP.10 RFA utilizează electrocauter pentru a ajuta la debulk limba. Este considerat minim invaziv, dar sunt necesare mai multe tratamente pe parcursul mai multor săptămâni.,4,7 RFA vindecă obstrucția la doar 36% dintre pacienți, dar cel mai mare beneficiu este reducerea sforăitului.Glossectomia de reducere 4,7, care implică debulking chirurgical al limbii, îmbunătățește semnificativ scorurile Ahi și ESS, cu o rată de succes chirurgicală de 60%.17 Cu toate acestea, după intervenția chirurgicală, gustul și senzația pot fi afectate.2 în cele din urmă, relativ noul bot TORS ajută la scăderea dimensiunii bazei limbii folosind debulking operativ asistat de un dispozitiv robotic chirurgical. TORS BOT a demonstrat o îmbunătățire a scorurilor Ahi și ESS și are o rată de succes chirurgicală raportată de 68%.,18
avansarea Genioglossus, cea mai frecvent efectuată procedură de avansare a limbii, implică mutarea mușchiului genioglossus înainte pentru a stabiliza baza limbii anterior, mărind astfel căile respiratorii retrolinguale.4 Această procedură este similară cu manevra de împingere a maxilarului utilizată la intubarea sau efectuarea resuscitării cardiopulmonare.4 procedura este considerată minim invazivă și poate fi efectuată pe bază de ambulatoriu. Au fost raportate îmbunătățiri ale somnolenței în timpul zilei și ale calității vieții, iar ratele de succes variază de la 35% la 60%.,2,4 avansarea Genioglossus nu este destinată pacienților cu obezitate morbidă sau celor cu dezvoltare anormală a mandibulei sau ASO severă (AHI >30), deoarece au fost raportate rate mari de eșec la aceste populații.2,7
Maxillomandibular Avansare
Maxillomandibular avansare (MMA) utilizează simultan avansarea maxilarului și mandibulei pentru a mări retrolingual respiratorii.,4,10 este indicat pentru tratamentul ASO sever sau refractar la pacienții care nu tolerează sau nu doresc să adere la CPAP, au eșuat tratamentele chirurgicale anterioare sau au deficiență maxilomandibulară semnificativă.4,10 deși MMA are una dintre cele mai mari rate de eficacitate (87%) dintre toate opțiunile chirurgicale, aceasta trebuie luată în considerare numai în cazuri extreme, deoarece poate provoca modificări dramatice ale aspectului fizic.7 studii au arătat că MMA a susținut succesul clinic, 90% dintre pacienți menținând beneficiul terapeutic la 51 de luni.19 Un studiu al rezultatelor orientate către pacient a arătat că 93.,3% dintre pacienți au avut, de asemenea, îmbunătățiri ale calității vieții, inclusiv productivitatea, rezultatele sociale și nivelul activității fizice.20
stimularea nervului hipoglos
cel mai nou tratament chirurgical pentru OSA este stimularea nervului hipoglosal, în care un generator de impulsuri este implantat în peretele toracic. Generatorul are un plumb electric care simte contracția diafragmatică și trimite simultan un impuls în jos un al doilea plumb care activează mușchiul genioglossus prin nervul hipoglosal., Această stimulare electrică determină contracția structurilor faringiene în timpul efortului Inspirator, prevenind astfel colapsul căilor respiratorii și menținând ventilația.Rezultatele timpurii 21,22 sunt promițătoare, inclusiv îmbunătățiri ale AHI, saturații de oxigen și scoruri ESS la 3 și 6 luni.21 urmărirea prelungită a arătat un succes susținut la 74% dintre pacienți; scorurile AHI au rămas semnificativ reduse la 12 și 36 de luni.22,23 chirurgia și complicațiile legate de dispozitiv afectează 2% dintre pacienți după intervenția chirurgicală.,Considerată opțiunea de ultimă instanță, traheostomia este singurul tratament cu adevărat curativ pentru OSA, deoarece ocolește complet căile respiratorii superioare, inclusiv orice obstacole anatomice sau fiziologice.4 Această intervenție chirurgicală este invazivă și deformantă și poate avea un impact psihosocial asupra vieții pacientului. Cu toate acestea, scade semnificativ AHI, îmbunătățind în mod constant scorurile ESS, ducând la o mortalitate redusă în comparație cu cohortele OSA netratate.,24 traheostomia permanentă este o opțiune pentru pacienții obezi morbid cu sindrom de hipoventilație a obezității concomitente, pacienții cu anomalii craniofaciale semnificative și pacienții cu OSA care au eșuat în alte tratamente nechirurgicale și chirurgicale.
rolul farmacistului
farmaciștii, ca unul dintre cei mai accesibili profesioniști din domeniul sănătății, joacă un rol important în educația pacientului, managementul medicamentelor și managementul bolilor., Farmaciștii pot crește gradul de conștientizare a OSA, pot sugera screeningul medicului la pacienții cu comorbidități caracteristice (tabelul 1) și pot promova aderarea la terapia CPAP. Consilierea farmacistului pentru pacienții cu OSA include promovarea renunțării la fumat, scăderea în greutate, exercițiile fizice, nutriția adecvată, igiena somnului și respectarea medicamentelor sau a terapiei CPAP. Deși nu este implicat direct în decizia de a continua terapiile chirurgicale pentru OSA, farmacistul poate avea un efect semnificativ asupra rezultatelor, ajutând pacienții să înțeleagă opțiunile lor dincolo de terapia convențională CPAP.,
concluzie
când se iau în considerare tratamentele cu OSA, trebuie utilizată o abordare treptată. Un astfel de algoritm progresează de la CPAP singur la CPAP cu dispozitive orale și/sau medicamente și, în cele din urmă, la intervenții chirurgicale. În general, corecția chirurgicală a structurilor din nas, faringe, amigdalele și limba trebuie încercată înainte de proceduri mai invazive, cum ar fi MMA și stimularea nervului hipoglosal. Traheostomia ar trebui să fie o opțiune de ultimă linie la boala severă sau la pacienții refractari la tratament., În urma intervenției chirurgicale, farmaciștii joacă un rol important în evaluarea complicațiilor și beneficiilor terapiei și în consilierea privind utilizarea continuă a CPAP pe baza ratelor scăzute de vindecare pentru procedurile chirurgicale. Studiile de somn postoperator trebuie efectuate în mod judicios pentru a evalua boala recurentă și pentru a reevalua oportunitatea setărilor de terapie CPAP.4
1. Epstein LJ, Kristo D, Strollo PJ Jr, și colab. Ghid clinic pentru evaluarea, managementul și îngrijirea pe termen lung a apneei obstructive de somn la adulți. J Clin Somn Med. 2009;5:263-276.
2. Mehra P, Wolford LM., Managementul chirurgical al apneei obstructive de somn. Proc(Bayl Univ Med Cent). 2000;13:338-342.
3. Qaseem A, Dallas P, Owens DK, și colab. Diagnosticul apneei obstructive de somn la adulți: un ghid de practică clinică de la Colegiul American de medici. Ann Intern Med. 2014;161:210-220.
4. Won CH, Li KK, Guilleminault C. Tratamentul chirurgical al apneei obstructive de somn: căile respiratorii superioare și chirurgia maxilomandibulară. Proc Am Thorac Soc. 2008;5:193-199.
5. Qaseem A, Holty JE, Owens DK, și colab., Managementul apneei obstructive de somn la adulți: un ghid de practică clinică de la Colegiul American de medici. Ann Intern Med. 2013;159:471-483.
6. Morgenthaler TI, Kapen s, Lee-Chiong T, și colab. Parametrii de practică pentru terapia medicală a apneei obstructive de somn. Dormi. 2006;29:1031-1035.
7. Carvalho B, Hsia J, Capasso R. terapia chirurgicală a apneei obstructive de somn: o revizuire. Neurotherapeutics. 2012;9:710-716.
8. Wickwire EM, Lettieri CJ, Cairns AA, Collop NA. Maximizarea aderenței pozitive la presiunea căilor respiratorii la adulți: o abordare de bun simț. Piept. 2013;144:680-693.
9., Au TH, Castillo SL, Morrow LE, Malesker MA. Apneea obstructivă de somn și presiunea pozitivă continuă a căilor respiratorii: un primer pentru farmaciști. Noi Pharm. 2015;40(1):30-33.
10. Aurora RN, Casey KR, Kristo D, și colab. Parametrii de practică pentru modificările chirurgicale ale căilor respiratorii superioare pentru apneea obstructivă de somn la adulți. Dormi. 2010;33:1408-1413.
11. Ishii L, Roxbury C, Godoy A, și colab. Chirurgia nazală îmbunătățește OSA la pacienții cu obstrucție nazală și OSA? O meta-analiză. Otolaryngol Cap Gât Surg. 2015;153:326-333.
12. Camacho M, Riaz M, Capasso R, și colab., Efectul chirurgiei nazale asupra utilizării continue a dispozitivului de presiune pozitivă a căilor respiratorii și a presiunilor terapeutice de tratament: o revizuire sistematică și meta-analiză. Dormi. 2015;38:279-286.
13. Grymer LF, Illum P, Hilberg O. Septoplasty și hipertrofie turbinată inferioară compensatorie: un studiu randomizat evaluat prin rinometrie acustică. Laryngol Otol. 1993;107:413-417.
14. Caples SM, Rowley JA, Prinsell JR, și colab. Modificări chirurgicale ale căilor respiratorii superioare pentru apneea obstructivă de somn la adulți: o revizuire sistematică și meta-analiză. Dormi. 2010;33:1396-1407.
15. Li HY, Li KK, Chen NH, Wang PC., Uvulopalatofaringoplastia modificată: clapa uvulopalatală extinsă. Am J Otolaringol. 2003;24:311-316.
16. Camacho M, Li D, Kawai M, și colab. Amigdalectomia pentru apneea obstructivă a somnului la adulți: o revizuire sistematică și meta-analiză. Laringoscop. 2016;126:2176-2186.
17. Murphey AW, Kandl JA, Nguyen SA, și colab. Efectul glossectomiei pentru apneea obstructivă de somn: o revizuire sistematică și meta-analiză. Otolaryngol Cap Gât Surg. 2015;153:334-342.
18. Miller SC, Nguyen SA, Gillespie MB și colab., Baza robotică transorală de reducere a limbii pentru apneea obstructivă de somn: o revizuire sistematică și meta-analiză. Laringoscop. 2017;127:258-265.
19. Riley RW, Powell NB, Li KK, și colab. Chirurgie și apnee obstructivă de somn: rezultate clinice pe termen lung. Otolaringol Cap Gât Surg.2000;122:415-421.
20. Lye KW, Waite PD, Meara D, Wang D. Evaluarea calității vieții chirurgiei de avansare maxilomandibulară pentru tratamentul apneei obstructive de somn. J Oral Maxillofac Surg. 2008;66:968-972.
21. Certal VF, Zaghi S, Riaz M, și colab., Stimularea nervului hipoglosal în tratamentul apneei obstructive de somn: o revizuire sistematică și meta-analiză. Laringoscop. 2015;125:1254-1264.
22. Strollo PJ Jr, Soose RJ, Maurer JT și colab. Stimularea căilor respiratorii superioare pentru apneea obstructivă de somn. În Engl J Med. 2014;370:139-149.
23. Woodson BT, Soose RJ, Gillespie MB, și colab. Rezultatele de trei ani ale stimulării nervilor cranieni pentru apneea obstructivă de somn: the STAR trial. Otolaryngol Cap Gât Surg. 2016;154:181-188.
24. Camacho M, Certal V, Brietzke SE, et al., Traheostomia ca tratament pentru apneea obstructivă a somnului la adulți: o revizuire sistematică și meta-analiză. Laringoscop. 2014;124:803-811.
25. Levring-Jäghagen E, Nilsson MINE, Isberg A. disfagia Persistă după uvulopalatoplasty efectuata cu bisturiul din oțel. Laringoscop. 1999;109:86-90.
26. Woodson BT, Robinson S, Lim HJ. Rezultatele faringoplastiei de avansare transpalatală în comparație cu uvulopalatofaringoplastia. Orolaryngol Cap Gât Surg. 2005; 133: 211-217.