Anatomía clínicamente relevante
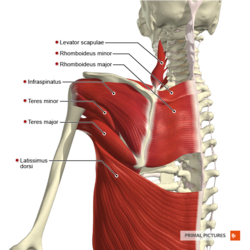
© Primal Pictures
el movimiento típico de la escápula ocurre en los planos sagital, coronal y transversal. Los movimientos primarios consisten en dos traslaciones: superior / inferior, y protracción / retracción, así como tres rotaciones: hacia arriba/hacia abajo, interna/externa, y anterior/posterior., La rotación hacia arriba es primaria y la inclinación posterior secundaria durante la elevación aérea normal de la UE, con una rotación interna / externa mínima hasta 100°. ,
la revisión de la relación normal del movimiento glenohumeral (GH) a escapulotorácico (ST) analizado por Doody et al bajo análisis tridimensional encontró que la relación del movimiento GH a ST cambia de 7.3: 1 en los primeros 30° de elevación a 0.78: 1 entre 90 y 150°. Bagg y Forrest encontraron una relación de 4.4:1 durante la fase inicial, y 1.7:1 dentro de 80 a 140° de la elevación del hombro.,
Burkhart et Al han utilizado el acrónimo SICK para referirse al síndrome asociado a discinesia escapular. El síndrome de la escápula «enferma» se refiere a la malposición escapular, prominencia del borde medial Inferior, dolor Coracoide y malposición y discinesia del movimiento escapular. Es un síndrome de sobrecarga. La escápula es prolongada y está en posición inclinada anteriormente secundaria a Pec menor apretado o cabeza corta de los bíceps en la inserción al proceso coracoide., La sensibilidad coracoide es un signo importante de disfunción escapular, que es secundaria a la tracción constante de la opresión en la inserción del tendón. La arritmia se define como elevación temprana o excesiva del escapulario o encogimiento de hombros en la elevación del brazo y / o una rotación rápida hacia abajo durante la bajada del brazo, o un movimiento no suave o tartamudeo durante estas acciones.
presentación clínica
los atletas por encima de la cabeza tienen una mayor prevalencia de discinesia escapular de aproximadamente 61% en comparación con los atletas que no están por encima de la cabeza.,
síntomas de la escápula enferma aislada: dolor de hombro anterior (más común), dolor de escapulario superior posterior, dolor de hombro superior, dolor de brazo lateral proximal o cualquier combinación de arriba. El dolor escapular Posterosuperior puede irradiar hacia la región cervical paraspinosa ipsilateral o el paciente puede quejarse de síntomas radiculares / tipo TOS. El inicio es casi siempre insidioso.Clasificación Kibler de la disfunción escapular.
- disfunción Tipo I O INFERIOR., La principal característica visual externa es la prominencia del ángulo inferior como resultado de la inclinación anterior de la escápula en el plano sagital. La presentación del patrón Inferior se visualiza mejor mientras está en la posición de manos sobre las caderas o durante la reducción excéntrica desde la elevación superior. Según Kibler, el patrón Tipo 1 se encuentra más comúnmente en pacientes con disfunción del manguito rotador.
- tipo 2 o disfunción Medial. La principal característica visual externa es la prominencia de todo el borde escapular medial debido a la rotación interna de la escápula en el plano transversal., Al igual que con el tipo 1, La presentación Tipo 2 se hace más evidente en la posición de manos sobre las caderas y durante la reducción excéntrica activa desde arriba. La disfunción del patrón Medial ocurre con mayor frecuencia en pacientes con inestabilidad de la articulación glenohumeral.
- disfunción tipo 3 o superior. Se caracteriza por una elevación excesiva y temprana de la escápula durante la elevación de la UE. Este patrón se ha referido como senderismo compensatorio del hombro o encogimiento de hombros y se ve con mayor frecuencia en pacientes con disfunción del manguito rotador y desequilibrios de pareja de fuerza del manguito deltoides-rotador.,
Procedimientos de diagnóstico
Las pruebas y medidas actuales, si bien han demostrado ser confiables, no han demostrado una gran validez al demostrar correlación con el movimiento biomecánico, los síntomas, la patología o los resultados.
Las recomendaciones para medidas clínicas apropiadas incluyen:
1. Observación clínica de discinesis escapular.
clasificación de Kibler de disfunción tipo 1, 2 o 3 (Ver video arriba) o prueba de Discinesis escapular (SDT) recomendada por McClure et al., Se recomienda observar varios episodios repetidos de elevación del brazo para evaluar los efectos de la fatiga en la estabilización escapular.
2. Pruebas que alteran los síntomas.
Prueba de retracción escapular».Se evalúan la AROM basal y el dolor. Esta prueba es positiva si el dolor se reduce ya que el terapeuta ayuda a la elevación activa mediante la aplicación de una inclinación posterior y un movimiento de rotación externa a la escápula. Esta aplicación se puede utilizar junto con otras pruebas como Neer, Hawkin’S-Kennedy y Jobe relocation.
Prueba de asistencia escapular».Se evalúan la AROM basal y el dolor., El terapeuta entonces aplica una ayuda a la dinámica escapular. Esta prueba es positiva si se aumenta la ROM o se reduce el dolor, ya que el terapeuta ayuda manualmente a la rotación escapular hacia arriba durante la elevación activa de la UE.
Prueba de Portaescápulas laterales (LSST): se toman mediciones de la columna vertebral de las escápulas a T2 / T3, ángulo Inferior de las escápulas a T7 / T9 y ángulo superior de las escápulas a T2. Las medidas se toman en 3 posiciones, (a) sentado/de pie con los brazos apoyados en el lado, (B) Las manos en la cintura, los pulgares posteriormente (abducción de 45), (C) abducción de 90 grados y rotación interna máxima., La medición no debe variar más de 1 a 1,5 cm, más la diferencia de 1,5 cm significativa.
Prueba isométrica de pellizco escapular: paciente en posición de pie y se le pide que apriete o retraiga activamente las escápulas lo más fuerte posible. Respuesta Normal: un individuo capaz de sostener el apretón o 15 a 20 segundos sin ningún dolor ardiente o debilidad notable. Positivo: dolor ardiente presente. Cuidado con: paciente relajando la contracción.,
Prueba de carga escapular: como en la posición (2)para el LSST, la carga Manual se aplica en dirección anterior, posterior, inferior o superior al brazo, y la escápula no debe moverse más de 1,5 cm. prueba de flexiones de pared: el paciente realiza flexiones de pared de 15 a 20 veces. La debilidad de los músculos escapulares (principalmente serrato anterior) o el alado generalmente se manifiesta con 5 a 10 flexiones. Para una población más fuerte o más joven, realice la prueba en el piso.
3. Pruebas musculares manuales.
MMT para trapecio medio e inferior, y serrato anterior.
4. Tensión muscular menor pectoral.,
Las medidas actuales examinan la longitud mm en posiciones de descanso, no en la longitud máxima. Desafortunadamente, no hay medidas clínicas validadas para identificar a un paciente con un músculo pectoral menor apretado.
5. Mediciones estáticas
Las mediciones estáticas consisten en (1) infera: diferencia en la altura vertical del ángulo escapular superomedial de la escápula caída en comparación con el ángulo contralateral. (2) desplazamiento Lateral: diferencia del ángulo escapular superomedial desde la línea media (3) abducción: diferencia en grados angulares del margen escapular medial desde la plomada.,
medidas de resultados
DASH
manejo/intervenciones
la intervención tiene como objetivo reducir la restricción menor de la cápsula posterior y el pectoral y restaurar el equilibrio de La mm periscapular a través de ejercicios que promueven la activación temprana y aumentada del serrato anterior, inferior y del trapecio medio, al tiempo que minimizan la actividad del trapecio superior.,
- Manual grade 4 mobilization to reduce posterior capsule tension, cross-body stretch.
- Manual stretching and soft tissue mobilization to decrease pec minor tension (cadaveric studies imply that a position of 150 degrees elevation with 30 degrees scapular retraction is optimal).,
- ejercicios de flexión lateral hacia adelante, rotación externa, extensión prona y abducción horizontal prona para fortalecer el trapecio medio e inferior sobre el trapecio superior.,
- posiciones cuadrúpedas y variables push-up para activar serratus anterior.
Protocolo de rehabilitación
Fase I
flexibilidad
1. Liberación de tejidos blandos: liberación de Pec, liberación de RTC Posterior, liberación de cápsula Posterior, trampas superiores y liberación de escápulas elevadoras (técnicas de liberación Manual/automática)
2. Tspine Mobility (manual Mobs/Manips)
3. Tspine Extension Ex
4. Estiramiento de Pec
5., Estiramiento del durmiente
6. Genie Stretch
7. Trampas superiores estiramiento
isométrica
1. Pellizcos escapulares
2. Robo pellizcos
3. Isométrica de pared de hilera baja
4. Isométrica del hombro ER
5. Isométrica del depresor escapular
isotónica
1. Pellizcos escapulares con Theraband
2. Fila baja con Theraband
3. Hombro ER / IR en pie
4. Abrazo dinámico
5. Punzones escapulares
6. Ejercicios De Animadora.
Fase II
1. Filas sentadas
2. Filas altas
3. Filas propensas
4. Standing Robbery w / theraband
5. Propensos Y, I, T Y W
6. Cortadora de césped/de pie D2 amartillado
7. Lado acostado ER
8., PNF D1 / D2
9. Lats Pull downs
10. Relojes escapulares
11. Lavados de pared
12. Lanzador 10
13. Fortalecimiento escapular resistido manualmente
14. Estiramientos
Fase III
ejercicios CKC y ejercicios avanzados.
1. Super 6: fila vertical, abrazo Dinámico, amartillado/desaceleración, amartillado/aceleración, B/L D2, B/L pullovers
2. Punzones de columna de cable de Pie
3. Bear crawl on Swiss ball
4. Desaceleración plioball
5. Elevación sentada del lucio
6. Push Plus / flexiones escapulares
7. Standing Snow Angels
8. Wall ball Scours
9., Estiramientos
recursos
un ejemplo de un programa de ejercicios en el hogar en el manejo de la discinesis escapular.
presentaciones
 |
ejercicios avanzados para el trimestre superior: una guía para la rehabilitación del control motor escapular
la beca ompt en 2010, describe una guía para la rehabilitación escapulotorácica. Incluye algunas grandes animaciones!, Ver la presentación |
- Ludewig PM et al. Movimiento del complejo del hombro durante la elevación humeral multiplaner. J Bone Joint Luchando Am.2009;91:378-389.
- McClure PW et al. Medición directa 3-dimensional de la cinemática escapular durante movimientos dinámicos in vivo.J Hombro Codo Luchando 2001:10:269-277.
- Doody SG et al.Movimientos del hombro durante la abducción en el plano escapular.Arch Phys Med Rehab.1970:595-604.
- Bagg SD, Forrest Wj., Un análisis biomecánico de la rotación escapular durante la abducción del brazo en el plano escapular.Arch Phys Med Rehabil.1988:238-245.
- El Hombro lanzador discapacitado: espectro de patología Parte III: la escápula enferma, discinesis escapular, la cadena cinética y rehabilitaciónfcklrburkhart, Stephen s et al.fckLRArthroscopy, Volume 19, Issue 6, 641-661
- Matthew B. Burn, Patrick C. McCulloch, David M. Lintner, Shari R. Liberman, and Joshua D., Harris Prevalence of Scapular Dyscinesis in Overhead and Nonoverhead Athletes: A Systematic Review Orthopaedic Journal of Sports Medicine February 2016 vol. 4 no. 2
- Kibler WB et al.Evaluación clínica cualitativa de la disfunción escapular: un estudio de confiabilidad. J Hombro Codo Luchando 2002;11:550-556.
- Inman VT et al.Observación sobre la función de la articulación del hombro.J Bone Joint Surg. 1944; 26: 1-30.
- Kuhn JE.Examen físico de la escápula-una revisión sistemática.JOSPT.2009; 39: A11.
- Tate AR et al., Efecto de la prueba de reposicionamiento escapular sobre los síntomas de pinzamiento del hombro y la fuerza de elevación en atletas por encima de la cabeza.JOSPT.2008;38:4-11.
- Rabin et al. La fiabilidad intertester de la prueba de asistencia escapular.JOSPT.2006;36:653-660.
- Odom CJ, Taylor AB, Hurd CE, negar CR. Medición de la asimetría escapular y evaluación de la disfunción del hombro mediante la prueba de portaescápulas lateral: un estudio de confiabilidad y validez. Fisioterapia. 2001 Feb 1; 81 (2): 799-809.
- 13.0 13.1 McClure P et al.,Una comparación controlada aleatorizada de procedimientos de estiramiento para la tirantez posterior del hombro.JOSPT.2007;37:108-114.
- 14.0 14.1 Muraki T et al.Alargamiento del músculo pectoral menor durante movimientos pasivos del hombro y técnicas de estiramiento: un estudio biomecánico cadavérico.Phys Ther.2009;89:333-341.
- 15.0 15.1 Ludewig PM et al. Equilibrio relativo de la actividad del músculo trapecio anterior y superior del Serrato durante las flexiones exercises.Am J Sports Med.2004;32:484-493.
- Cools AM et al. Rehabilitación del equilibrio del músculo escapular: ¿qué ejercicios prescribir? Am J Sports Med.,2007;35:1744-1751.
- De Mey K et al. Sincronización del músculo trapecio durante ejercicios seleccionados de rehabilitación del hombro.JOSPT.2009;39:743-752.