US Pharm. 2012; 37(12): HS1-HS8.
resumen: como expertos en medicamentos, los farmacéuticos deben proporcionar orientación adecuada para el tratamiento de la peritonitis bacteriana aguda en el entorno hospitalario. Bacterialperitonitis aguda se asocia con un alto riesgo de mortalidad. La intervención inmediata es necesaria, ya que el retraso puede permitir que el proceso de la enfermedad una vez localizada dañe otros órganos en todo el cuerpo. La identificación y el tratamiento adecuados de la peritonitis bacteriana aguda son claves para obtener mejores resultados., Además de la intervención quirúrgica, farmacológicotratamiento también es necesario. El tratamiento o la prevención de la hipovolemia asociada a la peritonitis puede llevarse a cabo según las recomendaciones de las guías de la campaña de sepsis sobreviviente. Por último, dado que la terapia antibiótica es la tercera piedra angular del tratamiento, es importante considerar la selección, dosificación y duración adecuadas de los antibióticos.
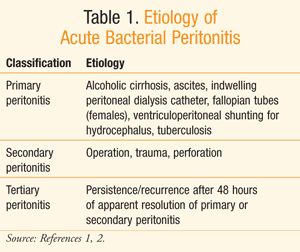
la Peritonitis es una inflamación aguda de la peritoneallining debido a la infección bacteriana así como otras causas tales como químicos, irradiación, y lesión del cuerpo extraño.,1 El insulto del revestimiento peritoneal por cualquiera de estos agentes puede conducir a una respuesta inflamatoria, conocida como peritonitis aguda.1 la tabla 1 muestra la etiología patógena común de la peritonitis bacteriana aguda.
Las tasas de mortalidad asociadas a la peritonitis rondaban el 90% a principios de la década de 1900. desde entonces, estas tasas han descendido aproximadamente al 30% con el uso de terapias farmacológicas apropiadas y atención complementaria.2
Descripción general de la enfermedad
La clasificación de la peritonitis bacteriana se basa en la fuente de las bacterias infecciosas.,2 peritonitis primaria o espontánea se refiere a una etiología extraperitoneal, en la que la bacteria infecciosa entra en la cavidad peritoneal a través del sistema circulatorio o linfático.1,2 en estos casos, el paciente suele tener una comorbilidad subyacente que puede llevar a la migración bacteriana hacia el peritoneo.1 tales comorbilidades pueden incluir ascitis y catéteres de diálisis peritoneal permanente. Se estima que la peritonitis primaria ocurre entre el 10% y el 30% de los pacientes con cirrosis alcohólica.,1 Además, los pacientes en diálisis peritoneal ambulatoria crónica (DPCA) tienen, en promedio, una incidencia de peritonitis cada 33 meses.1
la peritonitis secundaria, la etiología más común, es el resultado de bacterias infecciosas de una fuente dentro del peritoneo.1considerando la plétora de microflora existente dentro de los órganos abdominales, la migración de las bacterias desde cualquiera de los órganos hacia el peritoneo esteril puede conducir a una respuesta inflamatoria, resultando en peritonitis insegura. La dispersión de bacterias de sus órganos huésped puede resultar de una punción debido a un trauma, cirugía o perforación.,1 ulceración, isquemia u obstrucción pueden causar la perforación de los órganos abdominales.1 finalmente, peritonitis terciaria peritonitis persistente o recurrente que reaparece al menos 48 horas después de la aparente resolución de una peritonitis primaria o secundaria.2 Los datos sobre la incidencia de peritonitis secundaria y terciaria son limitados.1 La clasificación de la peritonitis es útil en la práctica clínica, ya que puede ayudar a facilitar el diagnóstico y el tratamiento adecuados.,
presentación clínica y diagnóstico
La introducción bacteriana en el peritoneo da como resultado una respuesta inmune humoral y celular inmediata.1esta respuesta desencadena un proceso inflamatorio, que resulta en desplazamientos de fluidos hacia la cavidad peritoneal. Esta acumulación de líquido, junto conla motilidad intestinal disminuida, a menudo conduce a la distensión abdominal.Además, el desplazamiento de líquido hacia el abdomen, conocido como tercer espaciamiento,puede resultar en una disminución del volumen sanguíneo, lo que lleva a hipovolemia en varios casos., La fiebre, los vómitos y la diarrea también pueden acompañar a la peritonitis, agravando los desequilibrios de líquidos y aumentando el riesgo de hipovolemia.La hipovolemia no tratada puede resultar en una disminución del gasto cardíaco y, en última instancia, shock hipovolémico.1
además de los cambios de fluidos, las sustancias extrañas como las heces y el moco presentes en la cavidad abdominal pueden empeorar las peritonitis al debilitar los mecanismos inmunitarios como la fagocitosis bacteriana.1la absorción bacteriana y endotoxina en el torrente sanguíneo se facilita por un peritoneo inflamado y puede resultar en sepsis., La muerte puede ser el resultado de efectos negativos en los sistemas de órganos de complicaciones graves como sepsis. Además, otras complicaciones graves, como la hipoalbuminemia causada por la pérdida de proteínas, así como las complicaciones pulmonares como la neumonía resultante de la inhibición diafragmática debido a la férula, pueden empeorar el pronóstico. Junto con la inmunidad del huésped y la adecuación del tratamiento, la cantidad y la virulencia de los organismos infecciosos y la presencia de sustancias extrañas dentro de la cavidad abdominal tienen un gran impacto en el resultado resultante de la peritonitis.,1
la presentación clínica inespecífica de la peritonitis primaria varía drásticamente de la presentación conspicua de la peritonitis secundaria.1 A diferencia de la peritonitis secundaria, la peritonitis primaria puede desarrollarse durante varias semanas sin ningún signo de distress agudo. Aunque el paciente puede quejarse de sensibilidad abdominal, náuseas, vómitos o diarrea, la peritonitis primaria generalmente se sospecha primero cuando el dializado aparece turbio en pacientes sometidos a diálisis peritoneal o cuando la encefalopatía empeora en pacientes con cirrosis., Los resultados de laboratorio tras la sospecha de peritonitis primaria pueden mostrar una leve elevación del recuento de glóbulos blancos (GB) y un cultivo positivo del dializado peritoneal o del líquido ascético.1
por el contrario, los pacientes con peritonitis secundaria a menudo presentan un abdomen similar a una tabla, distensión abdominal, sordos intestinales débiles que disminuyen con el tiempo y dolor abdominal insoportable que conduce a una guardia involuntaria, con movimientos diminutos como respirar o mecerse de la cama causando dolor severo., Como se mencionó anteriormente,la hipovolemia puede ocurrir en ausencia de tratamiento, lo que puede resultar en hipotensión y shock. Otros signos y síntomas incluyen achipnea, taquicardia, náuseas y vómitos, disminución de la producción de orina y temperatura elevada.1 en la peritonitis secundaria, las pruebas de laboratorio pueden mostrar leucocitosis, con neutrófilos predominantes y bandas elevadas.1
tratamiento de la Peritonitis
los resultados deseados en la peritonitis incluyen la resolución de la etiología subyacente y el drenaje de abscesos.,1 los objetivos secundarios del tratamiento incluyen la eliminación de la infección y la protección de los eventos adversos de los medicamentos,así como el daño a los órganos finales, incluidos los pulmones, el hígado, el corazón y los riñones.1Los elementos de la intervención apropiada consisten en la reanimación con líquidos,el procedimiento de control de la fuente (cirugía) y la terapia antimicrobiana empírica.3la mayoría de los casos de peritonitis primaria requieren el uso de agentes antimicrobianos como pilar de la terapia, y los procedimientos de drenaje generalmente no son necesarios.1
la peritonitis secundaria requiere tratamiento quirúrgico, conocido como control de fuente, para corregir la patología subyacente.,1 Sourcecontrol tiene la intención de corregir los trastornos anatómicos, eliminar los trastornos infecciosos y controlar los factores que promueven la infección continua.4los factores específicos que probablemente impidan un control exitoso de la fuente incluyen un retraso de más de 24 horas hasta el procedimiento; una puntuación de Acutefisiología y Evaluación de salud crónica (APACHE) de al menos 15;edad >70 años; presencia de comorbilidad; nivel bajo de albúmina; estado nutricional deficiente; peritonitis difusa; y presencia de malignidad.,3 el control fallido de la fuente está indicado por infección recurrente en el sitio, falla anastomótica o formación de fístula.3 el drenaje percutáneo guiado por imágenes es preferible al drenaje quirúrgico, especialmente cuando la infección está bien localizada.1,3
la hipovolemia en el entorno de la peritonitis puede conducir al fracaso orgánico. Por lo tanto,independientemente de la presencia de shock séptico, se justifica una reanimación rápida con líquidos en todos los pacientes con peritoniti para promover la estabilidad fisiológica.,3 se debe proporcionar una restauración más agresiva del volumen intravascular a aquellos con shock séptico y fallo orgánico de la manera descrita en las Directrices de la campaña de supervivencia a la epidemia para el manejo del shock séptico.3 Según se informa,las actualizaciones de 2012 de las directrices sobre sepsis sobreviviente indicarán que la exposición inicial de líquido debe ser de al menos 1 L de cristaloide y un mínimo de 30 mL/kg en las primeras 4 a 6 horas. Los fluidboluses incrementales pueden seguir siempre y cuando los signos vitales del paciente continúen mostrando mejoría.,5 la norepinefrina es el vasopresor preferido, y la terapia inotrópica con dobutamina se puede agregar a los pacientes con disfunción cardiaca.5 se recomienda una infusión continua de hidrocortisona de 200 mg/24 horas para aquellos con shock séptico refractario al vasopresor. La fiebre, taquipnea, náuseas y vómitos, y la reducción de la ingesta de líquidos pueden conducir a la deshidratación en pacientes con peritonitis.3
se debe iniciar tratamiento antibiótico empírico ante la sospecha de peritonitis.,3las directrices prácticas de la Sociedad de Enfermedades Infecciosas de América(IDSA) recomiendan que la terapia antimicrobiana empírica se inicie en la primera hora del reconocimiento de la peritonitis en pacientes con hemodinámica comprometida o función orgánica; de lo contrario, la terapia debe iniciarse dentro de las 8 horas posteriores a la presentación.3 aunque hay un valor limitado para los hemocultivos en el tratamiento de la peritonitis adquirida en la comunidad, las tinciones de Gram para detectar la presencia de levadura coccior gram-positiva están justificadas en individuos de alto riesgo, así como en aquellos con peritonitis adquirida en el cuidado de la salud.,3 La terapia antibiótica puede ser alterada según los resultados de los datos de cultivo y sensibilidad. Sin embargo,inicialmente, la selección empírica IV de antibióticos debe dirigirse a los organismos probablesrepresentes en el sitio del que se derivó la peritonitis, como se muestra en la tabla 2.1
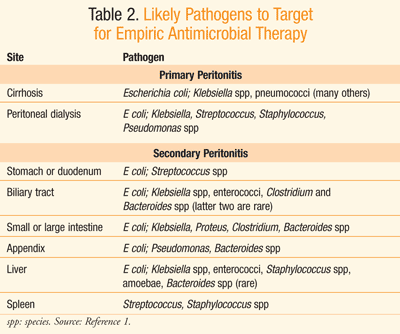
Existen diferencias entre las infecciones asociadas a la atención médica y las asociadas a la comunidad (Tabla 3).,3,6 los aminoglucósidos se encuentran entre los agentes recomendados para su uso en la terapia empíricalantimicrobial para infecciones intrabdominales asociadas a la atención médica, particularmente aquellas causadas por organismos Enterobacteriaceae que producen spectrumbeta–lactamasas extendidas (Blee).3 la vancomicina se recomienda en la misma situación cuando Staphylococcus aureus resistente a la meticilina (SARM) es el organismo causante de la infección asociada a la atención médica.3la originación de la infección en términos de sitio anatómico así como de assetting (i. e.,, hospital o comunidad) ayuda a guiar la selección de la terapia antibiótica empírica más razonable.

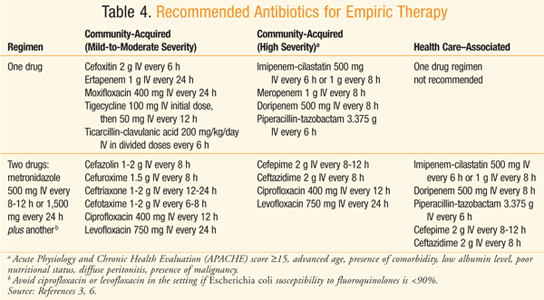
en la tabla 4 se muestran los regímenes antibióticos empíricos recomendados para pacientes con peritonitis con función renal y hepática3,6 o un aclaramiento de creatinina entre 70 y 100 mg / dL.7 considerando la creciente resistencia de Escherichia coli a las quinolonas, tales fármacos solo deben ser utilizados en un hospital cuya encuesta indique>90% de susceptibilidad de E coli a las quinolonas.,3 También existe preocupación por el uso frecuente de ertapenem que conduce a la aparición de organismos Enterobacteriaceae resistentes a carbapenem y especies de Pseudomonas y Acinetobacter.3 La ampicilina-sulbactam debe ser evitada cuando se dirige a la E. coli, considerando la prevalencia de resistencia al fármaco.,3,8 cuando una infección asociada a la atención de la salud es motivo de preocupación, hay un mayor riesgo de infección debido a Candida y Enterococcusespecies, Fluconazol se justifica en pacientes que tienen una neoplasia maligna,trasplante, enfermedad inflamatoria, infección intraabdominal recurrente,úlcera gástrica en la supresión de ácido, o están en terapia inmunosupresora para neoplasia.3 La ampicilina o vancomicina se pueden agregar a la terapia empírica para atacar los enterococos en aquellos con infección asociada a la atención médica, especialmente cuando se trata de una infección postoperatoria.,3 Los pacientes que se sabe que están colonizados con MRSA y aquellos con peritonitis asociada a la atención médica deben ser tratados con un antimicrobiano que cubra el MRSA, como la vancomicina.3
existen consideraciones específicas de dosificación antimicrobiana para pacientes que están críticamente enfermos y / u obesos.9Due a las alteraciones fisiológicas en estos pacientes, ciertos factores farmacokinetic se pueden cambiar, tales como volumen aparente de la distribución y/o de la liquidación.,3 Además, si la dosis depende de la función renal, puede ser necesario medir directamente el aclaramiento de creatinina debido a la dificultad de estimación atribuible al peso corporal superior a la media.3 los pacientes críticamente enfermos también pueden experimentar alteraciones en ciertos parámetros farmacocinéticos. Por ejemplo, los pacientes en las primeras etapas de la sepsis pueden experimentar un estado hipermetabólico y cambios de fluidos que pueden causar un aumento del volumen de distribución y aclaramiento.3 tales cambios pueden dar lugar a concentraciones séricas más bajas de antimicrobianos como los betalactámicos.,3en una nota similar, se han observado concentraciones séricas reducidas de antimicrobianos como cefalosporinas y carbapenems en pacientes obesos.3 como resultado de estos cambios farmacocinéticos, pueden requerirse ajustes tales como dosis más altas y/o administración más frecuente en estos subgrupos de pacientes.3 en los casos en que la vancomicina sea un agente apropiado para pacientes críticamente enfermos y/u obesos, se debe utilizar el peso corporal total para calcular la dosis inicial.3 además, a estos pacientes se les debe monitorizar la concentración sérica de vancomicina para proporcionar una dosificación individualizada.,3,10
La dosis Intraperitoneal es preferible a la dosis IV para los pacientes en diálisis peritoneal para proporcionar niveles locales más altos de antibióticos. La terapia empírica debe abarcar tanto organismos grampositivos como organismos gramnegativos conocidos por causar peritonitis. Intraperitonealantibióticos se pueden administrar a través de la dosificación continua o intermitentedosificación. Los regímenes posológicos deben tener en cuenta la función renal residual, definida como >100 mL/día de producción de orina, en la que las dosis recomendadas de caserose deben aumentar empíricamente en un 25%.,11EL intercambio bien-tiempo debe ser de al menos 6 horas si se usa la dosis intermitente. La duración recomendada del tratamiento es de 2 semanas, o 3 semanas para los casos más graves. El tratamiento depende de la respuesta clínica, que debe observarse en las 72 horas siguientes al inicio del tratamiento antibiótico.Se cree que los pacientes con efluente turbio después de 4 a 5 días de terapia antibiotica adecuada tienen peritonitis refractaria y deben retirar el catéter.11
la insuficiencia renal aguda es el predictor más importante de muerte entre los pacientes con peritonitis bacteriana espontánea (pas).,12la albúmina se ha utilizado en la PAS para provocar la expansión del volumen plasmático con el fin de disminuir la incidencia de insuficiencia renal en pacientes con cirrosis que reciben paracentesis de gran volumen.13 Un estudio que evaluó el uso de albúmina IV además de la terapia antimicrobiana versusantimicrobial terapia sola en pacientes con cirrosis y PAS resultó en una disminución de la incidencia de insuficiencia renal y una disminución de la mortalidad.,13se encontró que los pacientes tratados tenían más probabilidades de beneficiarse de la albúmina si tenían niveles de bilirrubina sérica >4 mg/dL, serumcreatinina >1 mg/dL y una concentración de nitrógeno ureico en sangre (BUN)>30 mg/dL.13 un segundo estudio confirmó los hallazgos previamente notificados y utilizó la misma dosis de 1,5 g/kg administrado el primer día y 1 g/kg administrado el tercer día.,14 actualmente, no hay datos suficientes para apoyar el uso de pacientes hospitalizados con albúmina con PAS complicada, o con una bilirrubina sérica <4 mg/dL y una creatinina de <1 mg/dL. La Asociación Europea para el estudio del hígado afirma que se necesitan estudios adicionales para evaluar la eficacia de la albúmina y otros expansores de volumen en el manejo de la PAS.
La terapia antimicrobiana debe limitarse a 4 a 7 días.3 Si los signos y síntomas de la peritonitis se han resuelto en este momento, ya no se recomiendan antibióticos.,3si el paciente se está recuperando en este momento, puede tolerar una dieta oral y no demuestra resistencia, se justifica la terapia reductora con oralantibióticos.3 Los Antibióticos recomendados en este setting incluyen moxifloxacina, una combinación de metronidazol con eitherlevofloxacina o una cefalosporina oral, o amoxicilina-clavulanato.Estos agentes orales también se pueden utilizar para aquellos que se tratan en el entorno ambulatorio, pero que se iniciaron con terapia IV para pacientes hospitalizados.,3
el fracaso del tratamiento después de 4 a 7 días de terapia debe investigarse a través de técnicas de imagen apropiadas, como tomografía computarizada o ultrasonido.3 debe continuarse el tratamiento antimicrobiano eficaz contra los organismos iniciales y deben descartarse las fuentes extrabdominales de infección en pacientes que no responden al tratamiento.Se recomiendan cultivos aeróbicos y anaeróbicos para pacientes con infección restante después del tratamiento inicial.3
ciertas poblaciones de pacientes deben considerarse parafilaxis de la peritonitis bacteriana., La peritonitis bacteriana primaria puede prevenirse usando antibióticos si existe un factor de riesgo conocido. Por ejemplo, una dosis única IV de vancomicina 1 g administrada en el momento de la colocación del catéter en pacientes sometidos a diálisis peritoneal puede ayudar a prevenir la peritonitis bacteriana.11 una alternativa a la vancomicina es una dosis única de cefazolina 1 g IV.11 la profilaxis de la peritonitis bacteriana secundaria debe considerarse en pacientes hospitalizados con cirrosis que ingresan por hemorragia digestiva alta.,12en el pasado, la norfloxacina 400 mg al día había sido el fármaco de elección en el contexto de la hemorragia gastrointestinal superior; sin embargo, desde entonces se han considerado antimicrobianos alternativos debido a los cambios epidemiológicos de las infecciones bacterianas en la cirrosis.12 Ceftriaxona 1 g IV ha demostrado ser una alternativa eficaz.16
conclusión
la Peritonitis, una inflamación aguda del peritoneo, puede ocurrir debido a patógenos u otras causas como la exposición química.La presentación clínica de la peritonitis primaria es a menudo inespecífica y puede carecer de signos y síntomas iniciales., Por el contrario, la peritonitis secundaria a menudo se presenta con síntomas prominentes, incluyendo dolor intenso. La peritonitis no tratada puede dar lugar a sepsis y daño en los órganos terminales; por lo tanto,el tratamiento inmediato de la peritonitis bacteriana debe guiarse por la especificidad y las comorbilidades.
los antimicrobianos comunes de elección para la peritonitis adquirida en la comunidad incluyen cefalosporinas y fluoroquinolonas. La peritonitis adquirida en el cuidado de la salud puede requerir tratamiento con antibióticos de amplio espectro, como carbapenemos., Las características de los pacientes deben tenerse en cuenta en las decisiones de dosificación, y ciertos subgrupos de pacientes, como los críticamente enfermos y/u obesos, pueden requerir un ajuste de dosis debido a variaciones en los parámetros farmacocinéticos. En los casos de falta de respuesta al tratamiento quirúrgico, se deben considerar las fuentes de infección fuera del abdomen. En todos los casos de peritonitis, se deben administrar los cuidados de soporte indicados para minimizar las complicaciones.
1. Dipiro JT, Howdieshell TR. Infecciones Intraabdominales. In: Dipiro JT, Talbert RL, Yee GC, et al, eds. Farmacoterapia: Un Enfoque Fisiopatológico. 8th ed., New York, NY: McGraw-Hill; 2011.
2. Ordonez CA, Carlos J. manejo de la peritonitis en el paciente crítico. Surg Clin North Am. 2006;86:1323-1349.3. Solomkin JS, Mazuski JE, Bradley JS, et al. Diagnosisand management of complicated intra-abdominal infection in adults andchildren: guidelines by the Surgical Infection Society and theinfeccious Diseases Society of America. Clin Infect Dis. 2010;50:133-164.
4. Marshall JC, Maier RV, Jimenez M, Dellinger EP. Sourcecontrol in the management of severe sepsis and septic shock: anevidence-based review. Crit Care Med., 2004; 32 (suppl): S513-S526.
5. Friswell A. Surviving Sepsis Campaign previsualiza las pautas actualizadas para 2012. Pulmonar Rev. 2012;17:1,5. www.pulmonaryreviews.com/Article.aspx?ArticleId=sC3JHu + 0hSA=. Consultado el 7 de septiembre de 2012.
6. Klevens RM, Morrison MA, Nadle J, et al. Infecciones invasivas por Staphylococcus aureus resistentes a la meticilina en los Estados Unidos. JAMA. 2007;208:1763-1771.
7. Rybak MJ, Lomaestro BM, Rotschafer JC, et al.,Vancomycin therapeutic guidelines: a summary of consensusrecomendations from the Infectious Diseases Society of America, theAmerican Society of Health-System Pharmacists, and the Society of infectious Diseases Pharmacists. Clin Infect Dis. 2009;49:325-327.
8. Scheetz MH, Hurt KM, NOSKIN GA, Oliphant cm. Aplicación de la farmacodinámica antimicrobiana a patógenos Gram-negativos resistentes. Am J Health Syst Pharm. 2006;63:1346-1360.
9. Murphy JE, Gillespie DE, Bateman CV. Previsibilidad de las concentraciones Valle de vancomicina utilizando siete métodos para estimar parámetros farmacocinéticos., Am J Health Syst Pharm. 2006;63:2365-2370.10. Owens RC Jr, Shorr AF. Dosificación racional de agentes antimicrobianos: estrategias farmacocinéticas y farmacodinámicas. Am J Health Syst Pharm. 2009; 66 (suppl 4): S23-S30.11. Piraino B, Bailie GR, Bernardini J, et al. Recomendaciones sobre infecciones relacionadas con la diálisis Peritoneal: actualización de 2005. Perit Dial Int. 2005;25:107-131.12. Alaniz C, Regal RE. Peritonitis bacteriana espontánea: una revisión de las opciones de tratamiento. P T. 2009; 34: 204-210.13. Sort P, Navasa M, Arroyo V, et al., Efecto de la albúmina intravenosa sobre la insuficiencia renal y la mortalidad en pacientes con cirrosis y peritonitis bacteriana espontánea. N Engl J Med. 1999;341:403-409.14. Sigal SH, Stanca CM, Fernandez J, et al. Uso restringido de albúmina para la peritonitis bacteriana espontánea. Intestino. 2007;56:597-599.15. Guía de práctica clínica de EASL sobre el manejo deasitas, peritonitis bacteriana espontánea e incirrosis del síndrome hepatorrenal. J Hepatol. 2010;53:397-417.16. Fernández J, Ruiz Del Árbol L, Gómez C, et al.,Norfloxacin vs ceftriaxone in the prophylaxis of infections in patientswith advanced cirrhosis and hemorrhage. Gastroenterology. 2006;131:1049-1056.