us Pharm. 2018; 43(1):HS2-HS7.
résumé: la pression positive continue des voies respiratoires (PPC) est le traitement de choix pour l’apnée obstructive du sommeil (SAOS) modérée à sévère. Environ la moitié des patients atteints de SAOS ne se conforment pas au traitement par PPC en raison de problèmes liés au masque, d’effets secondaires liés au traitement, de l’attitude du patient ou d’un manque de bénéfice perçu. Certains patients intolérants au traitement par PPC peuvent avoir des problèmes anatomiques pouvant être chirurgicaux., Pour certains patients atteints de SAOS, la chirurgie peut être une alternative ou un complément au traitement par PPC. Il est essentiel que les pharmaciens, dans tous les milieux de pratique, reconnaissent la morbidité et la mortalité associées au SAOS et se familiarisent avec les options de traitement chirurgical des candidats appropriés.
l’apnée Obstructive du sommeil (SAOS), un trouble chronique courant, est causée par un blocage des voies aériennes supérieures pendant le sommeil paradoxal (REM) qui entraîne des ronflements, des désaturations d’oxygène, une perturbation du sommeil et une morbidité et une mortalité importantes.,1-3 l’obstruction des voies aériennes supérieures se produit lorsque le palais mou et / ou la langue s’effondre vers l’arrière contre la paroi pharyngée en raison de la perte du tonus musculaire normal pendant le sommeil paradoxal. Les études épidémiologiques estiment que 2% à 4% de la population adulte est atteinte du SAOS, certaines populations—hommes, IMC accru (30 ans ou plus), Âge 60 ans et plus—étant plus fréquemment touchées.1,3,4 on croit que ces populations présentent un risque accru d’obstruction des voies respiratoires parce qu’elles présentent un encombrement anatomique plus important des voies aériennes supérieures à l’inclusion.,
l’étalon-or pour le traitement du SAOS est la thérapie par pression positive continue (CPAP) (flux constant d’air pompé par le nez et/ou la bouche dans les voies respiratoires des poumons), qui agit comme une attelle pneumatique pour garder le brevet des voies respiratoires pendant le sommeil. Cependant, en raison de l’inconfort du masque, de l’irritation de la peau, du bruit ou de la claustrophobie, jusqu’à 60% des patients n’atteindront pas l’observance à long terme.4,5 le SAOS non traité et le non-respect du traitement par PPC doivent être pris au sérieux, car ces facteurs augmentent le risque de complications multiples pour la santé (tableau 1)., Cet article traite des alternatives chirurgicales au traitement par PPC chez les adultes, de leur efficacité relative et du rôle du pharmacien dans le conseil aux patients adultes atteints de SAOS qui envisagent une intervention chirurgicale.

diagnostic
L’American College of Physicians recommande le dépistage du SAOS et l’obtention d’un polysomnogramme (PSG) chez les patients présentant une somnolence diurne inexpliquée ou excessive., Le PSG enregistre simultanément les ondes cérébrales d’un patient, les saturations d’oxygène, l’effort respiratoire, le rythme cardiaque et respiratoire, ainsi que les mouvements des yeux et des jambes pendant le sommeil.3 le SAOS est confirmé si le PSG présente une obstruction cyclique des voies aériennes avec des désaturations d’oxygène associées et des excitations du sommeil. La gravité de la maladie du SAOS peut être évaluée à l’aide de l’indice d’apnée-hypopnée (IAH) et/ou de l’indice de perturbation respiratoire (IDR) du PSG en conjonction avec L’échelle de somnolence D’Epworth (ESS). Selon l’état de l’assurance et la disponibilité, un PSG modifié peut être effectué au domicile du patient., Les études de sommeil à domicile sont aussi précises qu’un PSG fait dans un laboratoire de sommeil pour diagnostiquer le SAOS (mais pas d’autres troubles du sommeil), mais le coût est beaucoup plus faible.
traitement non chirurgical
Les traitements médicaux efficaces pour le SAOS comprennent la perte de poids, la PPC et les appareils buccaux. Étant donné que l’obésité est un facteur de risque de SAOS, la perte de poids doit être une composante du traitement par SAOS chez les patients ayant un IMC supérieur à 25. Une perte de poids efficace entraîne une réduction des niveaux de PPC requis pour la perméabilité des voies respiratoires, ce qui améliore l’observance et, chez certains patients, peut potentiellement guérir le SAOS., Comme indiqué précédemment, un nombre important de patients finissent par abandonner le traitement par PPC. Les Obstacles à la conformité au PPC comprennent les problèmes liés au masque (fuites d’air, abrasion de la peau, inconfort lié au masque), les effets secondaires liés au traitement (congestion nasale, gorge sèche, réveils fréquents, plaintes du partenaire de lit) et l’attitude du patient, le niveau de connaissances et les avantages et risques perçus.,6
les appareils buccaux tels que les appareils de repositionnement de la mandibule et les dispositifs de maintien de la langue-qui sont portés pendant le sommeil-font avancer la mandibule et / ou la langue, élargissant ainsi les voies aériennes supérieures et réduisant la collapsibilité des voies respiratoires. Étant donné que ces dispositifs réduisent L’IAH et L’IDR plus que le placebo mais moins que la PPC, ils sont considérés comme un traitement de deuxième intention.1,7 D’autres dispositifs (bandelettes nasales et valves) ont été étudiés moins rigoureusement et semblent offrir peu d’avantages pour les patients atteints du SAOS.,
en ce qui concerne le traitement pharmacologique, le modafinil est recommandé pour traiter les symptômes de somnolence diurne excessive qui surviennent malgré le respect d’un traitement efficace par PPC. Les corticostéroïdes nasaux topiques (par exemple, la fluticasone) sont des compléments utiles pour faciliter l’observance de la PPC chez les patients atteints de rhinite allergique.6,8,9 plusieurs thérapies-inhibiteurs sélectifs de la recapture de la sérotonine, protriptyline, théophylline, anticholinergiques et œstrogènes—ont été étudiées, mais elles manquent d’efficacité et ne sont pas recommandées pour le SAOS. L’oxygène supplémentaire n’est pas recommandé comme traitement primaire pour le SAOS., Bien que des désaturations cycliques d’oxygène surviennent à la suite du SAOS, l’oxygène supplémentaire ne traite pas l’obstruction des voies respiratoires et ne corrige généralement pas les épisodes d’hypoxie.
Les pharmaciens cliniques peuvent optimiser le bien-être des patients atteints de SAOS en conseillant sur l’hygiène du sommeil, y compris en évitant l’alcool et d’autres sédatifs; en décourageant l’utilisation des thérapies non efficaces énumérées ci-dessus; et en encourageant la conformité aux PPC.1,5
options chirurgicales
Si le patient ne peut pas tolérer le traitement par PPC ou reste symptomatique malgré l’observance, une correction chirurgicale des voies respiratoires doit être envisagée., Les interventions chirurgicales pour le SAOS tentent de soulager les symptômes en améliorant la force des voies aériennes supérieures et en diminuant la gravité de l’obstruction des voies aériennes. Bien que la plupart des interventions chirurgicales pour le SAOS soient associées à de meilleurs résultats cliniques (symptômes, risque cardiovasculaire, accidents de la route, qualité de vie et mortalité), elles ne sont généralement pas considérées comme curatives.1 La chirurgie est une option de première intention pour traiter le SAOS chez les enfants, mais est considérée comme un dernier recours pour les adultes.,
Les candidats à la chirurgie comprennent les enfants atteints de SAOS, les adultes intolérants à la PPC ou à un appareil oral, les adultes présentant un rétrécissement anatomique du pharynx (par exemple, hypertrophie amygdalienne, macroglossie, rétrognathie), les adultes présentant des caractéristiques anatomiques qui nuisent à l’ajustement approprié du masque de PPC, les adultes qui refusent de porter un appareil La chirurgie est généralement réservée aux patients atteints de SAOS sévère car le rapport bénéfice-risque augmente avec la gravité de la maladie sous-jacente.,10
comme indiqué précédemment, l’obésité est un facteur de risque important du SAOS et doit être prise en compte dans le traitement de ces patients. La chirurgie bariatrique peut être un traitement d’appoint chez les patients obèses morbides; cependant, la perte de poids chirurgicale améliore généralement, mais ne guérit pas, le SAOS de ces patients. Le SAOS peut se reproduire ou s’aggraver avec le gain de poids postopératoire et survient généralement des années après la chirurgie.10
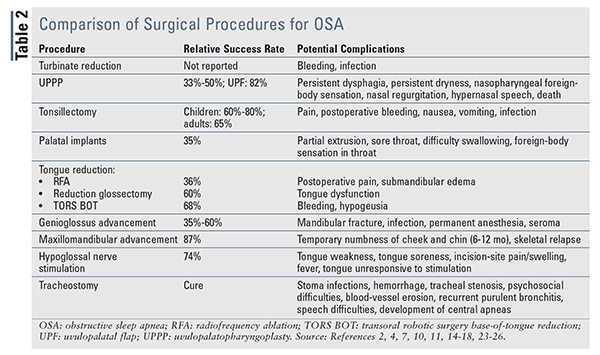
Les Patients envisageant une intervention chirurgicale doivent recevoir des informations sur les taux de réussite chirurgicale et les complications potentielles de l’intervention.,10 la ou les procédures choisies doivent être individualisées en fonction de l’anatomie unique du patient et de la cause profonde de l’effondrement des voies aériennes supérieures. Les options chirurgicales peuvent se concentrer sur la correction de l’anatomie de la cavité nasale, du nasopharynx, de l’oropharynx et/ou de l’hypopharynx, ainsi que sur le contournement complet des voies respiratoires normales. Un résumé des interventions chirurgicales, de leurs taux de réussite relatifs et de leurs complications potentielles figure au tableau 2.,
procédures nasales
Les procédures nasales sont effectuées pour réduire les blocages nasaux causés par les os, le cartilage ou les tissus hypertrophiés.4,7 ces procédures ne peuvent pas guérir le SAOS car l’origine de l’apnée est une obstruction complète du pharynx; ce sont plutôt des compléments qui améliorent la respiration et rendent la PPC plus tolérable. Lorsqu’elles sont combinées avec la PPC, les procédures nasales permettent de réduire la force de la PPC, d’augmenter la conformité à la PPC et d’améliorer les scores ESS.,11,12 la chirurgie nasale la plus courante est la réduction des cornets, qui, en débulquant les cornets hypertrophiés (os faisant saillie dans le passage respiratoire nasal), diminue la résistance des voies respiratoires tout en maintenant les fonctions normales des cornets.13 la réduction du cornet par radiofréquence est une stratégie mini-invasive pour le débulquage qui peut être réalisée sous anesthésie locale dans le cabinet d’un médecin.
Uvulopalatopharyngoplastie
L’uvulopalatopharyngoplastie (upp) est l’intervention chirurgicale la plus courante pour le SAOS., Cette méthode élimine l’excès de tissu du palais mou et du pharynx, qui sont des sites d’obstruction courants chez de nombreux patients. Cette chirurgie nécessite une nuit et le temps de récupération peut être prolongé.4
bien que L’upp soit fréquemment utilisé chez les patients atteints d’un SAOS léger à modéré, son succès est relativement faible (33% à 50%) et son efficacité diminue avec le temps.2,4,14 une étude a révélé que, après la procédure, L’IAH a été réduit de seulement 33% et le RDI est resté relativement élevé à environ 30 réveils par heure.,14 D’autres études ont révélé que bien que 90% des patients traités par upp aient eu une amélioration du ronflement, les résultats rapportés par les patients étaient beaucoup moins impressionnants, 27% des patients percevant une bonne réponse, 34% percevant une mauvaise réponse et 30% signalant une aggravation des symptômes après la chirurgie.2,7
D’autres formes D’upp ont montré des taux de réponse variables. Le lambeau Uvulopalatal (UPF), dans lequel le tissu adipeux muqueux et sous-muqueux est retiré des amygdales et du palais mou, a donné lieu à un taux de réussite de 82% dans des études limitées.,15 UPF a montré des réponses favorables, mais l’uvulopalatoplastie assistée par laser doit être évitée en fonction des rapports d’œdème postopératoire et de gonflement des voies aériennes supérieures nécessitant une trachéotomie urgente.4,10,14
amygdalectomie
L’amygdalectomie et l’adénoïdectomie sont les procédures les plus fréquemment pratiquées. Ils sont le plus souvent utilisés chez les enfants et devraient être considérés comme des options de première intention dans les populations pédiatriques.4 ces procédures sont considérées comme sûres et efficaces chez les enfants de plus de 2 ans, avec des taux de guérison d’environ 60% à 80%.,4 Amygdalectomie peut également être réalisée chez les adultes atteints d’hypertrophie amygdalienne. Une méta-analyse qui a examiné les amygdalectomies chez les patients adultes atteints d’hypertrophie amygdalienne a montré une réduction de 65% de L’IAH, ainsi qu’une amélioration des scores ESS.16
Implants Palataux
la chirurgie implantaire du palais mou, également connue sous le nom de procédure pilier, est une stratégie mini-invasive pour traiter le ronflement et les cas bénins de SAOS.10 trois tiges de polyester sont placées dans le palais mou, où elles initient une réponse inflammatoire dans les tissus mous environnants., La fibrose qui en résulte entraîne un raidissement du palais mou et une réduction du contact entre le palais et l’arrière du pharynx pendant le sommeil (c.-à-d. moins d’obstruction des voies respiratoires). Cette procédure peut être effectuée sous anesthésie locale. Une méta-analyse a montré une réduction de 35% de L’IAH et une amélioration des scores ESS.14
procédures Hypopharyngées
dans le SAOS, la langue peut provoquer une obstruction si elle s’effondre excessivement vers l’arrière pendant le sommeil ou si la base de la langue est exceptionnellement grande. Cela contribue au blocage, en particulier chez les patients qui dorment sur le dos., Les procédures disponibles peuvent réduire la taille de la langue ou la faire avancer vers l’avant par les voies respiratoires.4
Les procédures de réduction de la langue comprennent l’ablation par radiofréquence (RFA), la glossectomie de réduction et la chirurgie robotique transorale de réduction de la base de la langue (tors BOT). Ces procédures sont effectuées chez les patients atteints de SAOS léger à modéré qui ne peuvent pas tolérer ou ne veulent pas adhérer au traitement par PPC.10 RFA utilise l’électrocautérisation pour aider à débulquer la langue. Il est considéré comme peu invasif, mais plusieurs traitements sur plusieurs semaines sont nécessaires.,4,7 RFA guérit l’obstruction chez seulement 36% des patients, mais son plus grand avantage est de réduire le ronflement.La glossectomie de réduction 4,7, qui implique un débulquage chirurgical de la langue, améliore significativement les scores AHI et ESS, avec un taux de réussite chirurgicale de 60%.17 après la chirurgie, cependant, le goût et la sensation peuvent être affectés.2 Enfin, le relativement nouveau tors BOT permet de diminuer la taille de la base de la langue à l’aide d’un débulquage opératoire assisté par un dispositif robotique chirurgical. TORS BOT a montré une amélioration des scores AHI et ESS et a un taux de réussite chirurgicale rapporté de 68%.,18
l’avancement du Génioglosse, la procédure d’avancement de la langue la plus couramment pratiquée, consiste à déplacer le muscle génioglosse vers l’avant pour stabiliser la base de la langue vers l’avant, élargissant ainsi les voies respiratoires rétrolingues.4 cette procédure est similaire à la manœuvre de poussée de la mâchoire utilisée lors de l’intubation ou de la réanimation cardiopulmonaire.4 la procédure est considérée comme peu invasive et peut être effectuée en ambulatoire. Des améliorations de la somnolence diurne et de la qualité de vie ont été rapportées, et les taux de réussite varient de 35% à 60%.,2,4 Genioglossus advancement n’est pas destiné aux patients obèses morbides ou à ceux présentant un développement anormal de la mandibule ou un SAOS sévère (AHI >30), car des taux d’échec élevés ont été rapportés dans ces populations.2,7
avancement Maxillomandibulaire
L’avancement Maxillomandibulaire (MMA) utilise l’avancement simultané du maxillaire et de la mandibule pour agrandir les voies respiratoires rétrolingues.,4,10 il est indiqué pour le traitement du SAOS sévère ou réfractaire chez les patients qui ne peuvent pas tolérer ou ne veulent pas adhérer à la PPC, qui ont échoué à des traitements chirurgicaux antérieurs ou qui présentent un déficit maxillomandibulaire significatif.4,10 bien que le MMA ait l’un des taux d’efficacité les plus élevés (87%) de toutes les options chirurgicales, il ne devrait être envisagé que dans des cas extrêmes, car il peut provoquer des changements spectaculaires dans l’apparence physique.7 études ont montré que le MMA a maintenu un succès clinique, 90% des patients conservant un bénéfice thérapeutique à 51 mois.19 Une étude des résultats axés sur le patient a montré que 93.,3% des patients ont également eu une amélioration de la qualité de vie, y compris la productivité, les résultats sociaux et le niveau d’activité physique.20
Stimulation nerveuse Hypoglossale
le traitement chirurgical le plus récent pour le SAOS est la stimulation nerveuse hypoglossale, dans laquelle un générateur d’impulsions est implanté dans la paroi thoracique. Le générateur a un fil électrique qui détecte la contraction diaphragmatique et envoie simultanément une impulsion vers le bas d’un deuxième fil qui active le muscle génioglosse à travers le nerf hypoglosse., Cette stimulation électrique provoque la contraction des structures pharyngiennes pendant l’effort inspiratoire, empêchant ainsi l’effondrement des voies respiratoires et maintenant la ventilation.21,22 les premiers résultats sont prometteurs, y compris des améliorations de L’IAH, des saturations d’oxygène et des scores ESS à 3 et 6 mois.21 un suivi prolongé a montré un succès soutenu chez 74% des patients; les scores AHI sont restés significativement réduits à 12 et 36 mois.22,23 la chirurgie et les complications liées au dispositif affectent 2% des patients après la chirurgie.,22
trachéotomie
considérée comme l’option de dernier recours, la trachéotomie est le seul traitement véritablement curatif du SAOS car elle contourne complètement les voies aériennes supérieures, y compris les obstructions anatomiques ou physiologiques.4 cette chirurgie est invasive et défigurante, et elle peut avoir un impact psychosocial sur la vie du patient. Cependant, il diminue considérablement l’IAH tout en améliorant constamment les scores de L’ESS, ce qui entraîne une réduction de la mortalité par rapport aux cohortes de SAOS non traitées.,24 la trachéotomie permanente est une option pour les patients obèses morbides présentant un syndrome concomitant d’hypoventilation de l’obésité, les patients présentant des anomalies craniofaciales importantes et les patients atteints du SAOS qui ont échoué à d’autres traitements non chirurgicaux et chirurgicaux.
rôle du pharmacien
Les pharmaciens, en tant que professionnels de la santé les plus accessibles, jouent un rôle important dans l’éducation des patients, la gestion des médicaments et la gestion de l’état de la maladie., Les pharmaciens peuvent accroître la sensibilisation au SAOS, suggérer un dépistage par un médecin aux patients présentant des comorbidités caractéristiques (tableau 1) et favoriser l’adhésion au traitement par PPC. Le Conseil des pharmaciens pour les patients atteints de SAOS comprend la promotion du sevrage tabagique, de la perte de poids, de l’exercice, d’une bonne nutrition, de l’hygiène du sommeil et de l’observance du traitement par médicaments ou CPAP. Bien qu’il ne soit pas directement impliqué dans la décision de poursuivre les traitements chirurgicaux pour le SAOS, le pharmacien peut avoir un effet significatif sur les résultats en aidant les patients à comprendre leurs options au-delà du traitement CPAP conventionnel.,
Conclusion
lorsque des traitements du SAOS sont envisagés, une approche par étapes devrait être utilisée. Un tel algorithme progresse de la PPC seule à la PPC avec des dispositifs oraux et / ou des médicaments et, en fin de compte, à des interventions chirurgicales. Généralement, une correction chirurgicale des structures du nez, du pharynx, des amygdales et de la langue doit être tentée avant des procédures plus invasives, telles que la MMA et la stimulation nerveuse hypoglossale. La trachéotomie devrait être une option de dernière ligne dans la maladie grave ou dans les patients réfractaires au traitement., Après la chirurgie, les pharmaciens jouent un rôle important dans l’évaluation des complications et des avantages thérapeutiques et dans le Conseil sur l’utilisation continue de la PPC basée sur de faibles taux de guérison pour les interventions chirurgicales. Les études postopératoires sur le sommeil doivent être effectuées judicieusement pour évaluer la récurrence de la maladie et réévaluer la pertinence des paramètres de traitement par PPC.4
1. Epstein LJ, Kristo D, Strollo PJ Jr, et coll. Lignes directrices cliniques pour l’évaluation, la prise en charge et les soins de longue durée de l’apnée obstructive du sommeil chez l’adulte. J Clin Sommeil Med. 2009;5:263-276.
2. Mehra P, Wolford LM., Prise en charge chirurgicale de l’apnée obstructive du sommeil. Proc (Bayl Univ Med Cent). 2000;13:338-342.
3. Qaseem Un, Dallas P, Owens DK, et al. Diagnostic de l’apnée obstructive du sommeil chez les adultes: une ligne directrice de pratique clinique de L’American College of Physicians. Ann Intern Med. 2014;161:210-220.
4. Won CH, Li KK, Guilleminault C. traitement chirurgical de l’apnée obstructive du sommeil: chirurgie des voies aériennes supérieures et maxillomandibulaire. Proc Am Thorac Soc. 2008;5:193-199.
5. Qaseem Un, Holty JE, Owens DK, et al., Gestion de l’apnée obstructive du sommeil chez les adultes: une ligne directrice de pratique clinique de L’American College of Physicians. Ann Intern Med. 2013;159:471-483.
6. Morgenthaler TI, Kapen S, Lee-Chiong T, et al. Paramètres de pratique pour le traitement médical de l’apnée obstructive du sommeil. Dormir. 2006;29:1031-1035.
7. Carvalho B, Hsia J, Capasso R. thérapie chirurgicale de l’apnée obstructive du sommeil: un examen. Neurotherapeutics. 2012;9:710-716.
8. Wickwire EM, Lettieri CJ, Cairns AA, Collop NA. Maximiser l’adhérence positive de la pression des voies respiratoires chez les adultes: une approche de bon sens. Poitrine. 2013;144:680-693.
9., Au TH, Castillo SL, demain LE, Malesker MA. Apnée Obstructive du sommeil et pression positive continue des voies respiratoires: un apprêt pour les pharmaciens. Nous Pharm. 2015;40(1):30-33.
10. Aurora RN, Casey KR, Kristo D, et coll. Paramètres de pratique pour les modifications chirurgicales des voies respiratoires supérieures pour l’apnée obstructive du sommeil chez l’adulte. Dormir. 2010;33:1408-1413.
11. Ishii L, Roxbury C, Godoy A, et al. La chirurgie nasale améliore-t-elle le SAOS chez les patients atteints d’obstruction nasale et de SAOS? Une méta-analyse. Otolaryngol Tête Cou Surg. 2015; 153: 326-333.
12. Camacho M, Riaz m, Capasso R, et coll., L’effet de la chirurgie nasale à pression positive continue appareil utilisation et le traitement thérapeutique des pressions: une revue systématique et méta-analyse. Dormir. 2015;38:279-286.
13. Grymer LF, Illum P, Hilberg O. Septoplastie et compensatoires inférieure cornet hypertrophie: une étude randomisée a évalué par rhinométrie acoustique. J Laryngol Otol. 1993;107:413-417.
14. Caples SM, Rowley JA, Prinsell JR, et coll. Modifications chirurgicales des voies aériennes supérieures pour l’apnée obstructive du sommeil chez l’adulte: une revue systématique et une méta-analyse. Dormir. 2010;33:1396-1407.
15. Li HY, Li KK, Chen NH, Wang PC., Uvulopalatopharyngoplastie modifiée: le lambeau uvulopalatal étendu. Am J Otolaryngol. 2003;24:311-316.
16. Camacho M, Li D, Kawai M, et coll. Amygdalectomie pour l’apnée obstructive du sommeil chez l’adulte: une revue systématique et une méta-analyse. Laryngoscope. 2016;126:2176-2186.
17. Murphey AW, Kandl JA, Nguyen SA, et coll. L’effet de glossectomy pour l’apnée obstructive du sommeil: une revue systématique et méta-analyse. Otolaryngol Tête Cou Surg. 2015; 153: 334-342.
18. Miller SC, Nguyen SA, Gillespie MB, et coll., Transorale robotique de la base de réduction de la langue pour l’apnée obstructive du sommeil: une revue systématique et méta-analyse. Laryngoscope. 2017;127:258-265.
19. Riley RW, Powell NB, Li KK, et coll. Chirurgie et apnée obstructive du sommeil: résultats cliniques à long terme. Otolaryngol Head Neck Surg. 2000; 122: 415-421.
20. Lye KW, Waite PD, Meara D, Wang D. évaluation de la qualité de vie de la chirurgie d’avancement maxillomandibulaire pour le traitement de l’apnée obstructive du sommeil. J Oral Maxillo Surg. 2008; 66: 968-972.
21. Certal VF, Zaghi S, Riaz M, et al., Stimulation nerveuse hypoglossale dans le traitement de l’apnée obstructive du sommeil: une revue systématique et une méta-analyse. Laryngoscope. 2015;125:1254-1264.
22. Strollo PJ Jr, Soose RJ, Maurer JT, et al. Stimulation des voies aériennes supérieures pour l’apnée obstructive du sommeil. N Engl J Med. 2014;370:139-149.
23. Woodson BT, Soose RJ, Gillespie MB, et coll. Résultats de trois ans de la stimulation du nerf crânien pour l’apnée obstructive du sommeil:l’essai STAR. Otolaryngol Tête Cou Surg. 2016; 154: 181-188.
le 24. Camacho M, Certal V, Brietzke SE, et coll., Trachéotomie comme traitement de l’apnée obstructive du sommeil chez l’adulte: une revue systématique et une méta-analyse. Laryngoscope. 2014;124:803-811.
25. Levring-Jäghagen E, Nilsson ME, Isberg A. dysphagie persistante après une uvulopalatoplastie réalisée avec un scalpel en acier. Laryngoscope. 1999;109:86-90.
26. Woodson BT, Robinson S, Lim HJ. Résultats de pharyngoplastie d’avancement Transpalatal comparés à l’uvulopalatopharyngoplastie. Orolaryngol Tête Cou Surg. 2005; 133: 211-217.