Schwangerschaft führt zu anatomischen, physiologischen und funktionellen Veränderungen in der Erwartung der Geburt eines normalen Kindes. Das Spektrum der Veränderungen umfasst alle Systeme, um während der Schwangerschaft eine ausgewogene und organisierte Funktionsstruktur zu erreichen. Ein solches system ist der Beckenboden und seine Unterstützung. Über die Veränderungen im Beckenboden während der Schwangerschaft ist wenig bekannt ., Aufgrund der Auswirkungen dieser Veränderungen entweder auf die gegenwärtige Schwangerschaft oder auf zukünftige Schwangerschaften wird die Notwendigkeit, spezifische Veränderungen aus der Norm zu dokumentieren und festzustellen, sehr deutlich . Beckenorganprolaps, Harninkontinenz und Stuhlinkontinenz sind einige der wenigen Komplikationen, die als Folge der Geburt festgestellt wurden, obwohl sie wenig verstanden wurden. Die wachsende Zahl hat das Interesse an der Bestimmung ihrer Pathophysiologie in Bezug auf die Schwangerschaft verstärkt .,
Der Beckenorganprolaps ist definiert als der Abstieg der Beckenorgane in die Vagina, oft begleitet von Harn -, Darm -, sexuellen oder lokalen Beckensymptomen . Prolapse werden entsprechend dem beteiligten Beckenfach beschrieben, nämlich dem vorderen Kompartiment (Prolaps der Blase und / oder der Harnröhre), dem mittleren Kompartiment (Uterus-oder Gewölbeabstieg und Enterocoele) und dem hinteren Kompartiment (Prolaps des Rektums). In einer Überprüfung von Stanton & Thakar wurde Cystourethrocoele als die häufigste Art von Prolaps identifiziert , gefolgt vom Uterustyp., Daher treten bei Patienten mit Prolaps in der Regel Harnsymptome wie Inkontinenz oder Funktionsstörungen auf.
DeLancey hat diese Mängel auch anhand des Unterstützungsniveaus von 1992 ermittelt. Er identifizierte die drei Ebenen der Beckenunterstützung, den Uterosacral-Kardinal-Ligament-Komplex (Level I), die paravaginalen Stützen, nämlich pubocervical und rectovaginal Fascia (Level II), und Perinealmembran und Perinealkörper (Level III). Die begleitende Symptomatik des Prolaps kann durch die Defekte in den Stützen erklärt werden., Das Symptom, das allen Arten von Prolaps gemeinsam ist, ist normalerweise eine introitale Masse oder vaginale Ausbuchtung.
Becken-Orgel Prolaps inszeniert mit der International Continence Society (ICS) Pelvic Organ Prolapse Quantification System (POP-Q) wurde 1996 eingeführt . Diese Inszenierung stellt ein Standardsystem der Terminologie dar, das von der International Continence Society, der American Urogynecologic Society und der Society of Gynecologic Surgeons bei der Beschreibung des weiblichen Beckenorganprolaps und der Beckenbodenfunktionsstörung genehmigt wurde., Es ist ein objektives ortsspezifisches System zur Beschreibung, Quantifizierung und Inszenierung der Beckenunterstützung bei Frauen enthalten. POP-Q führt das 9-Punkt-Raster ein, das die verschiedenen Fächer des Beckens identifiziert (Abbildung 1).
Abbildung 1: Ebenen der Beckenunterstützung .
Einer der bekannten Risikofaktoren für die Entwicklung eines Beckenorganprolaps ist die Schwangerschaft. Es gibt keinen Konsens, der Schwangerschaft und Geburt direkt mit den hohen Prolaps-Raten bei parösen Frauen korrelieren würde., Viele Studien haben jedoch postuliert, dass Schwangerschaft, Wehen und vaginale Entbindung sich negativ auf den Beckenboden auswirken, insbesondere auf den Nervus pudendal, der paröse Frauen für einen Beckenorganprolaps in den nachfolgenden Schwangerschaften prädisponiert. Eine Überprüfung von Dietz und Wilson im Jahr 2005 behandelte dieses Problem unter Berücksichtigung der folgenden:
- Nachteilige Auswirkungen auf die Nervenstruktur und-funktion.
- Nachteilige Auswirkungen auf die Beckenbodenmuskelstruktur und-funktionen.
- Nachteilige Auswirkungen auf die Unterstützung des Beckenorgans.
- Epidemiologische Beweise, die Geburt mit Inkontinenz und Prolaps in Verbindung bringen.,
- Es ist auch bemerkenswert zu erwähnen, dass Veränderungen der Beckenunterstützung während der Schwangerschaft selbst einen Gebärenden für einen Prolaps während der Schwangerschaft prädisponieren würden .
Veränderungen im Becken und seinen Trägern waren bekannt, um die Geburt eines Kindes vaginal und sicher unterzubringen. Das komplexe Zusammenspiel der Veränderungen in der Knochenstruktur des Beckens, der Bänder-und Bindegewebsstützen, der Muskulatur und der Nerven führt zu einem systematischen und organisierten Prozess, der als Lieferung bezeichnet wird ., Das Becken ist ein flexibles Becken, um die Gebärmutter mit dem wachsenden Fötus zu unterstützen. Die Beckenknochen, bestehend aus Ilium, Ischium, Schambein, Kreuzbein und Steißbein, wirken synchron, um ein Fundament zu schaffen, auf dem letztendlich alle Beckenstrukturen verankert sind. Bei einer nicht schwangeren Frau ist das Becken so ausgerichtet, dass die vordere obere Beckenwirbelsäule und die Schambeinsymphyse senkrecht zum Beckenboden liegen und folglich den Beckeneinlass nach vorne neigen, wobei die genitale Hiatus parallel zum Boden verläuft., Diese Position lenkt den Druck des intraabdominalen und Beckeninhalts auf die Beckenknochen und minimiert den Druck auf die Beckenviszera und die Muskulatur . In der Schwangerschaft verschieben sich diese knöchernen Strukturen, um das vom graviden Uterus hinzugefügte Gewicht neu zu verteilen, um eine solche Orientierung aufrechtzuerhalten.
Die Wirbelsäule unterstützt nachweislich auch das Becken bei der Gewichtsverteilung während der Schwangerschaft. Es gibt eine beobachtete Übertreibung der Lendenlordose in der Schwangerschaft, um das Gleichgewicht und Gleichgewicht für die Mutter mit ihrem zunehmenden Bauchumfang aufrechtzuerhalten., Diese auftretende physiologische Lordose ermöglicht es, den Schwerpunkt der Mutter in der Mittellinie zu halten und das Gewicht der Beckenviszera gegen die Muskeln der vorderen Bauchwand abzulenken. Diese Veränderung führt zu einer Zunahme des anteroposterioren Durchmessers, was zu einem vertikal ausgerichteten Beckeneinlass führt, der die Inzidenz von Beckenorganprolaps verringert. Thorakale Kypohose kann ebenfalls in der Schwangerschaft aufgrund des erhöhten Gewichts der Brüste auftreten., Variationen in der Haltung und anschließend Veränderungen im knöchernen Becken sind wichtige Faktoren, die die mütterliche Weichteilschädigung und Nervenverletzung während der Geburt beeinflussen . Einige Frauen sind nicht in der Lage, diese Krümmung während der Schwangerschaft zu erreichen, und der Verlust der Lendenlordose erzeugt einen horizontal ausgerichteten Beckeneinlass, einen breiteren Quereinlass und einen verengten vorderen und hinteren Durchmesser, der für einen Prolaps prädisponiert.
Die Schlaffheit des bauchmuskelaponeurotischen Gewebes nimmt mit nachfolgenden Schwangerschaften zu., 5 Bauch – und Beckenentspannung koexistieren, um eine gleichmäßige Übertragung des abdominalen Drucks aufgrund der Schwangerschaft zu ermöglichen. Mit einem weiteren Anstieg der Beckenrelaxation relativ zur abdominalen Laxität kommt es zu einem erhöhten Druck der Beckenstützen, der für einen Prolaps während der gegenwärtigen Schwangerschaft sowie für zukünftige Schwangerschaften prädisponiert. Weichteilveränderungen sind auf die Ablagerung von Hyaluronsäure zurückzuführen, die aufgrund ihres hohen Wassergehalts eine Erweichung der Gewebestrukturen ermöglicht, und auf die Produktion von Elastin, das eine Ausdehnung des Gewebes und einen Umbau der Träger ermöglicht ., Die Geburt führt zu einem deutlichen Umbauprozess, insbesondere der Vagina und des Gebärmutterhalses, der ihre Expansion ermöglicht. Es gibt auch eine bemerkenswerte Zunahme der Ablagerung von Kollagen, insbesondere der Typen I und III, die zu dieser fruchtbaren Eigenschaft beitragen würden. Die Vagina passt sich einzigartig durch eine Erhöhung der Produktion von reifen elastischen Fasern an, und die Erholung nach der Geburt ist ebenfalls auf die Regeneration dieser Fasern zurückzuführen ., Der biochemische Prozess, der die Zunahme der Komponenten wie Hyalin bewirkt, ermöglicht es den verschiedenen Weichteilen wie Beckenbändern, Endopelvisfaszien und Weichteilstrukturen, sich zu dehnen und zu erweitern . Die Vagina wird erweicht und verdickt, um das Gewicht des wachsenden Uterus gleichmäßig mit dem Faszien-und Bandgewebe teilen und verteilen zu können. Durch die Prozesse der Hypertrophie und Hyperplasie passt sich die Uterusmuskulatur dem sich vergrößernden Fötus an., Mit fortschreitendem Gestationsalter nimmt die kollagenolytische Aktivität zu, um die Entbindung durch zervikale Dilatation zu bewirken. In einem Artikel von Rinne und Kirkinen aus dem Jahr 1998 beobachteten sie die Bedeutung von Kollagen während der spontanen Wehen mit einem verkürzten Verlauf bei Frauen mit geringen Konzentrationen . Bei einem Patienten mit einer Abnahme der Kollagenaktivität kann eine Beckenrelaxation sowie eine mögliche Frühgeburt auftreten.
Der Nettoeffekt dieser Veränderungen ist die Beckenrelaxation, die die gegenwärtige Schwangerschaft für einen möglichen Beckenorganprolaps prädisponieren kann., Die Entspannung des Beckens kann auf drei Faktoren zurückgeführt werden, nämlich die Dehnung (Band-und Bindegewebsstützen, Muskeln), die Auswirkungen auf die Nervenbahnen (Nerv pudendal) und die Veränderungen des knöchernen Beckens . Der Levator ani ist eine Gruppe von Muskeln (Puborectalis, Pubococcygeus, Iliococcygeus), die die Beckenviszera wie die Gebärmutter unterstützen. Studien haben gezeigt, dass der Levator ani im Verlauf der Schwangerschaft eine Zunahme der Aktivität erfährt. In der frühen peripartalen Periode ist die Levator-Ani-Aktivität vor der Schwangerschaft bis zur 8. Woche im Wesentlichen gleich., Die Aktivität nimmt jedoch bis zur Auslieferung schrittweise erheblich zu. Der aktive Basaltonus hält den urogenitalen Hiatus geschlossen und die Beckenviszera über der Levatorplatte . Die Kontraktion der Muskeln verringert die Spannung, die auf das Bindegewebe während des Anstiegs des intraabdominalen Drucks gelegt wird, der durch Schwangerschaft verursacht wird. Die Dehnung, die mit den Band-und Bindegewebsstützen wie der Faszie und den Levator-Ani auftritt, tritt bei schwieriger Entbindung, längerer zweiter Wehen und perinealem Trauma auf., In der Studie von Kearney et al. im Jahr 2006 wurde gezeigt, dass der Pubococcygeus der Teil des Levator ani ist, der während der vaginalen Entbindung aufgrund von Muskelrupturen und Überdehnungen am stärksten verlängert wird .
Der Nervus pudendal wird während der Entbindung einer Kompression unterzogen, die zu einer Hypoxie führt, wodurch die Übertragung von Impulsen auf die von ihm innervierten Muskeln wie Levator ani, quergestreifter Harnröhrenschließmuskel und äußerer Analsphinkter verringert wird. Die drei Stadien der Lieferung können zur Anfälligkeit von Pudendalnervenstörungen und-schäden beitragen ., Das geburtsbedingte Trauma des Levator ani sekundär zu Pudendalnervenschäden wird als der modifizierbarste Risikofaktor bei der Entwicklung eines Beckenorganprolaps angesehen, da Eingriffe zur Verhinderung einer Kompression der Nervenstruktur bei längerer Wehen und absteigendem Kopf des Fötus eingeleitet werden können.
Stressinkontinenz kann während der Schwangerschaft auftreten. Unabhängig davon, ob es sich um die Schwangerschaft selbst oder die vaginale Entbindung handelt, die der Stressinkontinenz vorausgehen, erhöht sich die Inzidenz von Stressinkontinenz mit jeder nachfolgenden Entbindung um das Dreifache ., Stressinkontinenz ist in erster Linie auf die Abnahme der Beckenunterstützung durch die Stufe III oder pubourethrale Bänder und die Nervenstörung zurückzuführen, die durch den sich vergrößernden Uterus am Pudendalnerv verursacht wird und das Harnröhrenschließmuskelsystem innervieren würde.
Ein weiterer quergestreifter Muskel, der vom Nerv pudendal innerviert wird, ist der äußere Analsphinkter. Abgesehen von den durch die Episiotomie verursachten Schäden wird der Pudendalnerv wieder gegen den absteigenden Kopf des Fötus gedrückt. Dies kann zu Stuhlinkontinenz als Folge von Dehnungs-und Pudendalverletzungen führen., In einer Studie von Richter et al. im Jahr 2006 beobachteten sie bei 18% der vaginalen Entbindungen mit endoanalem Ultraschall eine Schädigung des Analsphinkters,während 23-35% okkulte Schäden aufwiesen und drei Monate nach der Entbindung als symptomatisch galten. Neunundzwanzig bis dreiundfünfzig Prozent der Gebärenden mit Schließmuskelreparatur während der Entbindung berichten von Gasinkontinenz, während 5-10% Stuhlinkontinenz entwickelten. Dies unterstreicht die Notwendigkeit, die Analsphinkter nach der Entbindung zu bewerten, insbesondere solche mit verlängerten und nicht assistierten vaginalen Geburten .,
Ist die gegenwärtige Schwangerschaft selbst besonders in den nulliparen prädisponiert für Beckenorganprolaps? Ist der Entbindungsprozess und die Beckenveränderungen verantwortlich? Wird eine Schwangerschaft die zukünftigen für puerperale Prolaps prädisponieren? Was sind die Komplikationen einer Schwangerschaft, die von einem Beckenorganprolaps begleitet wird? Dies ist eine Fallserie über einen Beckenorganprolaps, der eine Schwangerschaft kompliziert. Beckenorganprolaps wurde während des zweiten Trimesters in allen Schwangerschaften nachgewiesen., Wir verfolgen den Verlauf des Prolaps im Verlauf der Schwangerschaften und wie wir die durch den Prolaps verursachten Komplikationen behandelt haben.
Der erste Fall ist der von N. P., einem 38-jährigen G2P1 (1001), der im Alter von neunzehn Wochen zum ersten Mal gesehen wurde. Sie wurde für eine introitale Masse an den Urogynäkologischen Dienst überwiesen. Ihre erste Schwangerschaft wurde durch spontane vaginale Entbindung nach acht Stunden Arbeit mit einer zulassenden zervikalen Dilatation von sechs Zentimetern beendet., Sie lieferte an eine lebende Frau, Begriff, mit einem Geburtsgewicht von sieben Pfund und fünf Unzen in einem staatlichen Krankenhaus. Fünf Monate später bemerkte sie eine 2×2 Zentimeter große Masse auf der Höhe des Introitus, besonders während der Anstrengung. Progressive Zunahme der Größe der Masse wurde 1998 mit einem Arbeitseindruck von Uterusprolaps beobachtet. Ihr wurde geraten, bei der Gewichtsabnahme vorsichtig zu sein. Zu diesem Zeitpunkt keine Harnbeschwerden.,
Bei der körperlichen Untersuchung wurde festgestellt, dass der Gebärmutterhals 2 Zentimeter aus dem Jungfernhäutchen herausragt und eine Halslänge von 5 Zentimetern aufweist (Abbildung 2). Eindruck zu dieser Zeit war Beckenorgan Prolaps III, der führende Punkt ist der Gebärmutterhals. Überprüfung der Geschichte der vorliegenden Schwangerschaft ergab zwei Episoden von Harnverhalt während ihres ersten Monats, mit Katheterisierung getan. In ihrer zwanzigsten Schwangerschaftswoche erhielt sie ein Pessar und riet, es bis zu ihrer 32.bis 34. Woche weiter zu verwenden, wonach das Pessar entfernt werden sollte, um einen spontanen Beginn der Wehen zu ermöglichen., Ihr wurde Pessarinfektion und Pflege beigebracht. Die monatliche Nachsorge wurde zusammen mit dem Perinatologischen Dienst durchgeführt. Östrogencreme wurde aufgetragen und orale Tokolytika auf PRN-Basis gegeben.
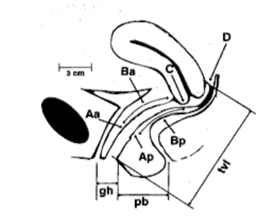
Abbildung 2: POP-Q-Inszenierung.Schwangerschaftswoche wurde eine Neubewertung des Prolaps durchgeführt, die einen Prolaps im Stadium II ergab, wobei der Gebärmutterhals einen Zentimeter über dem Jungfernhäutchen lag (Abbildung 3)., Sie lieferte schließlich durch klassischen Kaiserschnitt sekundär zur Malpresentation (transversale Lie) mit bilateraler Tubenligatur an eine lebende Term-Frau mit einem Gewicht von 2800 Gramm. Bei der Entlassung wurde festgestellt, dass sich der Gebärmutterhals noch einen Zentimeter über dem Jungfernhäutchen befand. Dem Patienten wurde sechs Wochen nach der Entbindung eine Neubewertung des Prolaps-Stadiums empfohlen, und es wurde ein endgültiges Verfahren zur Behandlung des Prolaps in Betracht gezogen (Tabelle 1 & 2).,
|
Aa -2 |
Ba -2 |
C +2 |
|
GH 6 |
PB 2 |
TVL 8 |
|
Ap -3 |
Bp -3 |
D -3 |
Table 1: ICS Scoring (At 14 weeks).,
|
Aa -2 |
Ba -2 |
C -2 |
|
GH 5 |
PB 2 |
TVL 7 |
|
Ap -2 |
Bp -2 |
D -4 |
Table 2:ICS Scoring (Post-partum).,

Abbildung 3: Pessar Einfügen zu 20 Wochen.
Der zweite Fall ist der von M. S., 38 Jahre alt G3P2 (2002), der zum ersten Mal im Alter von 16 Wochen der Schwangerschaft gesehen wurde. Sie präsentierte beim OB eine introitale Masse, bei der festgestellt wurde, dass der Gebärmutterhals bis auf das Jungfernhäutchen abstieg. Interne Untersuchung ergab geschlossenen Gebärmutterhals. Der Eindruck zu dieser Zeit war Beckenorganprolaps II. Sie wurde entlassen und ambulant an den Urogynäkologischen Dienst verwiesen., In der ambulanten Abteilung wurde der Patient neu bewertet und der Prolaps im Stadium II aufrechterhalten. Es wurde festgestellt, dass der Gebärmutterhals zu diesem Zeitpunkt mit Beschwerden über gelegentliche hypogastrische Schmerzen und Uteruskontraktionen effaced war. Der Patient wurde zur seriellen zervikalen Beurteilung und Überwachung an den Perinatologischen Dienst überwiesen. Effacement und Trichter wurden im Ultraschall nicht gesehen, aber eine häufigere pränatale Nachsorge wurde empfohlen.
Die beiden vorherigen Schwangerschaften der Patientin (G1 1997, G2 2000) wurden vaginal zu Hause beendet, unterstützt von einem traditionellen Geburtshelfer., Ihr erstes Baby wog sieben Pfund und ihre Wehen dauerten ungefähr acht Stunden. Ihr zweites Baby wog sieben Pfund und drei Unzen, und Länge der Arbeit war etwa sieben Stunden. Sie bemerkte das Vorhandensein der Masse nur während ihrer dritten Schwangerschaft, obwohl sie behauptete, vor ihrer zweiten Schwangerschaft Beckenbeschwerden gehabt zu haben (Tabelle 3). Schwangerschaftswoche wurde bei routinemäßigem Ultraschall des Beckens eine rechte Eierstockmasse beobachtet. Sie wurde mit einem Eindruck von neuem Wachstum der Eierstöcke in der Schwangerschaft aufgenommen., Sie unterzog sich einer rechten Salpingo-Oophorektomie, und die Histopathologie ergab ein seröses Zystadenom. Zu diesem Zeitpunkt wurde eine Überweisung vorgenommen und eine erneute Bewertung des Prolaps durchgeführt. Der Gebärmutterhals, der zuvor der führende Punkt war, befand sich 2 Zentimeter über dem Jungfernhäutchen, und der Prolaps wurde auf Stadium I heruntergesetzt.,
|
Aa 0 |
Ba 0 |
C -2 |
|
GH 5 |
PB 2 |
TVL 9 |
|
Ap -1 |
Bp -1 |
D -4 |
Table 3: ICS Scoring (At 20 weeks age of gestation).,
Der Rest ihrer Schwangerschaft war unauffällig, und sie lieferte vaginal in ihrer 38.Schwangerschaftswoche mit bilateraler Tubenligatur, lebend, weiblich, mit einem Geburtsgewicht von 3800 Gramm. Stadium zu dieser Zeit blieb in Stufe I (Abbildung 4). Die Neubewertung des Prolaps erfolgt sechs Wochen nach der Entbindung (Tabelle 4).,
|
Aa -2 |
Ba -2 |
C -4 |
|
GH 5 |
PB 2 |
TVL 9 |
|
Ap -1 |
Bp -1 |
D -6 |
Table 4: ICS Scoring (Postpartum).,
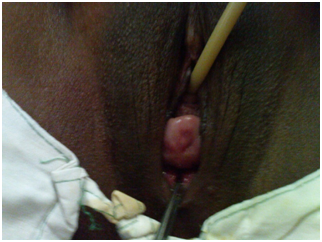
Abbildung 4: Prolaps vor der abdominalen Sakrohysteropexie, Burch Kolposuspension, hintere Reparatur.
Der dritte Fall ist der von M. B., einem 26-jährigen G3P2 (2002), der im Alter von vierzehn Wochen zum ersten Mal gesehen wurde (Abbildung 5). Sie wurde bei der Obduktion mit einer Anzeige wegen Körperverletzung gesehen. Eindruck zu dieser Zeit war Beckenorganprolaps. Die Überweisung an die Urogynäkologie wurde während dieser Konsultation durchgeführt., Die Inszenierung ihres Prolaps zu dieser Zeit ergab einen Beckenorganprolaps im Stadium III, wobei der Gebärmutterhals der führende Punkt war. Übrigens wurde eine Harnwegsinfektion diagnostiziert,und sie erhielt Antibiotika. Der Patient war verloren, um den Urogynäkologischen Dienst zu verfolgen. Sie behauptete, einen ereignislosen pränatalen Verlauf zu haben, ohne vorzeitige Wehen oder Harnsymptome. Sie lieferte schließlich vaginal an eine Frau, Term, mit einem Geburtsgewicht von sieben Pfund (Tabelle 5).,
|
Aa 0 |
Ba 0 |
C +2 |
|
GH 5 |
PB 3 |
TVL 8 |
|
Ap -2 |
Bp -2 |
D -3 |
Table 5: ICS Scoring (At 14 weeks Age of Gestation).,
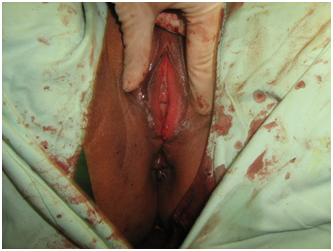
Abbildung 5:s/p-Bauch-Sacrohysteropexy mit Burch Colposuspension und Posterior Reparatur.
Bei der Überprüfung ihrer Geschichte wurde festgestellt, dass die Dauer der Wehen ihrer ersten Schwangerschaft ungefähr zwölf Stunden betrug, wobei der Wasserbeutel als Grund für die Aufnahme gerissen wurde. Zervikale dilatation zu dieser Zeit war 4 Zentimeter. Es wurde der langsame Fortschritt der Arbeit angenommen, und die Länge der zweiten Stufe der Arbeit war ungefähr drei Stunden. Das Geburtsgewicht des ersten Kindes betrug sechs Pfund und vier Unzen., Die zweite Schwangerschaft war ereignislos, obwohl die Patientin behauptete, dass es bereits Anzeichen eines Abstiegs des Beckenorgans in Form eines Abstiegs des Gebärmutterhalses gab.
Sieben Monate nach ihrer Entbindung stellte sie beim OPD eine Beschwerde über introitale Masse vor. Die Wiederherstellung des Prolaps zu diesem Zeitpunkt ergab einen Prolaps im Stadium II, wobei der Gebärmutterhals einen Zentimeter über das Jungfernhäutchen hinausragt (Abbildung 6). Sie wurde empfohlen, Abdominal Sacrohysteropexy mit Burch Colposuspension und Posterior Reparatur. Sie wird derzeit im Stadium O nach dem Eingriff neu inszeniert (Tabelle 6 & 7).,
|
Aa 0 |
Ba 0 |
C +1 |
|
GH 4 |
PB 3 |
TVL 6 |
|
Ap -3 |
Bp -2 |
D -2 |
Table 6:ICS Scoring (Prior to Abdominal Sacrohysteropexy).,
Alle drei Fälle mit Beckenorganprolaps in der Schwangerschaft, wobei der Gebärmutterhals der führende Punkt des Abstiegs ist. Alle drei Patienten waren multiparous, die beiden mit der Geschichte der langwierigen Arbeit, eine mit einer Geschichte von großen Geburtsgewichte. Bindegewebserkrankungen waren nicht bei allen drei Patienten vorhanden. Die drei Patienten bemerkten das Vorhandensein der introitalen Masse oder der Schwere des Beckens nach ihrer ersten Schwangerschaft. Stressinkontinenz und Stuhlinkontinenz waren nicht vorhanden.,
Die geringe Inzidenz von Beckenorganprolaps, die eine Schwangerschaft erschweren, ist wahrscheinlich auf mangelnde Dokumentation und Berichterstattung zurückzuführen. Aufgrund des zunehmenden Bewusstseins und besseren Verständnisses der Pathophysiologie des Beckenorganprolaps, die mit der Verwendung eines einheitlichen Bewertungssystems zusammenfällt, steigt die Inzidenz dieser Krankheitseinheit jedoch langsam an. Die Schwangerschaft ist seit langem als Risikofaktor für die Entwicklung des Beckenorganprolaps bekannt, obwohl der Nachweis in den postmenopausalen Jahren erfolgt, in denen die anderen Faktoren, die die Beckenunterstützung beeinflussen, ins Spiel kommen., Beckenorganprolaps in der Schwangerschaft gilt als hohes Risiko aufgrund des Risikos früher und später pränataler Verluste oder vorzeitiger Wehen. Andere beobachtete Komplikationen können Harnwegsinfektionen, Harnverhalt, mütterliche Sepsis sind einige der schwereren Ereignisse, die mit Beckenorganprolaps korreliert werden können. Zervikaler Prolaps oder Beckenorganprolaps mit dem Gebärmutterhals als dem identifizierten am meisten absteigenden Teil ist der Typ, der bei den zuvor beschriebenen Patienten aufgetreten ist. In einem Fallbericht von Sawyer et al 1999, weniger als 300 Fälle gemeldet worden., Die in diesen Fällen beobachteten Komplikationen waren Beschwerden des Patienten aufgrund von zervikaler Intoxikation und Ulzerationen, die letztendlich zu einer Sepsis der Mutter führen können. Ebenso kann der Vorsprung des Gebärmutterhalses einer zervikalen Dilatation und anschließendem Erguss weichen. Die Überweisung an den perinatologischen Dienst sollte zur seriellen Überwachung des zervikalen Effacements und der Dilatation sowie zur Infektion des prolapsierenden Kompartiments erfolgen.
Die häufigste identifizierte Komplikation des Beckenorganprolaps in der Schwangerschaft ist Frühgeburt., Ein erhöhter Umsatz von elastischen Fasern mit massivem Umbau tritt während der Schwangerschaft und Geburt auf. Aufgrund des Vorhandenseins einer erhöhten Expression von Elastin im Verhältnis zum Umsatz kommt es jedoch zu einer Aufrechterhaltung der elastischen Faserhomöostase. Bei einigen Schwangerschaften besteht ein Mangel an LOXL1, der zur Produktion von Elastase führt. Manifestationen sind zervikale Insuffizienz, die zu Verlusten in der frühen Schwangerschaft und Frühgeborenen aufgrund einer inhärenten Schwäche des Gebärmutterhalses führt. Die drei Patienten konnten ihre Schwangerschaften ohne Beschwerden über vorzeitige Wehen beenden .,
Eine weitere Manifestation aufgrund des Ungleichgewichts der elastischen Faserhomöostase ist eine erhöhte Inzidenz von Stressinkontinenz. Parallel zur zervikalen Insuffizienz werden die Stützstrukturen des Harnröhrenschließmuskelmechanismus geschwächt, was dazu führt, dass der Schließmuskel nicht in der Lage ist, eine wasserdichte Abdichtung bei der Verhinderung von Harnleckagen aufrechtzuerhalten., Stressinkontinenz kann auch sekundär zur Zunahme des Abstiegs von Punkt Aa im ICS sein, was zu einer größeren Harnröhrenmobilität führen kann, daher zu einer Zunahme der Häufigkeit von Stressinkontinenzepisoden mit fortschreitender Schwangerschaft, die ihren Höhepunkt im dritten Trimester erreichen . Die Patienten klagten nicht über Stressinkontinenz. Das am meisten absteigende Kompartiment war das mittlere Kompartiment, und die Auswertung der Prolapse vor der Entbindung zeigte eine nicht prominente vordere Vaginalwand.,
Die Verwendung von Pessar ist eine Behandlungsmethode, die in der Schwangerschaft angewendet werden kann, die durch einen Prolaps kompliziert ist, insbesondere durch einen zervikalen Prolaps. In der Vergangenheit wurde der Zervixprolaps aufgrund der hohen Inzidenz von Verlusten in der frühen und mittleren Schwangerschaft mit einer Unterbrechung der Schwangerschaft behandelt. Die Entwicklung des Smith-Hodgkin-Pessars ermöglichte das Management des Zervixprolaps, indem die normale Position des Gebärmutterhalses über dem Jungfernhäutchen wiederhergestellt wurde, indem es zwischen Symphyse pubis und Steißbein als perizervikale Unterstützung unterstützt wurde ., Andere Arten von Pessaren können in Verbindung mit Symptomen einer Stressinkontinenz durch Obstruktion auf Sphinkterebene als periuretherale Stütze verwendet werden. Diese Arten von Pessaren ermöglichen einen effizienten Verschluss des Schließmuskels aufgrund einer Obstruktion bei erhöhtem intraabdominalen Druck.
In einer Umfrage von Cundiff et al., in Bezug auf die Verwendung des Pessars durch die Mitglieder der American Urogynecological Society verwendeten 77% Pessare als erste Behandlungslinie für einen Prolaps (48% Ansprechrate), während 12% die Verwendung von Pessaren für Patienten reservierten, die keine chirurgischen Kandidaten waren, die Puerperalprolaps einschließen können . Die Anwendung von Pessar in der Schwangerschaft erfolgt ebenfalls, um die Verkürzung des Gebärmutterhalses zu verhindern, die zu einer spontanen Frühgeburt führt, die auf zervikale Inkompetenz oder puerperalen Prolaps zurückzuführen ist., Es unterstützt den Gebärmutterhals bei schwangeren Patienten mit Prolaps, indem es den Gebärmutterhals in seine normale anatomische Ausrichtung lenkt oder die Neigung des Kanals posterior verändert. Das Pessar lenkt dann das Gewicht des graviden Uterus in Richtung des vorderen unteren Segments und verhindert zervikale Dilatation und vorzeitigen Bruch der Membranen sekundär zum Prolapierten .
Nachteile der Pessaranwendung wären eine übermäßige Manipulation des Gebärmutterhalses, die zu einer Uterusstimulation und anschließend zu Frühgeburten führen kann. Orale Tokolytika können bei Patienten begonnen werden, die Pessare verwenden, um dieses Ereignis zu vermeiden., Eine genaue Überwachung des Patienten während der Pessaranwendung ist gerechtfertigt. Konservatives Management wie genaue Beobachtung und angemessene Bettruhe sowie erwartungsvolles Management sind ebenfalls eine Modalität, die eingeleitet werden kann, um weitere Komplikationen aufgrund des Abstiegs der Beckenorgane zu verhindern. Dies wurde bei dem zweiten Patienten eingeführt, wo in enger Beobachtung und Beginn der Behandlung, wenn nötig erwies sich als vorteilhaft. In ihrem Fall wurde festgestellt, dass der Abstieg des Gebärmutterhalses nicht in ein höheres Stadium überging. Die serielle zervikale Auswertung wurde aufgrund der Erstuntersuchung durchgeführt., Es wurde beobachtet, dass sich der Gebärmutterhals zwei Zentimeter über dem Jungfernhäutchen befand, wahrscheinlich weil der Uterus während des zweiten Trimesters zu einem Bauchorgan wurde und der Gebärmutterhals aufgrund des sich vergrößernden Uterus verkürzt wurde. Eine Manipulation des Prolaps, die zu einer Überstimulation des Uterus führen würde, sollte vermieden werden. Die Verabreichung von Kortikosteroiden zur fetalen Lungenreifung kann im Vorgriff auf eine Frühgeburt erfolgen.
Die endgültige Behandlung nach der Entbindung kann auf der Entscheidung der Frau beruhen, ob sie ihre Fortpflanzungsfunktion aufrechterhalten soll., Bei der Patientin, die sich einer abdominalen Sakrohysteropexie mit Burchenkolposuspension und posteriorer Reparatur unterzog, entschied sie sich, ihre Fortpflanzungskarriere unter Berücksichtigung ihres Alters und ihres Eierstockstatus aufrechtzuerhalten. Die Patientin ist 26 Jahre alt, und die Entfernung ihrer Gebärmutter selbst bei einer vollendeten Familie würde eine frühe Menopause bedeuten. Die Schwere ihres Prolaps in einem so frühen Alter im Vergleich zum Mittelwert würde entweder eine angeborene Anomalie wie Kollagendefekte oder ein schweres Trauma der Beckenstützstrukturen während ihrer ersten und zweiten Schwangerschaft implizieren., Die Anamnese oder verlängerte Wehen während der ersten und zweiten Lieferung können auf Levator Ani-Schäden hinweisen, entweder aufgrund von Dehnungs-oder Pudendalnervenverletzungen. Aufgrund der erworbenen Schwäche und der inhärenten Veränderungen der Beckenunterstützung in der Schwangerschaft ist der weitere Abstieg des Prolaps relativ zu dem, der während der zweiten Schwangerschaft berichtet wurde.
Abdominale Sakrohysteropexie ist ein kompensatorisches Verfahren, bei dem in der Gebärmutter das Problem eines uterovaginalen Prolaps durch die Verwendung von Mesh, das in diesem Fall synthetisch war, erhalten bleibt. Laut einer Studie von Demirci et al., , diese Art von Prolaps Chirurgie gilt als wirksam und sicher bei der Behandlung von uterovaginalen Prolaps für Frauen, die immer noch der Schwangerschaft und der Beibehaltung ihrer uteri wünschen. Es bietet eine dauerhafte anatomische Wiederherstellung, indem die Vaginallänge und die normale Achse der Vagina sowie die normale Sexualfunktion mit minimalen Komplikationen erhalten bleiben.,
Eine Studie von Barranger, Fritel und Pigne aus dem Jahr 2001, in der dreißig Frauen im gebärfähigen Alter einer Sakrohysteropexie mit Burch-Kolposuspension unterzogen wurden und die posteriore Reparatur nach einer Langzeitbeobachtung von 94, 6 Monaten ohne zeitabhängige Abnahme der Effizienz kein Wiederauftreten des uterovaginalen Prolaps aufwies . Die begleitende ortsspezifische Behandlung des vorderen und hinteren Prolaps umfasst Burch-Kolposuspension und posteriore Reparatur mit Levator-Myorrhaphie., Die Burch-Kolposuspension wurde hauptsächlich durchgeführt, um den vorderen Defekt zu beheben, indem die vordere Vaginalwand und der Blasenhals bevorzugt angehoben und am Cooper-Band verankert wurden. Die posteriore Reparatur mit Levator Myorrhapy adressierte das hintere Kompartiment durch Reparatur und Stärkung der rektovaginalen Faszie.
Bei allen drei Patienten wurde ebenfalls eine angemessene Vorsorge empfohlen. Aufgrund der Exposition des Gebärmutterhalses, wenn er aus dem Jungfernhäutchen herausragt, können Austrocknung und Ulzeration auftreten ., Die Verwendung eines topischen Östrogens würde es ermöglichen, dass der Gebärmutterhals ausreichend hydratisiert wird, indem eine gute Blutversorgung gefördert wird, wodurch Ulzerationen verhindert werden, falls vorhanden. Die Schwere der Ulzeration kann anschließend zu einer Sepsis der Mutter führen, was bei der Entbindung mit der vorhandenen aktiven Infektion zu einer Sepsis der Neugeborenen führt.
Abgesehen von den wahrscheinlichen Komplikationen des Prolaps während einer Schwangerschaft sollte man auch die Nachwirkungen der Schwangerschaft berücksichtigen, die zum Prolaps führen., Das Verständnis der Rolle der vaginalen Geburt und des Beckenorganprolaps ist aufgrund des langen Intervalls zwischen der Entbindung und dem erhöhten Risiko eines Beckenorganprolaps begrenzt. Wie bei Verletzungen des Levator Ani-Muskels zu sehen ist, hat das Fehlen einer standardisierten Maßnahme zur Unterberichterstattung von Beckenorganprolaps sowie Fäkal-und Harninkontinenz geführt. Aufgrund der Einführung der standardisierten klinischen Messung des POP-Q-Systems kann jedoch bald darauf eine Bewertung von Frauen durchgeführt werden, was zu einer Zunahme der Berichterstattung über einen solchen Effekt führt.,
Bewertung des Prolaps Jedes Trimester kann für Patienten mit Beckenorganprolaps gerechtfertigt sein, um eine Zunahme oder Abnahme des POP-Q-Stadiums zu beurteilen, was auf Veränderungen der Beckenunterstützung während der pränatalen Phase und vor der Entbindung hindeutet. Um speziell auf den Einfluss der Schwangerschaft konzentrieren kann durch Auswertung in jedem Trimester adressiert werden ., Die Aufklärung der Veränderungen, die beim puerperalen Prolaps auftreten, und die Identifizierung der geburtshilflichen Variablen können zur Entwicklung von Protokollen und Interventionen wie Beckenbodenübungen und Kaiserschnitt beitragen, um Prolaps in der Zukunft zu verhindern.