zespół mielodysplastyczny (MDS) — czasami nazywany prelukemią lub smolistej białaczki – jest rodzajem raka krwi, w którym błędy w komórkach macierzystych szpiku kostnego powodują nieprawidłowe wytwarzanie komórek krwi, w tym erytrocytów( czerwonych krwinek), leukocytów (białych krwinek) i płytek krwi. Nieprawidłowe komórki macierzyste nie rozwijają się lub działają prawidłowo, i często są niszczone albo przed opuszczeniem szpiku kostnego lub krótko po dostaniu się do krwiobiegu.,
niektórzy pacjenci z MDS mają zbyt wiele młodych, niedojrzałych komórek krwiotwórczych w szpiku kostnym. Gdy więcej niż 20% szpiku kostnego składa się z tych komórek, choroba mówi się, że przekształcił się w ostrą białaczkę szpikową (AML). Dzieje się tak w około 30% przypadków.
ponieważ chore komórki macierzyste szpiku kostnego nie działają normalnie, nie produkują wystarczającej ilości zdrowych komórek krwi różnych typów, co powoduje niedokrwistość i zmęczenie u wielu pacjentów z MDS., Pacjenci z MDS mogą również łatwo sinić lub krwawić z powodu niskiej liczby płytek krwi, a także mogą być narażeni na zwiększone ryzyko gorączki lub infekcji, ponieważ szpik kostny wytwarza zbyt mało komórek zwalczających infekcje.
prawidłowe komórki krwi
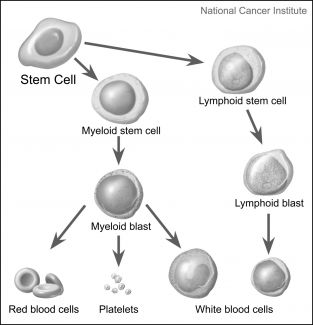
większość komórek krwi rozwija się w szpiku, miękkim materiale w środku kości. Szpik kostny zawiera krwiotwórcze komórki macierzyste, które są w stanie rozwinąć się we wszystkie rodzaje komórek krwi, w zależności od rodzaju, jakiego potrzebuje twoje ciało w danym czasie., Gdy komórki starzeją się lub są uszkodzone, umierają, a hematopoetyczne komórki macierzyste zastępują je.
komórki macierzyste dojrzewają do mieloidalnych komórek macierzystych lub limfoidalnych komórek macierzystych.
- mieloidalna komórka macierzysta dojrzewa w mieloidalny blast, niedojrzałą komórkę krwi, która może przekształcić się w krwinki czerwone, płytki krwi lub jeden z kilku rodzajów białych krwinek.
- limfoid komórki macierzyste dojrzewa w limfoid blast, niedojrzałe komórki krwi, które mogą przekształcić się w jeden z kilku rodzajów białych krwinek, takich jak limfocyty B lub limfocyty T.,
każdy rodzaj krwinek ma specjalne zadanie:
- białe krwinki pomagają zwalczać infekcje. Istnieje kilka rodzajów białych krwinek.
- krwinki czerwone przenoszą tlen do tkanek w całym organizmie.
- płytki krwi pomagają tworzyć skrzepy krwi, aby kontrolować krwawienie.
komórki MDS
u osoby z MDS szpik kostny wytwarza niedojrzałe komórki krwi (blasty), które nie działają prawidłowo i pozostają skupione w szpiku kostnym.,
niektórzy pacjenci z MDS mają niezwykłą cechę — obecność niedojrzałych czerwonych krwinek, które zawierają zbyt wiele granulek żelaza, zwanych sideroblastami, które tworzą się w pierścieniu.
rodzaje MDS
istnieje wiele podtypów zespołów mielodysplastycznych, które są klasyfikowane według liczby blastów w szpiku kostnym, a obecność pierścieniowych sideroblasts i specyficznych nieprawidłowości chromosomowych we krwi i szpiku kostnym. Jeśli masz wyższy odsetek blastów, masz większe szanse na rozwój ostrej białaczki szpikowej (AML).,
podtypy MDS obejmują:
niedokrwistość oporna (RA)
około 8-15% przypadków MDS dotyczy niedokrwistości opornej. Pacjenci z MDS z oporną niedokrwistością mają małą liczbę czerwonych krwinek, a te komórki nie wyglądają normalnie. Liczba niedojrzałych komórek (blastów) w szpiku kostnym jest zwykle normalna (mniej niż 5%). Niewielki procent krwinek czerwonych w szpiku kostnym (mniej niż 15%) może zawierać sideroblasty (granulki żelaza, które tworzą pierścień).
niedokrwistość oporna z pierścieniowymi Sideroblastami (RAR)
między 1,5-11% przypadków MDS dotyczy RAR., RAR ma takie same cechy jak niedokrwistość oporna (powyżej), z tym wyjątkiem, że liczba pierścieniowanych sideroblastów wynosi ponad 15%. Ostatnio nowy lek (luspatercept/Reblozyl®) został zatwierdzony dla pacjentów z niedokrwistością i zwiększonymi pierścieniowymi sideroblastami.
niedokrwistość oporna z nadmiarem blastów-1 (RAEB-1)
w RAEB-1 nie ma wystarczającej ilości jednego z trzech rodzajów komórek krwi, a te komórki nie wyglądają normalnie. Liczba wybuchów jest większa niż 5%, ale mniejsza niż 10%. Około 18-21% przypadków MDS dotyczy RAEB-1.,
niedokrwistość oporna z nadmiarem blastów-2 (RAEB-2)
jest to ten sam stan CO RAEB-1, z tym wyjątkiem, że liczba blastów jest większa niż 10%, ale mniej niż 20%. RAEB-2 stanowi około 15-18% przypadków MDS.
zespół mielodysplastyczny, Niesklasyfikowany (MDS-U)
pacjenci z MDS-U nie mają wystarczającej ilości jednego z trzech typów komórek, a nieprawidłowe białe i płytki progenitorowe komórki (etap między komórkami macierzystymi i dojrzałymi komórkami) są obecne. Liczba wybuchów jest mniejsza niż 5%. Od 0 do 18% wszystkich przypadków MDS dotyczy MDS-U.,
MDS związane z izolowaną delecją (5q)
u pacjentów występuje tylko niedokrwistość oporna na leczenie (niedokrwistość, która nie reaguje na leczenie), ale brakuje części swoistego chromosomu — chromosomu 5.,
zmiany RCMD
dwa kolejne typy MDS — zmiany opornej na leczenie cytopenii z dysplazją wielowątkową lub RCMD — stanowią od 32 do 39% wszystkich przypadków MDS:
oporna na leczenie Cytopenia z dysplazją wielowątkową (rcmd)
w RCMD nie ma wystarczającej liczby co najmniej dwóch z trzech różnych typów krwinek (czerwonych, białych lub białych). płytki krwi), a co najmniej dwie grupy komórek krwi nie wyglądają normalnie. Liczba blastów jest mniejsza niż 5%, a liczba pierścieniowanych sideroblastów jest mniejsza niż 15%.,
oporna na leczenie Cytopenia z wielowątkową dysplazją (Rcmd) z pierścieniowymi sideroblastami
ten stan jest taki sam jak RCMD, z tym wyjątkiem, że liczba pierścieniowych sideroblastów jest wyższa niż 15%.
Znajdź leczenie czynniki ryzyka MDS