oryginalni redaktorzy – Mathilde de Dobbeleer – Killian Borms, Haytem Mkichri, Anna Jansma, Yassin Khomsi. w ramach projektu Vrije Universiteit Brussel Evidence-Based Practice współtwórcy projektu-Mostafa Mataich, Mathilde de Dobbeleer, Kim Jackson, Scott Cornish i Ilona Malkauskaite
definicja/opis
zaburzenia to ogólne określenie obejmujące szereg schorzeń. Może to być spowodowane urazem, takim jak wspólne przemieszczenie stawu akromioklawicznego lub stany zwyrodnieniowe, takie jak choroba zwyrodnieniowa stawów., Zwichnięcie akromioklawiczne jest traumatycznym zwichnięciem stawu, w którym występuje przemieszczenie obojczyka w stosunku do ramienia.
Anatomia kliniczna
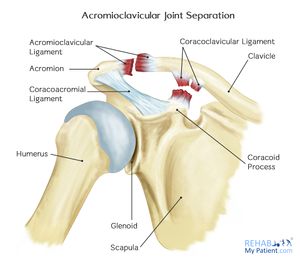
staw akromioklawiczny jest stawem dwuwargowym z międzykostnym fibrocartilagninous meniscal disc, który łączy obojczyk z akromionem. Charakteryzuje się różnymi kątami nachylenia w płaszczyźnie strzałkowej i koronalnej oraz tarczką., Zaobserwowano 2 rodzaje dysków; dysk kompletny (bardzo rzadki) i krążek meniskopodobny. . Staw akromioklawowy jest otoczony przez kapsułkę i wzmocnione przez więzadła górnej / dolnej torebki z więzadeł koraklawowych (trapez i konoid) również ważne struktury dla stabilności stawu.
więzadło akromioklawiczne (AC) i więzadło koraklawiczne (CC) są częścią stabilizatorów statycznych stawu. Więzadło AC kontroluje poziomą stabilność w płaszczyźnie przednio-przedniej, podczas gdy więzadła CC służą do kontroli stabilności pionowej., Część stożkowata tego więzadła przyczepia się tylnie i przyśrodkowo na obojczyku, a część trapezowa przyczepia się przednio i bocznie. Mięśnie trapezu i mięśnia naramiennego zapewniają również dynamiczną stabilizację stawu AC.
Epidemiologia /etiologia
urazy stawu barkowego stanowią około 10% ostrych urazów obręczy barkowej, a separacje stawu barkowego stanowią 40% urazów obręczy barkowej u sportowców., Zwykle uraz występuje, gdy spada na wyciągniętą rękę lub łokieć, bezpośrednie uderzenia w ramię lub spada na punkt ramienia.
Rysunek 2 ilustruje wspólny mechanizm urazu:
(a) bezpośrednia siła na punkt barku
(B) pośrednie siły na staw AC mogą również powodować obrażenia. Na przykład upadek na łokieć może prowadzić kość ramienną proksymalnie, zakłócając staw AC. W tym przypadku siła odnosi się tylko do więzadeł AC, a nie do więzadeł koraklawiakowych.,
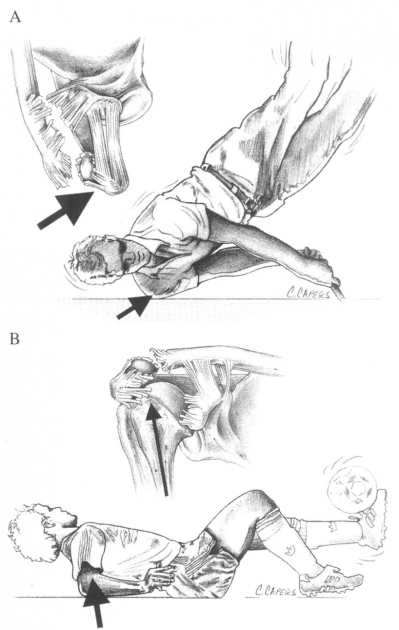
uraz jest często spotykany u zawodników hokeja i rugby, ale jest również widoczny w narciarstwie alpejskim, snowboardzie, piłce nożnej, kolarstwie i wypadkach samochodowych.
charakterystyka/Prezentacja kliniczna
przy urazie stawu AC ból jest często odczuwalny promieniując do szyi i mięśnia naramiennego. Staw AC może również stać się obrzęk, kończyny górnej często odbywa się w przywodzenia z akromionu depresji, co może powodować obojczyk być podniesiony.,
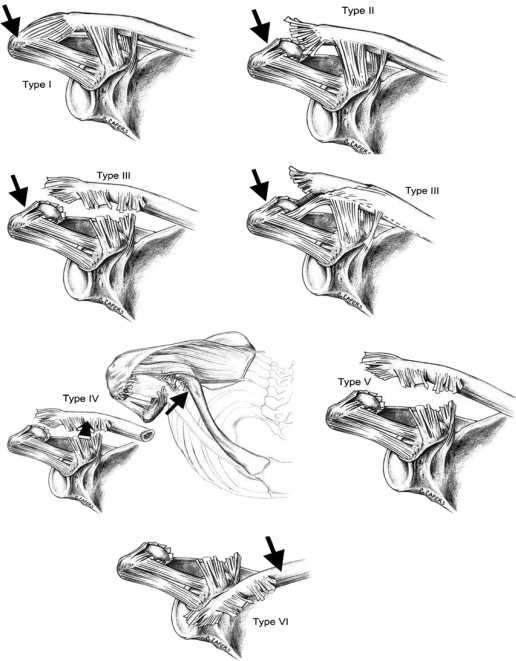
Allman i wsp.opisali klasyfikację 3-klasową z Rockwoodem i Greenem rozszerzając ją do modelu klasyfikacji 6-klasowej (znanego jako stopnie Rockwooda). Ta klasyfikacja urazów stawów AC pomaga w podejmowaniu decyzji o odpowiednich opcjach leczenia i pomaga uniknąć komplikacji przez niezauważenie wzoru urazu.
| ocena | opis | |
|---|---|---|
| I |
zwichnięcie więzadeł AC. Więzadła AC i CC są nienaruszone |
brak niestabilności obojczyka wykrytej podczas testów wytrzymałościowych |
| II | więzadła AC są zerwane, więzadła CC są nienaruszone. Często opisywany jako podwichnięcie., | obojczyk jest niestabilny do bezpośrednich testów wytrzymałościowych |
| III | całkowite zakłócenie więzadeł AC i CC bez znacznego zakłócenia powięzi delto-trapezowej. Jest to często określane jako dyslokacja. | deformacja obecna z podniesionym obojczykiem (depresją akromionową), obojczyk niestabilny zarówno w płaszczyźnie pionowej, jak i poziomej |
| IV | obojczyk dystalny jest przesunięty tylnie do mięśnia trapezowego | deformacja tylna obecna., |
| V | cięższa postać III stopnia. całkowite zerwanie więzadeł AC i CC z przerwaniem powięzi delto – trapezowej. | uniesienie obojczyka Pseudo-bocznego, przesunięcie w dół łopatki. |
| VI | przemieszczenie Dolne dystalnego obojczyka, albo podśrodkowo lub podkorakowo | ciężki uraz, Zwykle któremu towarzyszą inne znaczące urazy., |
zaleca się stosowanie pomiarów cyfrowych zamiast diagnostyki wyłącznie wizualnej ze względu na większą niezawodność wewnątrz – i międzyobserver.
diagnostyka różnicowa
- Większość zwichnięć znajduje się w stawie ramienno-ramiennym, a 90% tych zwichnięć jest przednich, co może powodować współistniejące patologie, takie jak zmiana Hill Sachsa lub uszkodzenie splotu ramiennego.,
- ból w stawie przemiennym z powodu choroby zwyrodnieniowej stawów lub choroby dysku
- Osteoliza dystalnego obojczyka
- niestabilność stawu przemiennego
- uderzenie lub rozdarcie rotatora-mankietu
- zespół torebki klejowej
- zespół wylotu klatki piersiowej
- Superior labral tears
- zespół bólu złożonego
- zwichnięcie barku
- przedni podwichnięcie kości ramiennej
procedury diagnostyczne
- zwichnięcie kości ramiennej jest często diagnozowane radiograficznie., Możliwe problemy mogą wystąpić u pacjentów cierpiących na uraz typu I, ponieważ nic nienormalnego nie jest widoczne na zdjęciu radiologicznym. Rozpoznanie zależy zatem od mechanizmu urazu i tkliwości stawu AC.
- Test przedłużania stawu AC
pomiar wyniku
- ,
- proste kwestionariusze testu barku: celem jest ocena funkcjonalnej niepełnosprawności barku, uzyskana z 12 pytań: 2 o funkcji związanej z bólem, 7 o funkcji / sile i 3 o zakresie ruchu
- ból barku i wskaźnik niepełnosprawności (SPADI): podstawową miarą wyniku jest postrzegany przez pacjentów poziom bólu i niepełnosprawności. Składa się z 2 podskale, ból i niepełnosprawność, które są połączone w celu uzyskania całkowitego wyniku w zakresie od 0 (brak bólu lub trudności funkcjonalnych) do 100 (najwyższy poziom bólu i trudności funkcjonalnych)., SZPADI jest niezawodny, ważny i reaguje na ból barku mięśniowo-szkieletowego, neurogennego lub nieokreślonego pochodzenia.
- American Bark Elbow Surgeon (ASES): mierzy ograniczenia funkcjonalne i ból u pacjentów z patologiami mięśniowo-szkieletowymi barku. Ocena funkcjonalna jest obliczana na podstawie 10 pytań dotyczących funkcji przy użyciu 4-punktowej skali.,
badanie
- badanie palpacyjne stawu AC na tkliwość
- test O 'Briena: badanie za pomocą testu O' Briena napina tylną kapsułkę i tylnie przekłada głowę kości ramiennej, naciskając obrąbka, powodując ból i osłabienie.
- Walton et al stwierdzili, że test Paxinosa jest dobrym klinicznym narzędziem diagnostycznym, a skanowanie kości jest najbardziej wiarygodnym sposobem obrazowania w diagnostyce patologii stawu AC., Gdy oba te testy są pozytywne, istnieje wysoki stopień zaufania do rozpoznania patologii stawu AC .
- Test Stenversa 4: wałek obojczykowy
- oporowy Test przedłużania stawu AC
historia mechanizmu urazu i palpacji stawu AC pomaga odróżnić uraz typu i od urazu typu II. Niewielkie zniekształcenie w stawie AC wskazuje na uraz typu II. W przypadku urazu typu i, obrzęk jest zwykle obecny z bólem na ramię, podczas gdy w przypadku urazu typu II występuje zwykle we wszystkich ruchach ramienia., Oczywista deformacja kroku stawu AC wskazuje na uraz typu III, a pacjent zwykle wspiera ranne ramię tak blisko, jak to możliwe do jego ciała.
Postępowanie Medyczne
leczenie urazu stawu AC zależy od jego ciężkości.
leczenie nieoperacyjne jest zalecane w przypadku separacji AC typu I I II, ale w przypadku typu III jest to nadal dużo dyskutowane, ponieważ istnieje duże prawdopodobieństwo wczesnego wystąpienia zwyrodnienia w obrębie stawu., Jednakże interwencja chirurgiczna może być wybrana, ponieważ w niektórych przypadkach może to przynieść lepsze wyniki funkcjonalne, zwłaszcza gdy pacjent jest młodszy, wysoce aktywny lub gdy uraz typu III nie reaguje na leczenie zachowawcze. W przypadku naprawy chirurgicznej typu IV i V jest wysoce zalecane.
istnieje kilka metod chirurgicznych, ale 4 najczęstsze opcje chirurgiczne to:
- mocowanie stawu AC przy użyciu płyt hakowych
- przenoszenie więzadła korakowo-obojczykowego
- mocowanie interwału korakowo-obojczykowego
- REKONSTRUKCJA WIĘZADŁA korakowo-obojczykowego.,
Postępowanie w fizykoterapii
leczenie zachowawcze – typy i I II
Leczenie początkowe powinno być zgodne z protokołem policyjnym, obejmującym ochronę, optymalne obciążenie, lód, kompresję, podniesienie i skierowanie w ciągu pierwszych 48 godzin. Do unieruchomienia ramienia należy użyć procy, a także utrzymać ramię w podwyższonej pozycji podczas odpoczynku. Przydatna może być również taśma wspomagająca staw.
proca może być in situ, aż ból ustąpi., Powrót do normalnej aktywności wynosi zwykle około 2-4 tygodni w przypadku urazu typu I, 4-6 tygodni w przypadku urazu typu II i 6-12 tygodni w przypadku typu III.u pacjentów, u których objawy nie ulegają poprawie w tej ramce, mogą być wskazane śródstawowe zastrzyki steroidowe
istnieje jednak Brak dowodów dotyczących protokołów rehabilitacyjnych.,on and progress to 90°



Recovery Phase
Avoid aggravation of the injury: example of exercises are bench press, prone press-ups, shoulder press or dips., Proksymalna stabilność musi być osiągnięta przed siłą.
zakres ruchu: pełny zakres ruchu GHJ (w tym przywodzenia poziomego), IR/ER przy 90° porywania GHJ i rozciągania torebek.

zamknięty łańcuch kinetyczny: zwiększ obciążenia poprzednich zamkniętych łańcuchów kinetycznych. Dodaj aktywne podnoszenie i obracanie ramienia.,d=”85455107fb”>



Axial loaded active ROM (transition from closed kinetic chain to open kinetic chain (OKC)):
- wall slides with trunk and lower limb work
- wall slides in the scapular plane
Kinetic chain:
- trunk and hip extension (scapular retraction) e.,g. low row exercises

- trunk and hip flexion (scapular protraction) e.g. punches

- bilateral and unilateral pull with trunk rotations, e.g., upper cuts

- Deltotrapezial complex work : exercises with cables, shrugs, abduction at various angles

Plyometric exercises (dynamic stretch shortening): medicine ball toss and catch, tubing plyometric exercises. Sport specific exercises: a two-hand overhead side to side throw for the overhead athlete.,
powrót do sportu
powrót do sportu:
- Klasa I: 2-4 tygodnie
- Klasa II: 4-8 tygodni
- Klasa III: 6-8 tygodni
pooperacyjne – typy V i VI
Typ V i VI są uważane za wymagające naprawy chirurgicznej, a fizykoterapia może przebiegać według różnych protokołów pooperacyjnych.
badania porównujące wyniki leczenia nieoperacyjnego i chirurgicznego separacji AC typu III wykazały, że interwencje chirurgiczne nie przynoszą znaczących korzyści., Bannister i wsp. stwierdzili, że zachowawcze leczenie urazów typu III przyniosło szybszy powrót do pełnej kinematyki barku z mniejszą liczbą komplikacji. Leczenie zachowawcze powinno być traktowane jako pierwsza linia leczenia separacji typu III
w przypadku urazów typu IV i V nie ma literatury opartej na dowodach zalecającej konkretne leczenie tych urazów. Leczenie chirurgiczne jest preferowanym leczeniem, ale odnotowano przypadek skutecznego stosowania redukcji manualnych, które przekształciły Typ IV W Typ II.,
cele po operacji
- Kontroluj ból i obrzęk
- Chroń naprawę stawu AC
- Chroń gojenie się ran
- rozpocznij wczesne ruchy barku
zarządzanie po operacji
- nałóż zimne opakowania na operowane ramię, aby zmniejszyć ból i obrzęk.
- zdejmuj zawiesia kilka razy dziennie, aby delikatnie poruszać ramieniem w ruchu wahadłowym: pochyl się do przodu i biernie wymachuj ramieniem.
- nakładaj zimne na ramię przez 20 minut w razie potrzeby, aby zmniejszyć ból i obrzęk.,
- zdejmuj procę kilka razy dziennie: poruszaj nadgarstkiem łokciowym i ręką. Pochyl się i wykonuj ćwiczenia wahadłowe przez 3 do 5 minut co 1 do 2 godzin.
- aby umyć pod operowanym ramieniem, pochyl się w talii i pozwól, aby ramię pasywnie odchodziło od ciała. W tej pozycji można bezpiecznie myć pod ramieniem. Jest to ta sama pozycja, co ćwiczenie wahadła.
- protokoły dotyczące aktywnego ruchu i używania procy różnią się w zależności od chirurga i wykonanej procedury. Niektórzy przepisują brak aktywnych ruchów ramion i potrzebę procy przez okres do 6 tygodni., Inne mogą pozwolić na użycie procy w razie potrzeby i aktywny ruch natychmiast, na przykład do 90 stopni w ciągu pierwszych dwóch tygodni powoli postępując stamtąd.
rehabilitacja pooperacyjna przebiega według podobnych wytycznych, jak w przypadku urazów typu I I II. Leczenie polega początkowo na ćwiczeniach ROM, a następnie na stopniowym wzmacnianiu. Rehabilitacja musi być kontynuowana do pełnej siły i mobilności w celu uniknięcia występowania uporczywego bólu i niestabilności stawu AC.,
Taping
- Codsi JM. Bolesne ramię: kiedy wstrzyknąć i kiedy skierować. Cleveland clinic journal of medicine 2007; 74 (7): 473-482. (poziom dowodu 4)
- Heijmans E, Eekhof J; Neven AK. Acromioclaviculaire luxatie, huisarts & wetenschap, november 2010(level of evidence 5)
- Saccomanno MF. Niestabilność stawu akromioklawowego: anatomia, biomechanika i ocena. Stawy 2014; 2 (2): 87-92.
- De Palma AF., Anatomia chirurgiczna stawów skroniowo-obojczykowych i mostkowo-obojczykowych. Surg Clin North Am. 1963;43:1541–1550.
- Salter EG, Jr, Nasca RJ, Shelley BS. Obserwacje anatomiczne stawu akromioklawowego w więzadłach podtrzymujących. Am J Sports Med 1987;15(3):199-206.
- 6.0 6.1 6.2 6.3 Magee DJ, Zachazewski JE, Quillen WS. Patologia i interwencja w rehabilitacji narządu ruchu.fckLRElsevier Health Sciences, 2008.
- Suezie K, Blank A, Strauss E. Postępowanie w zwichnięciach stawów Akromioklawicznych typu 3 aktualne kontrowersje., Biuletyn szpitala chorób stawów 2014; 72 (1): 5360.
- Beim GM. Urazy stawów akromioklawicznych. Journal of Athletic Training 2000; 35 (3):261-267.
- Johansen JA, Grutter PW, McFarland EG, Petersen SA. Acromioclavicularne urazy stawów: wskazania do leczenia i możliwości leczenia. J Bark Elbow Surg 2011; 20: 70-82.
- Culp LB, Romani WA. Badanie fizykoterapeuty, Ocena i interwencja po chirurgicznej rekonstrukcji separacji stawu Akromioklawikularnego III stopnia., Journal of the American physical therapy association 2006; 86: 857-869.
- 11.0 11.1 Micheli LJ. Encyklopedia medycyny sportowej. Warszawa: Wydawnictwo SAGE, 2010.
- 12.0 12.1 12.2 12.3 12.4 Reid D, Polson K, Johnson L, Acromioclavicular Joint Separations Grades I–III A Review of the Literature and Development of Best Practice Guidelines. Sport Med. 2012; 42(8): 681-696.
- Schneider MM, Balke M, Koenen P, Fröhlich M, Wafaisade A, Bouillon B, Banerjee M. między-i wewnątrzobjawowa wiarygodność klasyfikacji Rockwooda w ostrych zwichnięciach stawów akromioklawicznych., Chirurgia Stawu Kolanowego Traumatol Artrosc. 2016; 24(7): 2192-6.
- Nepola VJ, Newhouse EK, nawracające zwichnięcie barku. The iowa orthopaedic journal 1993; 13: 97-106
- Robb AJ, Howitt S, Conservative management of a type III acromioclavicular separation: a case report and 10-year follow-up. Journal of Chiropractic Medicine 2011; 10: 261-271.
- 16.0 16.1 16.2 16.3 16.4 16.5 16.6 Urazy stawu akromioklawowego. J Bone Joint Surg. 2008; 90-B: 697-707.
- 4. Johansen JA, Grutter PW, McFarland EG, Petersen SA., Acromioclavicularne urazy stawów: wskazania do leczenia i możliwości leczenia. J Bark Elbow Surg. 2011;20 s.S70-82
- 18.0 18.1 Harris KD, Deyle GD, Gill NW, Howes RR. Manualna fizykoterapia w przypadku zastrzyków-potwierdzony nieostry Akromioklawowy ból stawów. Journal of orthopaedic & sports physical therapy 2012; 42(2): 66-80.
- 19.0 19.1 Walton J, Mahajan S, Paxinos A, Marshall J, Bryant C, Shnier R, Quinn R, Murell GAC. Wartości diagnostyczne testów na ból stawów Akromioklawicznych., The Journal of Bone & Joint Surgery 2004; 86-A (4): 807-812.
- Culp LB, Romani W. badanie fizykoterapeutyczne, Ocena i interwencja po chirurgicznej rekonstrukcji rozwarstwienia stawów Akromioklawicznych III stopnia. Journal of the American physical therapy association 2006; 86: 857-869.
- Johansen JA, Grutter PW, McFarland EG, Petersen SA. Acromioclavicularne urazy stawów: wskazania do leczenia i możliwości leczenia. J Bark Elbow Surg. 2011; 20: S70-82
- 22.0 22.1 Hootman JM., Zwichnięcie akromioklawiczne: leczenie zachowawcze lub chirurgiczne. Athl Train. 2004; 39(1):10–11.
- Bannister GC, Wallace WA, Stableforth PG, Hutson MA. Postępowanie w ostrym zwichnięciu akromioklawicznym. Randomizowane prospektywne kontrolowane badanie kliniczne. Bone Joint Surg Br. 1989; 71(5): 848-850.
- Am J Orthop (Belle Mead NJ). 2007 luty 36(2):89-93.
- Johansen JA, Grutter PW, McFarland EG, Petersen SA., Acromioclavicularne urazy stawów: wskazania do leczenia i możliwości leczenia. J Bark Elbow Surg. 2011; 20 s. S70-82
- Johansen JA, Grutter PW, McFarland EG, Petersen SA. Acromioclavicularne urazy stawów: wskazania do leczenia i możliwości leczenia. J Bark Elbow Surg.2011; 20: S70-82
- Glick JM, Milburn LJ, Haggerty JF, Nishimoto D. zwichnięty staw akromioklawakularny: badanie kontrolne 35 niezrealizowanych zwichnięć akromioklawakularnych. Am J Sports Med 1977; 5: 264-70.
- Taśma KT. Taśma KT: AC Joint. Dostępne od: https://www.youtube.com/watch?v=DJEhxOkg8Pg