o que é o recto?
o reto está no final do cólon e tem cerca de 5 polegadas de comprimento. O recto está normalmente vazio, excepto quando as fezes vêm do cólon superior para o recto pouco antes de um movimento intestinal. Nessa altura, as fezes estão prontas para serem excretadas pelo canal anal. O canal anal tem duas “válvulas” musculares, chamadas esfíncter interno e externo. As fezes passam por estes esfíncteres. Os esfíncter permitem-nos reter as fezes até estarmos prontos para ter um movimento intestinal., Neste momento os esfíncteres relaxam, soltando o banco.
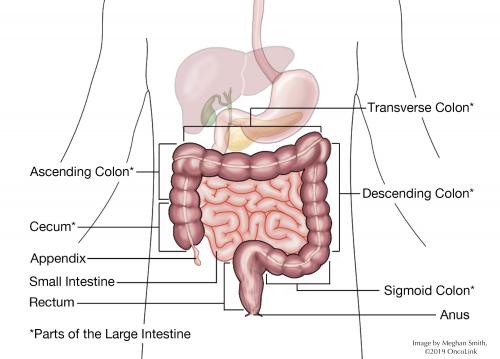
o Que é o câncer retal?o cancro Rectal é o tecido maligno (canceroso) que cresce na parede do recto. Os tumores geralmente começam quando o tecido normal na parede do recto forma um pólipo adenomatoso, ou crescimento pré-canceroso, crescendo no revestimento da parede rectal. À medida que este pólipo cresce, o tumor é formado. Este processo pode levar muitos anos, o que dá tempo para a detecção precoce com testes de triagem. A maioria dos cancros retais são um tipo de câncer chamado adenocarcinoma.,o que causa cancro rectal e estou em risco?estima-se que haverá cerca de 44.180 novos casos de câncer rectal diagnosticados nos Estados Unidos. Tende a ocorrer mais nos homens do que nas mulheres. Os cancros do cólon e rectal são frequentemente agrupados e têm os mesmos factores de risco. A idade média de diagnóstico é de 66 anos, e o risco aumenta com a idade. Indivíduos com história pessoal ou familiar de cancro colorectal ou pólipos, síndromes hereditárias de cancro colorectal (ex., A polipose adenomatosa familiar (PAF) e o cancro Colorectal hereditário não polipose (HNPCC), e os doentes com colite ulcerativa ou doença de Crohn apresentam um risco mais elevado. Estes doentes podem necessitar de rastreio numa idade mais precoce do que a população em geral. Uma pessoa com um parente de primeiro grau (pai, irmão ou filho) com câncer de cólon é 2 a 3 vezes mais provável de desenvolver o câncer como alguém que não tem um parente afetado. No entanto, isso não significa que as pessoas sem uma história familiar não estão em risco., Cerca de 80% dos novos casos de câncer colorectal são diagnosticados em pessoas que não seriam identificadas como “alto risco”.estudos de casos de cancro colorectal descobriram que certos factores de estilo de vida podem colocar uma pessoa em maior risco. Estes factores incluem:
- uma dieta rica em gordura e carne vermelha.uma dieta baixa em frutas e produtos hortícolas.ingestão calórica elevada.níveis baixos de actividade física.obesidade. além disso, o tabagismo e o consumo excessivo de álcool podem desempenhar um papel no desenvolvimento do cancro colorectal.,apesar de evitar todos estes factores, algumas pessoas continuarão a desenvolver cancro do cólon ou rectal. Com o rastreio e a detecção precoce, estes pacientes podem ser curados na maioria dos casos.como posso prevenir o cancro rectal?tendo em conta os factores de risco acima indicados, uma dieta pobre em gorduras, elevada em frutas e legumes e baixa em carne vermelha, o exercício regular e a manutenção de um peso corporal saudável podem ajudar a prevenir o cancro do cólon ou rectal. Deve também evitar fumar e consumir álcool em excesso.,
O termo “quimioprevenção “pode ser definido como” o uso de um composto químico para prevenir, inibir ou reverter a formação do câncer.”Existem estudos que analisam as vitaminas A, E, D, E C, ácido fólico, cálcio, selênio, aspirina, inibidores da cox-2, e terapia de reposição hormonal como potenciais agentes quimiopreventivos que podem prevenir ou reverter a formação de pólipos e câncer colorectal. Estes estudos foram inconclusivos e não foram feitas recomendações específicas para a população em geral. Alguns destes agentes continuam a ser testados em ensaios clínicos.,que testes de rastreio são utilizados para o cancro rectal?
O termo “quimioprevenção “pode ser definido como” o uso de um composto químico para prevenir, inibir ou reverter a formação do câncer.”Existem estudos que analisam as vitaminas A, E, D, E C, ácido fólico, cálcio, selênio, aspirina, inibidores da cox-2, e terapia de reposição hormonal como potenciais agentes quimiopreventivos que podem prevenir ou reverter a formação de pólipos e câncer colorectal. Estes estudos foram inconclusivos e não foram feitas recomendações específicas para a população em geral. Alguns destes agentes continuam a ser testados em ensaios clínicos.,que testes de rastreio são utilizados para o cancro rectal?
o único teste de rastreio específico ao cancro rectal é um exame digital rectal (DRE). Durante um DRE, o provedor insere um dedo ensopado no recto do paciente e sente por crescimentos anormais ou estenoses (estreitamento). Os estudos não demonstraram que o rastreio com DRE diminui efectivamente as mortes devidas ao cancro rectal. Outros testes de rastreio são os mesmos que os utilizados para o rastreio do cancro do cólon, incluindo análises fecais ao sangue oculto, colonoscopia e sigmoidoscopia. Estes testes detectam o cólon e o recto.,alguns tumores e pólipos podem sangrar, e este sangue pode ser detectado em amostras de fezes através de um teste chamado teste fecal de sangue oculto (FOBT). Por si só, o FOBT só pode encontrar cerca de 24% de cancros. É recomendado pela Sociedade Americana do câncer que FOBT seja feito todos os anos, juntamente com uma sigmoidoscopia flexível a cada 5 anos, depois dos 50 anos de idade. Estes dois testes detectam cerca de 76% dos tumores colorectais. O sigmoidoscópio é um tubo fino e flexível que tem a capacidade de ver o recto e a parte mais baixa do cólon., Se um pólipo ou tumor é encontrado com este teste, o paciente será encaminhado para uma colonoscopia completa.
o colonoscópio, que é usado durante uma colonoscopia, é semelhante ao sigmoidoscópio, mas é mais longo e pode ver todo o recto e cólon. Se um pólipo é encontrado, o médico pode removê-lo e enviá-lo para um laboratório de patologia para determinar se ele é adenomatoso (canceroso). A sociedade americana do Câncer recomenda que uma colonoscopia seja feita a cada 10 anos após a idade 50. Pacientes com uma família ou história pessoal devem ter exames mais frequentes., Estes devem começar em uma idade que é dez anos mais jovem do que seu parente estava no diagnóstico. Os doentes com história de colite ulcerosa apresentam também um risco aumentado e devem ter um rastreio mais frequente do que o público em geral. Os doentes devem falar com a sua equipa de cuidados sobre qual o método de rastreio que é melhor para eles, e com que frequência deve ser feito.outros testes de rastreio que podem detectar o cancro incluem o teste fecal imuoquímico (FIT) e os testes de ADN das fezes (Cologuard®)., Estes testes oferecem a conveniência de testes domésticos e preparação mínima pré-teste, mas pode não detectar todos os tumores e pode não ser coberto pelo seguro. Estes testes só devem ser utilizados por pessoas com baixo risco de cancro colorectal e sob a direcção de um profissional de saúde.quais são os sinais de cancro rectal?
Ao contrário dos cancros do cólon, a maioria dos cancros rectais causam sintomas., Estes incluem: vermelho sangue visto nas fezes, inexplicável constipação alternada com diarréia, alterações no diâmetro de fezes (os pacientes podem sentir “magros-fezes”), e tenesmus, que é uma sensação de necessidade de ter um movimento intestinal quando você não sabe e/ou ser incapaz de esvaziar o reto. Se os tumores se tornaram mais avançados, eles podem invadir os tecidos próximos e causar incontinência da bexiga (a incapacidade de segurar sua urina) ou dor devido à pressão nas nádegas ou períneo.como é diagnosticado o cancro rectal?,uma vez que o cancro rectal é encontrado pelos testes de rastreio, são necessários mais testes para determinar a extensão do tumor. Os testes utilizados para determinar a propagação do tumor são tomografias, ressonâncias magnéticas e ultrassom endoscópico (EUE). O Sue é um tipo de ultrassom que usa ondas sonoras para determinar a profundidade do tumor e se os gânglios linfáticos circundantes estão envolvidos. Uma biópsia é normalmente feita durante um EUS, colonoscopia ou proctoscopia (um teste que vê apenas a área rectal), o que permite que o seu prestador de cuidados para determinar o tipo de tumor., O nível do antigénio carcinoembryónico (CEA) é um marcador para o cancro colorectal que se encontra no sangue e está elevado em 95% dos casos. Mulheres com tumores avançados também devem ter um exame pélvico para avaliar se o tumor invadiu a vagina ou colo do útero. além dos testes acima mencionados, uma amostra de tumor pode ser enviada para um laboratório de patologia. Isto pode ser feito com um espécime de biopsia ou um espécime maior, que é removido durante a cirurgia., O patologista irá preparar um relatório de patologia, que é um relatório escrito que lhe dará mais detalhes sobre o tipo de tumor, o tamanho, e quaisquer alterações específicas ao seu tumor. A patologia mais frequentemente revela um adenocarcinoma.
O tecido da biópsia deve ser verificado quanto a mutações de quatro genes de reparação (MMR) inadequados e instabilidade de microssatelite (MSI). Isto deve ser feito em todas as fases do cancro colorectal. Os genes MMR incluem MSH2, MLH1, MSH6 e PSM2. Anormalidades com testes MMR podem indicar que o tumor ocorreu devido a uma síndrome de câncer hereditário., As alterações microssatelitas ocorrem na sequenciação do DNA nas células tumorais ou na incapacidade de reparar erros cometidos quando o DNA é copiado na célula. Quando isso acontece é chamado de instabilidade microssatelita (MSI). MSI pode ser categorizado como MSI alto (MSI-H), Microsatellite estável (MSS) ou MSI baixo (MSI-L). Esta informação pode ajudar a orientar o tratamento. Os doentes com cancro colorectal metastático também devem ter o seu tecido tumoral genotipado para mutações RAS, o que inclui mutações KRAS, ARN e BRAF. Estes resultados podem ajudar a decidir opções de tratamento.como é o cancro rectal encenado?,
estadiamento ajuda a determinar até que ponto o cancro cresceu e se se espalhou para outros órgãos ou gânglios linfáticos. Usando os testes mencionados acima, um estágio é determinado para escolher as melhores opções de tratamento. O sistema TNM (também chamado de tumor – node – metastasis sistema) descreve o tamanho do tumor (T), se os gânglios linfáticos estão envolvidos (N), e se ele se espalhou para outras áreas do corpo (M). Além disso, os cancros colorectais podem ser classificados de grau baixo ou alto. O grau centra-se em como as células cancerígenas parecem diferentes de uma célula normal., Os cancros de grau elevado têm uma tendência para crescer e se espalhar mais rapidamente.
O sistema de estadiamento é muito complexo, e todo o sistema de estadiamento é delineado no final deste artigo. Embora complicado, o sistema de preparação ajuda os profissionais de saúde a determinar a extensão do câncer, e por sua vez, tomar decisões de tratamento para o câncer de um paciente. O estágio do câncer, ou extensão da doença, é baseado em informações recolhidas através dos vários testes feitos como o diagnóstico e o trabalho do câncer está sendo realizado.como é tratado o cancro rectal?,nos últimos anos, houve melhorias significativas nas técnicas cirúrgicas para o tratamento do cancro rectal. No passado, a maioria dos pacientes necessitou de uma colostomia após a cirurgia do câncer rectal e teve efeitos colaterais significativos (como incontinência e impotência masculina) de danos nervosos que muitas vezes ocorreram durante a cirurgia. A utilização de quimioradiação pré-operatória (combinação de quimioterapia e radiação) e técnicas cirúrgicas melhoradas tem levado a menos efeitos colaterais e menos pacientes que requerem colostomia., Além disso, quimioterapia pré-operatória & radiação (chamada de terapia neoadjuvante) pode melhorar a taxa de sucesso da remoção completa do tumor.a cirurgia é o tratamento mais comum para cancros rectais. Se o tumor é pequeno, ele pode ser removido por um procedimento cirúrgico chamado excisão local, que remove apenas a área cancerosa. Os doentes com doença de fase 0 e I são tipicamente tratados apenas com cirurgia.,um tumor maior requer uma ressecção (remoção do tumor e algum tecido saudável que o rodeia) e anastomose (as duas extremidades livres de tumor do intestino são reconectadas). Se as extremidades intestinais não podem ser reconectadas, uma colostomia é feita.a cirurgia mais comum é a excisão mesorectal total ou TME. Esta cirurgia remove o recto e o mesorecto, uma área de tecido adiposo abaixo do recto que contém gânglios linfáticos. Esta é a área mais comum para o câncer se espalhar. O número de pacientes que necessitam de colostomia com esta cirurgia é baixo., A TME, juntamente com a quimioradiação neoadjuvante (administrada antes da cirurgia), levou a diminuições nas recorrências na área rectal.os cirurgiões costumavam fazer a ressecção através do abdómen (chamada ressecção abdominal-perineal ou abr). Hoje, o TME é mais frequentemente realizado com uma baixa ressecção anterior (LAR), que normalmente permite que o esfíncter rectal permaneça intacto.
em alguns casos, mesmo que o cirurgião seja capaz de remover todo o tumor visível, quimioterapia e/ou radioterapia pode ser recomendada para prevenir o câncer de volta (chamado de recorrência)., Estas recomendações são baseadas no que o patologista encontra ao examinar o tumor sob um microscópio, incluindo se as margens do espécime estão livres do tumor, o tamanho do tumor, e se quaisquer vasos sanguíneos ou gânglios linfáticos estão envolvidos.
o recto normal funciona como uma área de retenção para as fezes. Quando é necessária uma ressecção rectal ultra baixa e anastomose, a área de exploração é perdida, levando a movimentos intestinais e/ou incontinência mais frequentes. Para ajudar este problema, o j-pouch colônico foi desenvolvido., Este procedimento usa o intestino restante para criar uma bolsa em forma de J, que, em seguida, atua como uma nova área de retenção para as fezes. É geralmente de cerca de 5-6 cm de comprimento e reduz o número de movimentos intestinais e incontinência.os doentes com doença de fase II e III apresentam um risco elevado de recorrência e devem ser tratados com quimioterapia e radiação. Isto pode ser feito tanto no pré-operatório (antes da cirurgia, também chamado de terapia neoadjuvante) ou em conjunto com a terapia pós-operatória (após cirurgia, também chamada de terapia adjuvante).,devido ao grande tamanho da pélvis (a estrutura óssea na qual se encontra o recto), é muitas vezes difícil para um cirurgião remover tecido normal suficiente para ter margens livres de tumor. Isto é especialmente verdadeiro para tumores maiores. Dar quimioradiação pré-operatória pode encolher um tumor que não teria sido capaz de ser removido com cirurgia, portanto, tornando estes pacientes candidatos para cirurgia potencialmente curativa. Isto é conhecido como” downstaging ” o tumor., Downstaging com chemoradiation tem também permitiu que os pacientes com tumores que exigiriam uma colostomia de agora temos uma ressecção e anastomose (ligação da intestino) após o tratamento. Estudos demonstraram que a administração de fluorouracilo (5-FU) ou capecitabina (pro-fármaco de 5FU) em combinação com radioterapia (chamada quimioradiação) antes da cirurgia (chamada terapêutica neoadjuvante) resulta em menos toxicidade a curto e longo prazo e em menos recorrências do tumor na área rectal. Por causa disso, a terapia neoadjuvante tornou-se o padrão de cuidados para o câncer rectal., as recomendações de tratamento para doentes com doença metastática dependem do facto de o doente ser apropriado para a terapêutica intensiva. As opções de quimioterapia para pacientes com doença metastática dependem do tratamento que receberam inicialmente. A participação em ensaios clínicos pode ser recomendada antes da terapêutica padrão.pode ser oferecida ressecção do tumor (cirurgia), radiação e/ou quimioterapia aos doentes com cancro rectal de fase IV., Alguns pacientes podem ser candidatos para o tratamento cirúrgico do câncer que se espalhou para outros órgãos próximos (ou seja, fígado, ovários). A maioria destes tratamentos são feitos para ajudar os sintomas, mas não são considerados curáveis.
opções de Quimioterapia para pacientes com doença avançada podem incluir uma combinação de fluorouracil, capecitabina, leucovorin, irinotecan, oxaliplatin, regorafenib, trifluridine e tipiracil, bevacizumabe, panitumumab, cetuximab, nivolumab, ramucirumab, ziv-aflibercept, e pembrolizumab., Nestes doentes verificou-se que os regimes que utilizam irinotecano ou oxaliplatina são mais eficazes do que o fluorouracilo e a leucovorina em monoterapia.
Bevacizumab, ramucirumab e ziv-aflibercept são tipos de terapêutica anti-angiogénica. Estes funcionam bloqueando o receptor do factor de crescimento endotelial vascular (VEGF). Os tumores precisam de nutrientes para sobreviver e são capazes de obter esses nutrientes através do crescimento de novos vasos sanguíneos. Esta medicação funciona atacando os novos vasos sanguíneos que o tumor formou – em outras palavras, cortando sua fonte de alimento. Estes fármacos podem ser utilizados em associação com quimioterapia., O Regorafenib é uma terapêutica oral orientada denominada inibidor da tirosina cinase (TKI). A cinase é uma enzima que promove o crescimento celular. Existem muitos tipos de cinases, que controlam diferentes fases do crescimento celular. O Regorafenib tem como alvo vários receptores diferentes e bloqueia o crescimento do tumor e a angiogênese (o desenvolvimento de um suprimento sanguíneo para o tumor).a Trifluridina e o Tipracil (Lonsurf) é uma quimioterapia de combinação oral que interfere com o ADN das células tumorais e impede o crescimento das células., Receptor do fator de crescimento epidérmico (EGFR) é anormalmente mais expresso em muitos cancros (incluindo os do cólon e recto). Inibir o EGFR pode resultar em uma diminuição no crescimento de células tumorais e diminuição da produção de outros fatores responsáveis por metástases (propagação do tumor). Os doentes sem mutações KRAS (tipo selvagem KRAS) parecem responder melhor a esta terapêutica e, portanto, têm opções adicionais de tratamento com agentes anti-EGFR., Cetuximab (Erbitux) e panitumumab (Vectibix) são tipos de anticorpos monoclonais que se destinam especificamente às células cancerígenas, poupando as células normais e, portanto, causando efeitos secundários diferentes da quimioterapia tradicional. O Panitumumab e o cetuximab actuam bloqueando a ligação do factor de crescimento epidérmico ao EGFR, impedindo que o factor de crescimento epidérmico funcione e retardando ou parando o crescimento do cancro.Nivolumab e Pembolizumab são tipos de anticorpos monoclonais que actuam para estimular o sistema imunitário a destruir as células cancerígenas., As células T são um tipo de glóbulos brancos que são muito importantes para o funcionamento normal do sistema imunitário. Estes medicamentos funcionam como uma forma de imunoterapia, ligando-se ao “receptor de morte programado” (PD1) encontrado nas células-T para estimular o sistema imunológico para encontrar e matar as células cancerosas. Estes agentes são usados em tumores que mostraram deficiência nos genes de reparação de erros (MMR) ou tumores que têm alta expressão de instabilidade de microssatelite (MSI-H).existem ensaios clínicos para a maioria dos tipos de cancro e para todas as fases da doença., Os ensaios clínicos são concebidos para determinar o valor de tratamentos específicos. Os ensaios são muitas vezes projetados para tratar um certo estágio de câncer, seja como a primeira forma de tratamento oferecida, ou como uma opção para o tratamento após outros tratamentos não funcionarem. Eles podem ser usados para avaliar medicamentos ou tratamentos para prevenir o câncer, detectá-lo mais cedo, ou ajudar a gerenciar efeitos colaterais. Os ensaios clínicos são extremamente importantes para aprofundar o nosso conhecimento desta doença. É através de ensaios clínicos que sabemos o que fazemos hoje, e muitas novas terapias interessantes estão actualmente a ser testadas., Fale com o seu fornecedor sobre a participação em ensaios clínicos na sua área. Você também pode explorar ensaios clínicos atualmente abertos usando o serviço de correspondência de ensaios clínicos OncoLink.os cuidados de acompanhamento e sobrevivência do doente, uma vez concluído o tratamento, serão seguidos de perto para a recorrência., As recomendações de seguimento após o tratamento para o cancro rectal incluem um exame físico (incluindo Exame Rectal digital) de 3 em 3 meses durante 2 anos, em seguida de 6 em 6 meses durante 3 anos; Nível de CEA verificado (se elevado no diagnóstico) de 3 em 3 meses durante 2 anos, em seguida de 6 em 6 meses durante 3 anos; e colonoscopia em 1 ano, com uma repetição em 1 ano se anormal, ou de 2 em 3 anos se não forem encontrados pólipos. Recomenda-se um TAC pélvico a cada 6-12 meses em doentes com doença mais localizada., Recomenda-se uma tomografia computadorizada do Tórax, Abdómen e pélvis anualmente para doentes com alto risco de recorrência de cancro do cólon. Para os doentes que completaram o tratamento para a doença de fase IV, recomenda-se uma TC pélvica de 3 em 3 a 6 meses durante os primeiros 2 anos.receio de recorrência, impacto financeiro do tratamento do cancro, problemas de emprego e estratégias de enfrentamento são questões emocionais e práticas comuns vividas por sobreviventes de cancro rectal. Sua equipe de saúde pode identificar recursos para o suporte e gestão desses desafios práticos e emocionais enfrentados durante e após o câncer.,a sobrevivência do cancro é um foco relativamente novo de cuidados oncológicos. Com mais de 15 milhões de sobreviventes de câncer apenas nos EUA, há uma necessidade de ajudar os pacientes a passar do tratamento ativo para a sobrevivência. O que acontece a seguir, como você volta ao normal, o que você deve saber e fazer para viver saudável indo para a frente? Um plano de cuidados de sobrevivência pode ser um primeiro passo para educar – se sobre a navegação na vida após o cancro e ajudá-lo a comunicar com conhecimento com os seus prestadores de cuidados de saúde. Cria um plano de sobrevivência hoje no OncoLink.,
recursos para mais informações
Colon Cancer Alliance
The Colon Cancer Alliance brings the voice of survivors to battle colorectal cancer through patient support, education, research and advocacy.a luta contra o cancro Colorectal proporciona Advocacia, Educação e apoio.Chris 4 Life Colon Cancer Foundation oferece educação, apoio e fundos de pesquisa.
O Colon Club
promove a educação e a sensibilização de formas interessantes e fora da caixa.,Sociedade Americana de Cirurgiões do cólon e Rectal sociedade para cirurgiões do cólon e rectal e outros cirurgiões dedicados ao tratamento de doentes com doenças e perturbações que afectam o cólon, o recto e o ânus.
Colon-Rectal.com médicos com décadas de experiência e treinamento especializado em cuidar destes tipos de problemas contribuíram com texto e imagens para este site.anexo: ensaio completo do cancro Rectal (3.,>
|
Regional Lymph Nodes (N) |
Description |
|---|---|
|
NX |
Regional lymph nodes cannot be assessed |
|
N0 |
No regional lymph node metastasis |
|
N1 |
One to three regional lymph nodes are positive (tumor in lymph nodes measuring ≥0.,e positive |
|
N2a |
Four to six regional lymph nodes are positive |
|
N2b |
Seven or more regional lymph nodes are positive |
|
Distant Metastasis (M) |
Description |
|---|---|
|
M0 |
No distant metastasis by imaging, etc.,stasis is identified |
|
M1a |
Metastasis to one site or organ is identified without peritoneal metastasis |
|
M1b |
Metastasis to two or more sites or organs is identified without peritoneal metastasis |
|
M1c |
Metastasis to the peritoneal surface is identified alone or with other site or organ metastases |