ce este rectul?
rectul se află la capătul colonului și are o lungime de aproximativ 5 centimetri. Rectul este în mod normal gol, cu excepția cazului în care scaunul provine din colonul superior în rect, chiar înainte de o mișcare intestinală. În acel moment, scaunul este gata să fie excretat prin canalul anal. Canalul anal are două „supape” musculare, numite sfinctere interne și externe. Scaunul trece prin aceste sfinctere. Sfincterii ne permit să reținem scaunul până când suntem gata să avem o mișcare intestinală., În acest moment sfincterii se relaxează, eliberând scaunul.
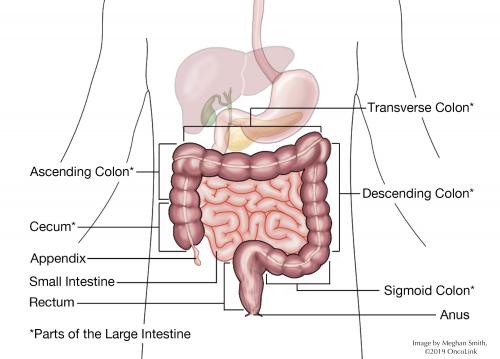
ce este cancerul rectal?cancerul Rectal este un țesut malign (canceros) care crește în peretele rectului. Tumorile încep adesea atunci când țesutul normal din peretele rectului formează un polip adenomatos sau o creștere precanceroasă, care crește pe căptușeala peretelui rectal. Pe măsură ce acest polip crește, se formează tumora. Acest proces poate dura mulți ani, ceea ce permite timp pentru detectarea precoce cu teste de screening. Majoritatea cancerelor rectale sunt un tip de cancer numit adenocarcinom.,
ce cauzează cancerul rectal și sunt în pericol?în fiecare an se estimează că vor exista aproximativ 44.180 de cazuri noi de cancer rectal diagnosticate în Statele Unite. Tinde să apară mai mult la bărbați decât la femei. Cancerul de Colon și rectal sunt adesea grupate împreună și au aceiași factori de risc. Vârsta medie a diagnosticului este de 66 de ani, iar riscul crește odată cu vârsta. Persoanele cu antecedente personale sau familiale de cancer colorectal sau polipi, sindroame moștenite de cancer colorectal (adică,, Polipoza adenomatoasă familială (FAP) și cancerul Colorectal ereditar non-polipoză (HNPCC) și pacienții cu colită ulcerativă sau boala Crohn prezintă un risc mai mare. Acești pacienți pot necesita screening la o vârstă mai mică decât populația generală. O persoană cu o rudă de gradul întâi (părinte, frate sau copil) cu cancer de colon este de 2 până la 3 ori mai probabil să dezvolte cancerul ca cineva care nu are o rudă afectată. Cu toate acestea, acest lucru nu înseamnă că persoanele fără antecedente familiale nu sunt expuse riscului., Aproximativ 80% din cazurile noi de cancer colorectal sunt diagnosticate la persoanele care nu ar fi identificate ca fiind „cu risc ridicat.studiile privind cazurile de cancer colorectal au constatat că anumiți factori de stil de viață pot pune o persoană la un risc mai mare. Acești factori includ:
- o dietă bogată în grăsimi și carne roșie.
- o dieta saraca in fructe si legume.
- aport caloric ridicat.
- niveluri scăzute de activitate fizică.
- obezitate. în plus, fumatul și consumul excesiv de alcool pot juca un rol în dezvoltarea cancerului colorectal.,în ciuda evitării tuturor acestor factori, unii oameni vor dezvolta în continuare cancer de colon sau rectal. Cu screening – ul și detectarea precoce, acești pacienți pot fi vindecați în majoritatea cazurilor.
cum pot preveni cancerul rectal?având în vedere factorii de risc enumerați mai sus, o dietă cu conținut scăzut de grăsimi, bogată în fructe și legume și săracă în carne roșie, exerciții fizice regulate și menținerea unei greutăți corporale sănătoase poate ajuta la prevenirea cancerului de colon sau rectal. De asemenea, trebuie să evitați fumatul și consumul excesiv de alcool.,termenul ” chemoprevenție „poate fi definit ca” utilizarea unui compus chimic pentru a preveni, inhiba sau inversa formarea cancerului.”Există studii care analizează vitaminele A, E, D și C, acidul folic, calciul, seleniul, aspirina, inhibitorii cox-2 și terapia de substituție hormonală ca potențiali agenți chemopreventivi care pot preveni sau inversa formarea polipilor și a cancerului colorectal. Aceste studii au fost neconcludente și nu au fost făcute recomandări specifice pentru populația generală. Unii dintre acești agenți continuă să fie testați în studiile clinice.,
ce teste de screening sunt utilizate pentru cancerul rectal?
singurul test de screening specific cancerului rectal este un examen rectal digital (DRE). În timpul unui DRE, furnizorul introduce un deget înmănușat în rectul pacientului și se simte pentru creșteri anormale sau stricturi (îngustare). Studiile nu au demonstrat că screeningul cu DRE scade de fapt decesele datorate cancerului rectal. Alte teste de screening sunt aceleași cu cele utilizate pentru screeningul cancerului de colon, inclusiv testarea fecală ocultă a sângelui, colonoscopia și sigmoidoscopia. Aceste teste ecranează atât colonul, cât și rectul.,unele tumori și polipi pot sângera, iar acest sânge poate fi detectat în probele de scaun printr-un test numit test de sânge ocult fecal (FOBT). În sine, FOBT poate găsi doar aproximativ 24% din cazurile de cancer. Este recomandat de Societatea Americana de Cancer ca FOBT sa se faca in fiecare an, impreuna cu o sigmoidoscopie flexibila la fiecare 5 ani, dupa varsta de 50 de ani. Aceste două teste detectează aproximativ 76% din tumorile colorectale. Sigmoidoscopul este un tub subțire, flexibil, care are capacitatea de a vizualiza rectul și partea inferioară a colonului., Dacă se găsește un polip sau o tumoare cu acest test, pacientul va fi trimis pentru o colonoscopie completă.colonoscopul, care este utilizat în timpul unei colonoscopii, este similar cu sigmoidoscopul, dar este mai lung și poate vedea întregul rect și colon. Dacă se găsește un polip, medicul îl poate îndepărta și îl poate trimite la un laborator de patologie pentru a determina dacă este adenomatos (canceros). Societatea Americană de Cancer recomandă efectuarea unei colonoscopii la fiecare 10 ani după vârsta de 50 de ani. Pacienții cu antecedente familiale sau personale ar trebui să aibă proiecții mai frecvente., Acestea ar trebui să înceapă la o vârstă care este cu zece ani mai tânără decât ruda lor a fost la diagnostic. Pacienții cu antecedente de colită ulcerativă prezintă, de asemenea, un risc crescut și ar trebui să aibă un screening mai frecvent decât publicul larg. Pacienții trebuie să discute cu echipa lor de îngrijire despre ce metodă de screening este cea mai bună pentru ei și cât de des trebuie făcută.alte teste de screening care pot detecta cancerul includ testul imuochimic fecal (FIT) și testele ADN ale scaunului (Cologuard®)., Aceste teste oferă confortul testării la domiciliu și pregătirea minimă înainte de testare, dar este posibil să nu detecteze toate tumorile și să nu fie acoperite de asigurare. Aceste teste trebuie utilizate numai de către cei cu risc scăzut de cancer colorectal și sub îndrumarea unui furnizor de asistență medicală.
care sunt semnele cancerului rectal?spre deosebire de cancerele de colon, majoritatea cancerelor rectale provoacă simptome., Acestea includ: sânge roșu observat în scaun, constipație inexplicabilă alternând cu diaree, modificări ale diametrului scaunului (pacienții pot observa „scaune subțiri de creion”) și tenesmus, care este o senzație de a avea nevoie de o mișcare intestinală atunci când nu și/sau imposibilitatea de a goli rectul. Dacă tumorile au devenit mai avansate, ele pot invada țesuturile din apropiere și pot provoca incontinență urinară (incapacitatea de a vă menține urina) sau durere din cauza presiunii în fese sau perineu.
cum este diagnosticat cancerul rectal?,odată ce cancerul rectal este găsit prin testele de screening, sunt necesare teste suplimentare pentru a determina amploarea tumorii. Testele utilizate pentru a determina răspândirea tumorii sunt scanări CT, RMN și ultrasunete endoscopice (EUS). EUS este un tip de ultrasunete care utilizează unde sonore pentru a determina adâncimea tumorii și dacă sunt implicați ganglionii limfatici din jur. O biopsie se face de obicei în timpul unui EUS, colonoscopie sau proctoscopie (un test care vede doar zona rectală), care permite furnizorului de îngrijire pentru a determina tipul de tumoare., Nivelul antigenului carcinoembrionar (CEA) este un marker pentru cancerul colorectal care se găsește în sânge și este crescut în 95% din cazuri. Femeile cu tumori avansate ar trebui să aibă, de asemenea, un examen pelvin pentru a evalua dacă tumora a invadat în vagin sau colul uterin. în plus față de testele menționate mai sus, o probă tumorală poate fi trimisă la un laborator de patologie. Acest lucru se poate face cu un specimen de biopsie sau cu un specimen mai mare, care este îndepărtat în timpul intervenției chirurgicale., Patologul va pregăti un raport de patologie, care este un raport scris care vă va oferi mai multe detalii despre tipul tumorii, dimensiunea și orice modificări specifice tumorii dvs. Patologia dezvăluie cel mai adesea un adenocarcinom.
țesutul din biopsie trebuie verificat pentru mutații ale a patru gene de reparare nepotrivite (MMR) și instabilitate microsatelită (MSI). Acest lucru trebuie făcut în toate etapele cancerului colorectal. Genele MMR includ MSH2, MLH1, MSH6 și PSM2. Anomaliile cu testarea MMR pot indica faptul că tumoarea a apărut din cauza unui sindrom de cancer moștenit., Modificările microsatelite apar în secvențierea ADN-ului în celulele tumorale sau în incapacitatea de a repara greșelile făcute atunci când ADN-ul este copiat în celulă. Când se întâmplă acest lucru, se numește instabilitate microsatelită (MSI). MSI poate fi clasificat ca MSI ridicat (MSI-H), microsatelit stabil (MSS) sau MSI scăzut (MSI-l). Aceste informații pot ajuta la ghidarea tratamentului. Pacienții care au cancer colorectal metastatic ar trebui să aibă, de asemenea, genotipul țesutului tumoral pentru mutațiile RAS, care include mutațiile KRAS, NRAS și BRAF. Aceste rezultate pot ajuta la decizia opțiunilor de tratament.
cum este pus în scenă cancerul rectal?,
stadializarea ajută la determinarea cât de departe a crescut cancerul și dacă s-a răspândit în alte organe sau ganglioni limfatici. Folosind testele menționate mai sus, se determină o etapă pentru a alege cele mai bune opțiuni de tratament. Sistemul TNM (numit și sistem tumoral – nod – metastază) descrie dimensiunea tumorii (T), dacă sunt implicați ganglionii limfatici (N) și dacă s-a răspândit în alte zone ale corpului (M). Mai mult, cancerele colorectale pot fi clasificate de grad scăzut sau de grad înalt. Gradul se concentrează pe cât de diferite arată celulele canceroase de la o celulă normală., Cancerele de grad înalt au tendința de a crește și de a se răspândi mai rapid.
sistemul de stadializare este foarte complex, iar întregul sistem de stadializare este prezentat la sfârșitul acestui articol. Deși complicat, sistemul de stadializare ajută furnizorii de asistență medicală să determine amploarea cancerului și, la rândul său, să ia decizii de tratament pentru cancerul unui pacient. Stadiul cancerului, sau amploarea bolii, se bazează pe informațiile colectate prin diferitele teste efectuate pe măsură ce se efectuează diagnosticul și prelucrarea cancerului.
cum este tratat cancerul rectal?,în ultimii ani, s-au înregistrat îmbunătățiri semnificative în tehnicile chirurgicale pentru tratamentul cancerului rectal. În trecut, majoritatea pacienților au necesitat o colostomie după operația de cancer rectal și au avut efecte secundare semnificative (cum ar fi incontinența și impotența masculină) din cauza leziunilor nervoase care au apărut adesea în timpul operației. Utilizarea chimioradiant preoperatorie (combinație de chimioterapie și radiații) și tehnici chirurgicale îmbunătățite a condus la mai puține efecte secundare și mai puțini pacienți care necesită colostomie., În plus, chimioterapie preoperatorie & radiații (numit terapia neoadjuvantă) poate îmbunătăți rata de succes de a scoate complet tumora.chirurgia este cel mai frecvent tratament pentru cancerele rectale. Dacă tumoarea este mică, ea poate fi îndepărtată printr-o procedură chirurgicală numită excizie locală, care elimină numai zona canceroasă. Pacienții cu stadiul 0 și boala I sunt de obicei tratați doar prin intervenție chirurgicală.,o tumoare mai mare necesită o rezecție (îndepărtarea tumorii și a unor țesuturi sănătoase care o înconjoară) și anastomoză (cele două capete fără tumori ale intestinului sunt reconectate). Dacă capetele intestinului nu pot fi reconectate, se face o colostomie.cea mai frecventă intervenție chirurgicală este excizia mezorectală totală sau TME. Această intervenție chirurgicală elimină rectul și mezorectul, o zonă de țesut gras sub rect care conține ganglioni limfatici. Aceasta este cea mai comună zonă pentru răspândirea cancerului. Numărul de pacienți care necesită colostomie cu această intervenție chirurgicală este scăzut., TME, împreună cu chimioradierea neoadjuvantă (administrată înainte de operație), au dus la scăderea recurențelor în zona rectală.chirurgii obișnuiau să facă rezecția prin abdomen (numită rezecție abdomino-perineală sau APR). Astăzi, TME este cel mai adesea efectuată cu o rezecție anterioară scăzută (LAR), care permite de obicei sfincterului rectal să rămână intact.în unele cazuri, chiar dacă chirurgul este capabil să îndepărteze toată tumora vizibilă, chimioterapia și / sau radioterapia pot fi recomandate pentru a preveni revenirea cancerului (numită recurență)., Aceste recomandări se bazează pe ceea ce găsește patologul atunci când examinează tumora sub microscop, inclusiv dacă marginile specimenului sunt libere de tumoare, dimensiunea tumorii și dacă sunt implicate vase de sânge sau ganglioni limfatici.rectul normal acționează ca o zonă de reținere pentru scaun. Atunci când este necesară o rezecție rectală ultra scăzută și anastomoză, zona de reținere este pierdută, ceea ce duce la mișcări intestinale mai frecvente și/sau incontinență. Pentru a ajuta la această problemă, a fost dezvoltat colonic J-husă., Această procedură utilizează intestinul rămas pentru a crea o pungă în formă de J, care apoi acționează ca o nouă zonă de susținere a scaunului. Este de obicei de aproximativ 5-6 cm în lungime și reduce numărul de mișcări intestinale și incontinență.
radiații și chimioterapie
pacienții cu boală în stadiul II și III prezintă un risc crescut de recurență și trebuie tratați cu chimioterapie și radiații. Aceasta se poate face fie preoperator (înainte de operație, numită și terapie neoadjuvantă), fie împreună cu terapia postoperatorie (după operație, numită și terapie adjuvantă).,datorită dimensiunii mari a pelvisului (structura osoasă în care se află rectul), este adesea greu pentru un chirurg să îndepărteze suficient țesut normal din jur pentru a avea margini fără tumori. Acest lucru este valabil mai ales pentru tumorile mai mari. Acordarea chimioradierii preoperator poate micsora o tumoare care nu ar fi putut fi îndepărtată cu o intervenție chirurgicală, făcând astfel acești pacienți candidați pentru o intervenție chirurgicală potențial curativă. Acest lucru este cunoscut sub numele de „downstaging” tumora., Downstaging cu chimioradiation a permis, de asemenea, pacienților cu tumori care altfel ar necesita o colostomie să aibă acum o rezecție și anastomoză (reconectarea intestinului) după tratament. Studiile au arătat că, oferindu-fluorouracil (5-FU) sau capecitabină (5FU pro-droguri) în asociere cu radioterapia (numit chemoradiation) inainte de operatie (numit terapia neoadjuvantă) rezultatele în mai puțin pe termen scurt și lung de toxicitate și mai puține recidive a tumorii în zona rectala. Din acest motiv, terapia neoadjuvantă a devenit standardul de îngrijire pentru cancerul rectal.,
tratamentul pentru boala metastatică (cancer care s-a răspândit)
recomandările de tratament pentru pacienții cu boală metastatică depind de faptul dacă pacientul este adecvat pentru terapia intensivă. Opțiunile de chimioterapie pentru pacienții cu boală metastatică depind de tratamentul pe care l-au primit inițial. Participarea la studiile clinice poate fi recomandată înainte de terapia standard.pacienților cu cancer rectal în stadiul IV li se poate oferi rezecția tumorii (chirurgie), radiații și/sau chimioterapie., Unii pacienți pot fi candidați pentru managementul chirurgical al cancerului care s-a răspândit la alte organe din apropiere (adică ficat, ovare). Majoritatea acestor tratamente sunt făcute pentru a ajuta simptomele, dar nu sunt considerate curabile.
Chimioterapie opțiuni pentru pacientii cu boala avansata poate include o combinație de fluorouracil, capecitabină, leucovorin, irinotecan, oxaliplatin, regorafenib, trifluridine și tipiracil, bevacizumab, panitumumab, cetuximab, nivolumab, ramucirumab, ziv-aflibercept, și pembrolizumab., La acești pacienți s-a constatat că regimurile care utilizează irinotecan sau oxaliplatină sunt mai eficace decât fluorouracilul și leucovorina în monoterapie.Bevacizumab, ramucirumab și Ziv-aflibercept sunt tipuri de terapie antiangiogenică. Acestea acționează prin blocarea receptorului factorului de creștere endotelial vascular (VEGF). Tumorile au nevoie de nutrienți pentru a supraviețui și sunt capabile să obțină acești nutrienți prin creșterea de noi vase de sânge. Acest medicament funcționează prin atacarea noilor vase de sânge pe care le-a format tumora-cu alte cuvinte, prin tăierea sursei sale de hrană. Acești agenți pot fi utilizați în asociere cu chimioterapie., Regorafenib este o terapie orala directionate numit inhibitor al tirozin kinazei (TKI). O kinază este o enzimă care promovează creșterea celulelor. Există multe tipuri de kinaze, care controlează diferite faze ale creșterii celulare. Regorafenib vizează mai mulți receptori diferiți și blochează creșterea tumorii și angiogeneza (dezvoltarea unei alimentări cu sânge a tumorii).
Trifluridine și Tipracil (Lonsurf) este un oral combinație de chimioterapie, care interfereaza cu ADN-ul celulelor tumorale și previne celulele de creștere., Receptorul factorului de creștere Epidermal (EGFR) este anormal de supra exprimat în multe tipuri de cancer (inclusiv cele ale colonului și rectului). Inhibarea EGFR poate duce la o scădere a creșterii celulelor tumorale și la scăderea producției altor factori responsabili de metastaze (răspândirea tumorii). Pacienții fără mutații KRAS (KRAS de tip sălbatic) par să răspundă cel mai bine la această terapie și, prin urmare, au opțiuni suplimentare de tratament cu medicamente anti-EGFR., Cetuximab (Erbitux) și panitumumab (Vectibix) sunt tipuri de anticorpi monoclonali care vizează în mod specific celulele canceroase, economisind celulele normale și, prin urmare, provocând efecte secundare diferite de chimioterapia tradițională. Panitumumab și cetuximab acționează prin blocarea legării factorului de creștere epidermic de EGFR, împiedicând acțiunea factorului de creștere epidermic și încetinind sau oprind creșterea cancerului.Nivolumab și Pembolizumab sunt tipuri de anticorpi monoclonali care acționează pentru a stimula sistemul imunitar pentru a distruge celulele canceroase., Celulele T sunt un tip de celule albe din sânge care sunt foarte importante pentru funcționarea normală a sistemului imunitar. Aceste medicamente funcționează ca o formă de imunoterapie prin legarea la „receptorul morții programate” (PD1) găsit pe celulele T pentru a stimula sistemul imunitar pentru a găsi și ucide celulele canceroase. Acești agenți sunt utilizați în tumorile care au prezentat deficiență în genele de reparare a nepotrivirii (MMR) (dMMR) sau tumori care au o expresie ridicată a instabilității microsatelite (MSI-H).există studii clinice de cercetare pentru cele mai multe tipuri de cancer, și fiecare stadiu al bolii., Studiile clinice sunt concepute pentru a determina valoarea tratamentelor specifice. Studiile sunt adesea concepute pentru a trata o anumită etapă a cancerului, fie ca prima formă de tratament oferită, fie ca opțiune pentru tratament după ce alte tratamente nu au reușit să funcționeze. Acestea pot fi utilizate pentru a evalua medicamente sau tratamente pentru prevenirea cancerului, pentru a le detecta mai devreme sau pentru a ajuta la gestionarea efectelor secundare. Studiile clinice sunt extrem de importante în promovarea cunoștințelor noastre despre această boală. Prin studiile clinice știm ce facem astăzi și în prezent sunt testate multe terapii noi și interesante., Discutați cu furnizorul dvs. despre participarea la studiile clinice din zona dvs. De asemenea, puteți explora studiile clinice deschise în prezent folosind serviciul de potrivire a studiilor clinice OncoLink.
îngrijire de urmărire și supraviețuire
odată ce un pacient a terminat tratamentul, acesta va fi urmărit îndeaproape pentru recurență., Urmați recomandările de tratament pentru cancer rectal includ un examen fizic (inclusiv examen digital rectal) la fiecare 3 luni timp de 2 ani, apoi la fiecare 6 luni timp de 3 ani; EAC la nivel de verificat (dacă crescute la diagnostic) la fiecare 3 luni timp de 2 ani, apoi la fiecare 6 luni timp de 3 ani; și colonoscopie la 1 an, cu o repetare la 1 an, dacă sunt anormale, sau la fiecare 2-3 ani, dacă nu se constată polipi. O scanare CT pelvină este recomandată la fiecare 6-12 luni la pacienții cu boală mai localizată., O scanare CT a pieptului, abdomenului și pelvisului este recomandată anual pacienților care prezintă un risc ridicat de recurență a cancerului de colon. Pentru pacienții care au terminat tratamentul pentru boala în stadiul IV, se recomandă un CT pelvian la fiecare 3-6 luni pentru primii 2 ani.
teama de recurență, impactul financiar al tratamentului cancerului, problemele legate de ocuparea forței de muncă și strategiile de coping sunt probleme emoționale și practice comune cu care se confruntă supraviețuitorii cancerului rectal. Echipa dvs. de asistență medicală poate identifica resurse pentru susținerea și gestionarea acestor provocări practice și emoționale cu care se confruntă în timpul și după cancer.,supraviețuirea cancerului este un obiectiv relativ nou al îngrijirii oncologice. Cu peste 15 milioane de supraviețuitori de cancer numai în SUA, este nevoie să ajutăm pacienții să treacă de la tratamentul activ la supraviețuire. Ce se întâmplă în continuare, cum reveniți la normal, ce ar trebui să știți și să faceți pentru a trăi sănătos înainte? Un plan de îngrijire a supraviețuirii poate fi un prim pas în educarea-te despre navigarea viața după cancer și ajutându-vă să comunice knowledgeably cu furnizorii de asistență medicală. Creați un plan de îngrijire de supraviețuire astăzi pe OncoLink.,
resurse pentru mai multe informații
Alianța cancerului de Colon
Alianța cancerului de Colon aduce vocea supraviețuitorilor în lupta împotriva cancerului colorectal prin sprijinul pacientului, educație, cercetare și advocacy.lupta împotriva cancerului Colorectal oferă advocacy, educație și sprijin.Chris 4 Life Colon Cancer Foundation oferă educație, sprijin și fonduri de cercetare.Clubul Colon promovează educația și conștientizarea în moduri interesante și ieșite din cutie.,Societatea Americană de Colon și chirurgi rectali Societatea pentru colon și chirurgi rectali și alți chirurgi dedicați tratamentului pacienților cu boli și tulburări care afectează colonul, rectul și anusul.
Colon-Rectal.com
medicii cu zeci de ani de experiență și pregătire specializată în îngrijirea acestor tipuri de probleme au contribuit cu text și imagini pe acest site web.Anexa: stadializarea completă a cancerului Rectal Comitetul mixt american pentru Cancer (3.,>
Regional Lymph Nodes (N)
Description
NX
Regional lymph nodes cannot be assessed
N0
No regional lymph node metastasis
N1
One to three regional lymph nodes are positive (tumor in lymph nodes measuring ≥0.,e positive
N2a
Four to six regional lymph nodes are positive
N2b
Seven or more regional lymph nodes are positive
Distant Metastasis (M)
Description
M0
No distant metastasis by imaging, etc.,stasis is identified
M1a
Metastasis to one site or organ is identified without peritoneal metastasis
M1b
Metastasis to two or more sites or organs is identified without peritoneal metastasis
M1c
Metastasis to the peritoneal surface is identified alone or with other site or organ metastases
- o dietă bogată în grăsimi și carne roșie.
- o dieta saraca in fructe si legume.
- aport caloric ridicat.
- niveluri scăzute de activitate fizică.
- obezitate. în plus, fumatul și consumul excesiv de alcool pot juca un rol în dezvoltarea cancerului colorectal.,în ciuda evitării tuturor acestor factori, unii oameni vor dezvolta în continuare cancer de colon sau rectal. Cu screening – ul și detectarea precoce, acești pacienți pot fi vindecați în majoritatea cazurilor.
cum pot preveni cancerul rectal?având în vedere factorii de risc enumerați mai sus, o dietă cu conținut scăzut de grăsimi, bogată în fructe și legume și săracă în carne roșie, exerciții fizice regulate și menținerea unei greutăți corporale sănătoase poate ajuta la prevenirea cancerului de colon sau rectal. De asemenea, trebuie să evitați fumatul și consumul excesiv de alcool.,termenul ” chemoprevenție „poate fi definit ca” utilizarea unui compus chimic pentru a preveni, inhiba sau inversa formarea cancerului.”Există studii care analizează vitaminele A, E, D și C, acidul folic, calciul, seleniul, aspirina, inhibitorii cox-2 și terapia de substituție hormonală ca potențiali agenți chemopreventivi care pot preveni sau inversa formarea polipilor și a cancerului colorectal. Aceste studii au fost neconcludente și nu au fost făcute recomandări specifice pentru populația generală. Unii dintre acești agenți continuă să fie testați în studiile clinice.,
ce teste de screening sunt utilizate pentru cancerul rectal?
singurul test de screening specific cancerului rectal este un examen rectal digital (DRE). În timpul unui DRE, furnizorul introduce un deget înmănușat în rectul pacientului și se simte pentru creșteri anormale sau stricturi (îngustare). Studiile nu au demonstrat că screeningul cu DRE scade de fapt decesele datorate cancerului rectal. Alte teste de screening sunt aceleași cu cele utilizate pentru screeningul cancerului de colon, inclusiv testarea fecală ocultă a sângelui, colonoscopia și sigmoidoscopia. Aceste teste ecranează atât colonul, cât și rectul.,unele tumori și polipi pot sângera, iar acest sânge poate fi detectat în probele de scaun printr-un test numit test de sânge ocult fecal (FOBT). În sine, FOBT poate găsi doar aproximativ 24% din cazurile de cancer. Este recomandat de Societatea Americana de Cancer ca FOBT sa se faca in fiecare an, impreuna cu o sigmoidoscopie flexibila la fiecare 5 ani, dupa varsta de 50 de ani. Aceste două teste detectează aproximativ 76% din tumorile colorectale. Sigmoidoscopul este un tub subțire, flexibil, care are capacitatea de a vizualiza rectul și partea inferioară a colonului., Dacă se găsește un polip sau o tumoare cu acest test, pacientul va fi trimis pentru o colonoscopie completă.colonoscopul, care este utilizat în timpul unei colonoscopii, este similar cu sigmoidoscopul, dar este mai lung și poate vedea întregul rect și colon. Dacă se găsește un polip, medicul îl poate îndepărta și îl poate trimite la un laborator de patologie pentru a determina dacă este adenomatos (canceros). Societatea Americană de Cancer recomandă efectuarea unei colonoscopii la fiecare 10 ani după vârsta de 50 de ani. Pacienții cu antecedente familiale sau personale ar trebui să aibă proiecții mai frecvente., Acestea ar trebui să înceapă la o vârstă care este cu zece ani mai tânără decât ruda lor a fost la diagnostic. Pacienții cu antecedente de colită ulcerativă prezintă, de asemenea, un risc crescut și ar trebui să aibă un screening mai frecvent decât publicul larg. Pacienții trebuie să discute cu echipa lor de îngrijire despre ce metodă de screening este cea mai bună pentru ei și cât de des trebuie făcută.alte teste de screening care pot detecta cancerul includ testul imuochimic fecal (FIT) și testele ADN ale scaunului (Cologuard®)., Aceste teste oferă confortul testării la domiciliu și pregătirea minimă înainte de testare, dar este posibil să nu detecteze toate tumorile și să nu fie acoperite de asigurare. Aceste teste trebuie utilizate numai de către cei cu risc scăzut de cancer colorectal și sub îndrumarea unui furnizor de asistență medicală.
care sunt semnele cancerului rectal?spre deosebire de cancerele de colon, majoritatea cancerelor rectale provoacă simptome., Acestea includ: sânge roșu observat în scaun, constipație inexplicabilă alternând cu diaree, modificări ale diametrului scaunului (pacienții pot observa „scaune subțiri de creion”) și tenesmus, care este o senzație de a avea nevoie de o mișcare intestinală atunci când nu și/sau imposibilitatea de a goli rectul. Dacă tumorile au devenit mai avansate, ele pot invada țesuturile din apropiere și pot provoca incontinență urinară (incapacitatea de a vă menține urina) sau durere din cauza presiunii în fese sau perineu.
cum este diagnosticat cancerul rectal?,odată ce cancerul rectal este găsit prin testele de screening, sunt necesare teste suplimentare pentru a determina amploarea tumorii. Testele utilizate pentru a determina răspândirea tumorii sunt scanări CT, RMN și ultrasunete endoscopice (EUS). EUS este un tip de ultrasunete care utilizează unde sonore pentru a determina adâncimea tumorii și dacă sunt implicați ganglionii limfatici din jur. O biopsie se face de obicei în timpul unui EUS, colonoscopie sau proctoscopie (un test care vede doar zona rectală), care permite furnizorului de îngrijire pentru a determina tipul de tumoare., Nivelul antigenului carcinoembrionar (CEA) este un marker pentru cancerul colorectal care se găsește în sânge și este crescut în 95% din cazuri. Femeile cu tumori avansate ar trebui să aibă, de asemenea, un examen pelvin pentru a evalua dacă tumora a invadat în vagin sau colul uterin. în plus față de testele menționate mai sus, o probă tumorală poate fi trimisă la un laborator de patologie. Acest lucru se poate face cu un specimen de biopsie sau cu un specimen mai mare, care este îndepărtat în timpul intervenției chirurgicale., Patologul va pregăti un raport de patologie, care este un raport scris care vă va oferi mai multe detalii despre tipul tumorii, dimensiunea și orice modificări specifice tumorii dvs. Patologia dezvăluie cel mai adesea un adenocarcinom.
țesutul din biopsie trebuie verificat pentru mutații ale a patru gene de reparare nepotrivite (MMR) și instabilitate microsatelită (MSI). Acest lucru trebuie făcut în toate etapele cancerului colorectal. Genele MMR includ MSH2, MLH1, MSH6 și PSM2. Anomaliile cu testarea MMR pot indica faptul că tumoarea a apărut din cauza unui sindrom de cancer moștenit., Modificările microsatelite apar în secvențierea ADN-ului în celulele tumorale sau în incapacitatea de a repara greșelile făcute atunci când ADN-ul este copiat în celulă. Când se întâmplă acest lucru, se numește instabilitate microsatelită (MSI). MSI poate fi clasificat ca MSI ridicat (MSI-H), microsatelit stabil (MSS) sau MSI scăzut (MSI-l). Aceste informații pot ajuta la ghidarea tratamentului. Pacienții care au cancer colorectal metastatic ar trebui să aibă, de asemenea, genotipul țesutului tumoral pentru mutațiile RAS, care include mutațiile KRAS, NRAS și BRAF. Aceste rezultate pot ajuta la decizia opțiunilor de tratament.
cum este pus în scenă cancerul rectal?,
stadializarea ajută la determinarea cât de departe a crescut cancerul și dacă s-a răspândit în alte organe sau ganglioni limfatici. Folosind testele menționate mai sus, se determină o etapă pentru a alege cele mai bune opțiuni de tratament. Sistemul TNM (numit și sistem tumoral – nod – metastază) descrie dimensiunea tumorii (T), dacă sunt implicați ganglionii limfatici (N) și dacă s-a răspândit în alte zone ale corpului (M). Mai mult, cancerele colorectale pot fi clasificate de grad scăzut sau de grad înalt. Gradul se concentrează pe cât de diferite arată celulele canceroase de la o celulă normală., Cancerele de grad înalt au tendința de a crește și de a se răspândi mai rapid.
sistemul de stadializare este foarte complex, iar întregul sistem de stadializare este prezentat la sfârșitul acestui articol. Deși complicat, sistemul de stadializare ajută furnizorii de asistență medicală să determine amploarea cancerului și, la rândul său, să ia decizii de tratament pentru cancerul unui pacient. Stadiul cancerului, sau amploarea bolii, se bazează pe informațiile colectate prin diferitele teste efectuate pe măsură ce se efectuează diagnosticul și prelucrarea cancerului.
cum este tratat cancerul rectal?,în ultimii ani, s-au înregistrat îmbunătățiri semnificative în tehnicile chirurgicale pentru tratamentul cancerului rectal. În trecut, majoritatea pacienților au necesitat o colostomie după operația de cancer rectal și au avut efecte secundare semnificative (cum ar fi incontinența și impotența masculină) din cauza leziunilor nervoase care au apărut adesea în timpul operației. Utilizarea chimioradiant preoperatorie (combinație de chimioterapie și radiații) și tehnici chirurgicale îmbunătățite a condus la mai puține efecte secundare și mai puțini pacienți care necesită colostomie., În plus, chimioterapie preoperatorie & radiații (numit terapia neoadjuvantă) poate îmbunătăți rata de succes de a scoate complet tumora.chirurgia este cel mai frecvent tratament pentru cancerele rectale. Dacă tumoarea este mică, ea poate fi îndepărtată printr-o procedură chirurgicală numită excizie locală, care elimină numai zona canceroasă. Pacienții cu stadiul 0 și boala I sunt de obicei tratați doar prin intervenție chirurgicală.,o tumoare mai mare necesită o rezecție (îndepărtarea tumorii și a unor țesuturi sănătoase care o înconjoară) și anastomoză (cele două capete fără tumori ale intestinului sunt reconectate). Dacă capetele intestinului nu pot fi reconectate, se face o colostomie.cea mai frecventă intervenție chirurgicală este excizia mezorectală totală sau TME. Această intervenție chirurgicală elimină rectul și mezorectul, o zonă de țesut gras sub rect care conține ganglioni limfatici. Aceasta este cea mai comună zonă pentru răspândirea cancerului. Numărul de pacienți care necesită colostomie cu această intervenție chirurgicală este scăzut., TME, împreună cu chimioradierea neoadjuvantă (administrată înainte de operație), au dus la scăderea recurențelor în zona rectală.chirurgii obișnuiau să facă rezecția prin abdomen (numită rezecție abdomino-perineală sau APR). Astăzi, TME este cel mai adesea efectuată cu o rezecție anterioară scăzută (LAR), care permite de obicei sfincterului rectal să rămână intact.în unele cazuri, chiar dacă chirurgul este capabil să îndepărteze toată tumora vizibilă, chimioterapia și / sau radioterapia pot fi recomandate pentru a preveni revenirea cancerului (numită recurență)., Aceste recomandări se bazează pe ceea ce găsește patologul atunci când examinează tumora sub microscop, inclusiv dacă marginile specimenului sunt libere de tumoare, dimensiunea tumorii și dacă sunt implicate vase de sânge sau ganglioni limfatici.rectul normal acționează ca o zonă de reținere pentru scaun. Atunci când este necesară o rezecție rectală ultra scăzută și anastomoză, zona de reținere este pierdută, ceea ce duce la mișcări intestinale mai frecvente și/sau incontinență. Pentru a ajuta la această problemă, a fost dezvoltat colonic J-husă., Această procedură utilizează intestinul rămas pentru a crea o pungă în formă de J, care apoi acționează ca o nouă zonă de susținere a scaunului. Este de obicei de aproximativ 5-6 cm în lungime și reduce numărul de mișcări intestinale și incontinență.
radiații și chimioterapie
pacienții cu boală în stadiul II și III prezintă un risc crescut de recurență și trebuie tratați cu chimioterapie și radiații. Aceasta se poate face fie preoperator (înainte de operație, numită și terapie neoadjuvantă), fie împreună cu terapia postoperatorie (după operație, numită și terapie adjuvantă).,datorită dimensiunii mari a pelvisului (structura osoasă în care se află rectul), este adesea greu pentru un chirurg să îndepărteze suficient țesut normal din jur pentru a avea margini fără tumori. Acest lucru este valabil mai ales pentru tumorile mai mari. Acordarea chimioradierii preoperator poate micsora o tumoare care nu ar fi putut fi îndepărtată cu o intervenție chirurgicală, făcând astfel acești pacienți candidați pentru o intervenție chirurgicală potențial curativă. Acest lucru este cunoscut sub numele de „downstaging” tumora., Downstaging cu chimioradiation a permis, de asemenea, pacienților cu tumori care altfel ar necesita o colostomie să aibă acum o rezecție și anastomoză (reconectarea intestinului) după tratament. Studiile au arătat că, oferindu-fluorouracil (5-FU) sau capecitabină (5FU pro-droguri) în asociere cu radioterapia (numit chemoradiation) inainte de operatie (numit terapia neoadjuvantă) rezultatele în mai puțin pe termen scurt și lung de toxicitate și mai puține recidive a tumorii în zona rectala. Din acest motiv, terapia neoadjuvantă a devenit standardul de îngrijire pentru cancerul rectal.,
tratamentul pentru boala metastatică (cancer care s-a răspândit)
recomandările de tratament pentru pacienții cu boală metastatică depind de faptul dacă pacientul este adecvat pentru terapia intensivă. Opțiunile de chimioterapie pentru pacienții cu boală metastatică depind de tratamentul pe care l-au primit inițial. Participarea la studiile clinice poate fi recomandată înainte de terapia standard.pacienților cu cancer rectal în stadiul IV li se poate oferi rezecția tumorii (chirurgie), radiații și/sau chimioterapie., Unii pacienți pot fi candidați pentru managementul chirurgical al cancerului care s-a răspândit la alte organe din apropiere (adică ficat, ovare). Majoritatea acestor tratamente sunt făcute pentru a ajuta simptomele, dar nu sunt considerate curabile.
Chimioterapie opțiuni pentru pacientii cu boala avansata poate include o combinație de fluorouracil, capecitabină, leucovorin, irinotecan, oxaliplatin, regorafenib, trifluridine și tipiracil, bevacizumab, panitumumab, cetuximab, nivolumab, ramucirumab, ziv-aflibercept, și pembrolizumab., La acești pacienți s-a constatat că regimurile care utilizează irinotecan sau oxaliplatină sunt mai eficace decât fluorouracilul și leucovorina în monoterapie.Bevacizumab, ramucirumab și Ziv-aflibercept sunt tipuri de terapie antiangiogenică. Acestea acționează prin blocarea receptorului factorului de creștere endotelial vascular (VEGF). Tumorile au nevoie de nutrienți pentru a supraviețui și sunt capabile să obțină acești nutrienți prin creșterea de noi vase de sânge. Acest medicament funcționează prin atacarea noilor vase de sânge pe care le-a format tumora-cu alte cuvinte, prin tăierea sursei sale de hrană. Acești agenți pot fi utilizați în asociere cu chimioterapie., Regorafenib este o terapie orala directionate numit inhibitor al tirozin kinazei (TKI). O kinază este o enzimă care promovează creșterea celulelor. Există multe tipuri de kinaze, care controlează diferite faze ale creșterii celulare. Regorafenib vizează mai mulți receptori diferiți și blochează creșterea tumorii și angiogeneza (dezvoltarea unei alimentări cu sânge a tumorii).
Trifluridine și Tipracil (Lonsurf) este un oral combinație de chimioterapie, care interfereaza cu ADN-ul celulelor tumorale și previne celulele de creștere., Receptorul factorului de creștere Epidermal (EGFR) este anormal de supra exprimat în multe tipuri de cancer (inclusiv cele ale colonului și rectului). Inhibarea EGFR poate duce la o scădere a creșterii celulelor tumorale și la scăderea producției altor factori responsabili de metastaze (răspândirea tumorii). Pacienții fără mutații KRAS (KRAS de tip sălbatic) par să răspundă cel mai bine la această terapie și, prin urmare, au opțiuni suplimentare de tratament cu medicamente anti-EGFR., Cetuximab (Erbitux) și panitumumab (Vectibix) sunt tipuri de anticorpi monoclonali care vizează în mod specific celulele canceroase, economisind celulele normale și, prin urmare, provocând efecte secundare diferite de chimioterapia tradițională. Panitumumab și cetuximab acționează prin blocarea legării factorului de creștere epidermic de EGFR, împiedicând acțiunea factorului de creștere epidermic și încetinind sau oprind creșterea cancerului.Nivolumab și Pembolizumab sunt tipuri de anticorpi monoclonali care acționează pentru a stimula sistemul imunitar pentru a distruge celulele canceroase., Celulele T sunt un tip de celule albe din sânge care sunt foarte importante pentru funcționarea normală a sistemului imunitar. Aceste medicamente funcționează ca o formă de imunoterapie prin legarea la „receptorul morții programate” (PD1) găsit pe celulele T pentru a stimula sistemul imunitar pentru a găsi și ucide celulele canceroase. Acești agenți sunt utilizați în tumorile care au prezentat deficiență în genele de reparare a nepotrivirii (MMR) (dMMR) sau tumori care au o expresie ridicată a instabilității microsatelite (MSI-H).există studii clinice de cercetare pentru cele mai multe tipuri de cancer, și fiecare stadiu al bolii., Studiile clinice sunt concepute pentru a determina valoarea tratamentelor specifice. Studiile sunt adesea concepute pentru a trata o anumită etapă a cancerului, fie ca prima formă de tratament oferită, fie ca opțiune pentru tratament după ce alte tratamente nu au reușit să funcționeze. Acestea pot fi utilizate pentru a evalua medicamente sau tratamente pentru prevenirea cancerului, pentru a le detecta mai devreme sau pentru a ajuta la gestionarea efectelor secundare. Studiile clinice sunt extrem de importante în promovarea cunoștințelor noastre despre această boală. Prin studiile clinice știm ce facem astăzi și în prezent sunt testate multe terapii noi și interesante., Discutați cu furnizorul dvs. despre participarea la studiile clinice din zona dvs. De asemenea, puteți explora studiile clinice deschise în prezent folosind serviciul de potrivire a studiilor clinice OncoLink.
îngrijire de urmărire și supraviețuire
odată ce un pacient a terminat tratamentul, acesta va fi urmărit îndeaproape pentru recurență., Urmați recomandările de tratament pentru cancer rectal includ un examen fizic (inclusiv examen digital rectal) la fiecare 3 luni timp de 2 ani, apoi la fiecare 6 luni timp de 3 ani; EAC la nivel de verificat (dacă crescute la diagnostic) la fiecare 3 luni timp de 2 ani, apoi la fiecare 6 luni timp de 3 ani; și colonoscopie la 1 an, cu o repetare la 1 an, dacă sunt anormale, sau la fiecare 2-3 ani, dacă nu se constată polipi. O scanare CT pelvină este recomandată la fiecare 6-12 luni la pacienții cu boală mai localizată., O scanare CT a pieptului, abdomenului și pelvisului este recomandată anual pacienților care prezintă un risc ridicat de recurență a cancerului de colon. Pentru pacienții care au terminat tratamentul pentru boala în stadiul IV, se recomandă un CT pelvian la fiecare 3-6 luni pentru primii 2 ani.
teama de recurență, impactul financiar al tratamentului cancerului, problemele legate de ocuparea forței de muncă și strategiile de coping sunt probleme emoționale și practice comune cu care se confruntă supraviețuitorii cancerului rectal. Echipa dvs. de asistență medicală poate identifica resurse pentru susținerea și gestionarea acestor provocări practice și emoționale cu care se confruntă în timpul și după cancer.,supraviețuirea cancerului este un obiectiv relativ nou al îngrijirii oncologice. Cu peste 15 milioane de supraviețuitori de cancer numai în SUA, este nevoie să ajutăm pacienții să treacă de la tratamentul activ la supraviețuire. Ce se întâmplă în continuare, cum reveniți la normal, ce ar trebui să știți și să faceți pentru a trăi sănătos înainte? Un plan de îngrijire a supraviețuirii poate fi un prim pas în educarea-te despre navigarea viața după cancer și ajutându-vă să comunice knowledgeably cu furnizorii de asistență medicală. Creați un plan de îngrijire de supraviețuire astăzi pe OncoLink.,
resurse pentru mai multe informații
Alianța cancerului de Colon
Alianța cancerului de Colon aduce vocea supraviețuitorilor în lupta împotriva cancerului colorectal prin sprijinul pacientului, educație, cercetare și advocacy.lupta împotriva cancerului Colorectal oferă advocacy, educație și sprijin.Chris 4 Life Colon Cancer Foundation oferă educație, sprijin și fonduri de cercetare.Clubul Colon promovează educația și conștientizarea în moduri interesante și ieșite din cutie.,Societatea Americană de Colon și chirurgi rectali Societatea pentru colon și chirurgi rectali și alți chirurgi dedicați tratamentului pacienților cu boli și tulburări care afectează colonul, rectul și anusul.
Colon-Rectal.com
medicii cu zeci de ani de experiență și pregătire specializată în îngrijirea acestor tipuri de probleme au contribuit cu text și imagini pe acest site web.Anexa: stadializarea completă a cancerului Rectal Comitetul mixt american pentru Cancer (3.,>
Regional Lymph Nodes (N)
Description
NX
Regional lymph nodes cannot be assessed
N0
No regional lymph node metastasis
N1
One to three regional lymph nodes are positive (tumor in lymph nodes measuring ≥0.,e positive
N2a
Four to six regional lymph nodes are positive
N2b
Seven or more regional lymph nodes are positive
Distant Metastasis (M)
Description
M0
No distant metastasis by imaging, etc.,stasis is identified
M1a
Metastasis to one site or organ is identified without peritoneal metastasis
M1b
Metastasis to two or more sites or organs is identified without peritoneal metastasis
M1c
Metastasis to the peritoneal surface is identified alone or with other site or organ metastases